Mazilo za srbenje spolovila. Zdravljenje vulvitisa pri ženskah z vaginalnimi mazili. Adnexitis ali salpingo-ooforitis
POGLAVJE 2. VZDRŽEVNE BOLEZNI GENITALNIH ORGANOV
Med vsemi ginekološkimi boleznimi so na prvem mestu vnetni procesi genitalij, ki predstavljajo 60–65%. Prepozna diagnoza, nepravočasno in neustrezno zdravljenje vodijo v daljši potek z nagnjenostjo k pogostim poslabšanjem, menstrualnim nepravilnostim, neplodnostjo, bolečinami, zunajmaternično nosečnostjo in gnojno-septičnimi zapleti. Zato je zelo pomembno, da take bolezni odkrijemo in zdravimo zgodaj; tudi zdrave ženske bi morale obiskati ginekologa vsaj 2-krat na leto. Če sledite temu načelu, tudi če zdravnik odkrije vnetje, se zaščitite pred grozljivimi zapleti.
Nekatere ženske pa poročajo o prednostih diete z nizkim oksalatom in prehranskih dopolnilih, ki jih ponuja. Pogovorite se z zdravnikom o prednostih in pomanjkljivostih zmanjšanja ali izločanja živil z veliko oksalata iz vaše prehrane.
Kirurgijo je treba obravnavati kot zadnjo možnost pri obvladovanju hudega sindroma vulveralnega vestibulitisa. Ni primeren za ženske z vulvodidijo, katerih bolečine se pojavljajo po celotni vulvi. V nekaterih primerih se lahko zahteva tudi presaditev kože v vestibularni predel.
RAZLOGI
Kako okužba pride v žensko telo in kakšna sredstva uporablja za zaščito pred patološkimi mikrobi? Vsaka ženska bi morala vedeti o tem.
Pri zdravi ženski številne biološke ovire preprečujejo širjenje okužbe vzdolž genitalnega kanala. Na primer, razvoj patološke flore v nožnici prepreči kisla reakcija vaginalne vsebine. To je posledica prisotnosti mlečne kisline v njej, ki nastaja pod vplivom mlečnokislinskih bakterij. Alkalinizacija vaginalne vsebine s krvjo iz ran med splavom, porodom, poporodnim obdobjem in tudi med menstruacijo krši zaščitne lastnosti vagine pred razvojem tuje mikroflore. Te biološke značilnosti vagine so tesno povezane z delovanjem jajčnikov. Zato med menopavzo po radioterapiji ali kirurškem odstranjevanju jajčnikov iz nožnice mlečnokislinske bakterije izginejo, namesto njih se pojavijo tuje, kar lahko privede do pojava vnetni proces.
Kadar kompetenten in znan kirurg izvede operacijo, to zdravljenje na koncu omogoči 60 do 75 odstotkom žensk, da se vključijo v nebolečo komunikacijo. Okrevanje po operaciji je dolgotrajno, običajno traja šest do osem tednov. To zdravljenje ni dokazano učinkovito in mnoge ženske, ki so poskusile z lasersko operacijo, so poslabšale svoje simptome.
Scrotalni dermatitis je zelo pogosto stanje, ki ga večina dermatologov in zdravnikov zlahka spregleda. Pogoj je enostavno zmotiti splošno kožne bolezniki vplivajo na območje, kot so glivične okužbe. Scrotalni dermatitis ne velja za ločeno bolezen in na splošno velja za stanje, podobno kontaktnemu dermatitisu, ki se pojavlja drugje. Ta članek poskuša stanje razvrstiti kot izrazito bolezen in razloži različne etiološke dejavnike in patogenezo stanja.
Normalna zgradba materničnega vratu, naravna ozkost kanala materničnega vratu v prestolnici in prisotnost debelega sluznega čepa z baktericidnimi lastnostmi v njem so druga biološka ovira za prodor okužbe v notranje spolne organe. S rupturi materničnega vratu (na primer pri zapletenem porodu) se zaradi kršitve celovitosti te pregrade poveča tveganje za širjenje okužbe.
Podrobno so razložene tudi različne stopnje stanja. Ključne besede: dermatitis, skrotum, ozek pas. Za to stanje je odgovornih več dejavnikov, od katerih so najpomembnejši psihološki stres in kontaktni dermatitis, tako alergičen kot dražeč. Pogoj je bil zlahka spregledan kot glivična okužba skrotalne regije. Zaradi široke uporabe antiseptikov in aktualnih zdravil je ta pogoj v teh dneh zelo pogost. Čeprav je bila na področju scrotalnega dermatitisa objavljena zelo omejena literatura, bodisi zaradi sporočila izvajalcev bodisi zaradi tega, ker dermatologi še ne veljajo za ločeno entiteto.
Eden od pomembnih dejavnikov pri samočiščenju genitalnega trakta pred okužbo je mesečna zavrnitev funkcionalne plasti maternične sluznice (endometrija) med menstruacijo, zato zdrava ženska v maternični votlini nima mikrobov.
Kršitev teh zaščitnih ovir (s rupturo perineuma, materničnega vratu, zmanjšanim delovanjem jajčnikov, intrauterino manipulacijo, porodom itd.) Ustvarja pogoje za nemoteno širjenje okužbe in razvoj vnetja.
Pogoj še ni dobil ustreznega kliničnega opisa. Čeprav je stanje mogoče zlahka zdraviti, pri bolniku povzroči pomembno fizično in psihološko obolevnost v obliki trajnih ali ponavljajočih se simptomov in socialne zadrege. Penis in skrotum sta fiziološko odvisna, koža, ki ju pokriva, pa je izjemno elastična. Ker je temeljno vezivno tkivo izolator, se lahko hitro razvije močan edem. Alergijske reakcije moški spolni organi so najpogosteje akutni.
Na njih vpliva odvisen položaj, bogato koroidejo in ohlapnost vezivnega tkiva na tem območju. Približni površini kože in povečana vlažnost sta pomembna dejavnika pri nastajanju kontaktnega dermatitisa. Scrotalni dermatitis je lahko končni rezultat različnih kožnih žalitev, bodisi zaradi pacienta bodisi kot posledica patološkega procesa. Simptomi se razlikujejo glede na etiološke dejavnike. Glavna patologija je, tako kot na drugih mestih, nenehno vnetje skrotalne kože, kar vodi do sproščanja različnih vnetnih mediatorjev ali proteolitičnih sredstev, kar vodi do srbenja, kar povzroči nenehno praskanje kože mošitve, kar vodi v nadaljnje poslabšanje vnetja in se tako začne začaran krog, ki se končno konča v eritematoznem ali liheniziranem skrotumu, ki ga običajno opisujejo kot "mokro kožno skrotum."
Vzročniki vnetnih procesov so najpogosteje stafilokoki, streptokoki, redkeje Escherichia coli, candida itd. Pomembno vlogo pri pojavu vnetnih bolezni igra tudi tako imenovana normalna mikroflora genitalnega trakta. V nožnici zdrave ženske živi veliko število mikroorganizmov, ki v normalnih pogojih ne predstavljajo nevarnosti, vendar lahko s oslabitvijo obrambnih mehanizmov telesa iz različnih razlogov (hipotermija, sočasne bolezni itd.) Povzročijo razvoj vnetnega procesa.
Srbenje pri skrotalnem dermatitisu ima pogosto posebno "pekočo kakovost". Ker ima vneta koža večjo prepustnost, različno na izdelkih, ki jih nanesemo na škodo, stanje še poslabša. Etiopatogeneza skrotalnega dermatitisa je shematično opisana na sl. 1.
Scrotalni dermatitis je po izvoru ponavadi večfaktorski. Različni etiološki povzročitelji, ki povzročajo stanje, so povzeti v preglednici 1. Psihološki stres velja za pomemben vzrok in to vodi v srbečico na mošnjo. Srbenje nato vodi v psihološko olajšanje in nadaljnjo težnjo po ponovnem iskanju istega odziva. Končno se razvije cikel kraste, ki vodi do lihenifikacije kože. Poleg tega samozdravljenje z različnimi povzročitelji vodi do razvoja dermatitisa.
Treba je opozoriti, da prisotnost potencialno nevarnih mikrobov ni znak bolezni, če vnetja ni.
Prodiranje infekcijskih povzročiteljev v zgornji genitalni trakt se zgodi s pomočjo spermatozoida, Trichomonas, možen je tudi pasivni transport mikroorganizmov in njihov vnos s krvnim in limfnim tokom.
S spermo lahko žensko telo dobi gonokoke, E. coli, klamidijo in druge bakterije. Vloga sperme pri prenosu gonoreje je še posebej pomembna.
Zasedenost območja v vročih in vlažnih razmerah je še en predispozicijski dejavnik, zlasti za vojake, nameščene v tropih. Poklic, povezan z izpostavljenostjo različnim povzročiteljem, je tudi glavni vzrok za scrotalni dermatitis. Različni dejavniki odlaganja, kot so vročina, potenje in okluzivna oblačila industrijskih delavcev, prispevajo k perkutani absorpciji dražilnih snovi in \u200b\u200bpovečajo verjetnost alergičnega in dražilnega dermatitisa.
Pomembna sredstva vključujejo različna mineralna olja, ki se uporabljajo kot hladilna sredstva, dizelsko gorivo, premogov katran in maziva. Obstaja tudi večja verjetnost malignosti pri dolgotrajnih primerih tega dermatitisa. Skrotum je območje izjemne prepustnosti. Omogoča edinstvena perkutana vrata, da lahko zdravila vstopijo v krvni obtok in so tako edinstveno dovzetna za strupena in dražilna sredstva. Zato več topičnih zdravil zlahka povzroči draženje dermatitisa in celo razjede, ko se nanese na kožo mošnjo.
Posebej je treba zapomniti, da vdor okužbe v zgornji genitalni trakt olajšujejo različne intrauterine manipulacije (sondiranje, instrumentalni pregled, operacije na spolovilih), prekinitev nosečnosti in se, če je mogoče, izogibati tem učinkom.
Poleg tega intrauterini kontraceptivi (intrauterine pripomočki) niso zelo pomembni za širjenje okužbe. Mnoge ženske srednjih let pri nas uporabljajo te kontracepcijske snovi. Toda malo ljudi ve, da se tveganje za nastanek vnetnega procesa materničnih prilog pri ženskah, ki uporabljajo intrauterine kontraceptive, poveča 4-krat. Začetek vnetja olajša vnetje okoli kontracepcijskega sredstva, poškodba površine sluznice maternice, prodiranje vaginalne mikroflore vzdolž niti kontracepcijskega sredstva v maternično votlino. Tveganje je še posebej veliko pri neizprosnih ženskah.
Zakaj pride do nelagodja na področju dimelj
Zato je zdravilo za dermatitis še en pomemben etiološki dejavnik za to stanje. Kontaktni dermatitis z različnimi topičnimi zdravili, kot so protiglivična zdravila za uravnavanje rojstva, lahko privede do skrotalnega dermatitisa. Zelo težko je klinično razlikovati, ali se kožne spremembe spreminjajo iz alergijskega ali dražilnega dermatitisa ali manifestacije skrotalnega dermatitisa, ker v obeh stanjih očitne vnetne spremembe na koži. Za določitev narave alergenov se lahko opravi test obližev.
Kar se tiče hormonskih kontraceptivov, potem, kot kažejo številne raziskave, ta vrsta kontracepcije zmanjšuje tveganje za razvoj vnetnih procesov notranjih spolnih organov. Mehanizem njihovega protivnetnega delovanja temelji na spreminjanju lastnosti cervikalne sluzi, kar preprečuje prodiranje mikroorganizmov, ki vsebujejo spermo. Poleg tega se pod vplivom hormonskih kontraceptivov zmanjša čas in količina izgube krvi, s čimer se skrajša čas, ki je ugoden za prodor mikroorganizmov v maternico.
Erozija materničnega vratu
O dermatitisu so poročali tudi kot odziv na spermicidna sredstva, ki se uporabljajo v kremah za uravnavanje rojstva, kot je nonoxynol 9, kot tudi na gumo v kondomih. Kloroksilenol ali 4-kloro-3,5-dimetilfenol, ki je prisoten v različnih pogosto uporabljenih antiseptikih in milih, je prav tako pomemben vzrok za scrotalni dermatitis. Odstrani tudi normalno mikrobno floro kože in pospešuje kolonizacijo patogenih skupin. Poročali so, da je kloroksilenol drugo najpogostejše antibakterijsko sredstvopovzroča dermatitis na človeški koži.
Preprečne metode kontracepcije (kondomi) prav tako zmanjšujejo pojavnost genitalnih vnetij.
Zelo pogosto mlada dekleta, ki se zatekajo k umetni prekinitvi nosečnosti, sploh ne domnevajo, da so vnetne bolezni najpogostejši zaplet splava. Običajno se vnetje začne v prvih 5 dneh po operaciji, včasih v bolj oddaljenih terminih - v 2-3 tednih. Hkrati se tveganje za nastanek postorortnih vnetnih procesov močno poveča v prisotnosti nevarnih mikrobov v genitalnem traktu pred splavom. Sama operacija vodi do oslabitve lokalne imunske obrambe in bakterije, ki sestavljajo normalno mikrofloro, lahko v teh pogojih pokažejo patogene lastnosti in prispevajo k razvoju vnetnih zapletov.
Pogosta napačna percepcija, ki jo oglaševalske agencije povzročajo za različna antibakterijska zdravila, je povzročila široko uporabo tega sredstva in povečanje različnih dermatitisa, vključno s skrotalnim dermatitisom. Znano je, da benzalkonijev klorid in triklozan, ki se uporabljata v pomirjevalnih kopelih, povzročata skrotalni dermatitis in gangreno, ki posnemata Fournierjevo gangreno. Vijolična raztopina gentana ali piroktanin se pogosto uporablja v dermatološki praksi in lahko vodi tudi do alergij kontaktni dermatitis, pa tudi nekroze medtrigonalnih področij in skrotuma.
Nenazadnje med vzroki vnetnih bolezni spada tudi poporodna okužba. Zapletena nosečnost, porod in predvsem carski rez prispevajo k razvoju vnetja. Opaža se, da je pogostnost vnetnih zapletov po izbirni operaciji carski rez 3-5 krat nižja kot po sili.
Dejavniki tveganja za razvoj vnetnih bolezni vključujejo tudi ginekološke operacije.
Za izražanje tega stanja se uporablja izraz pomanjkanje skrotalnega dermatitisa. Lahko je tudi posledica pomanjkanja niacina. Zanjo so značilni kotni stomatitis, helititis in glositis poleg vključevanja scrotal. Prisotna je tudi očesna oblika v obliki retrobulbarnega nevritisa in fotofobije.
Poskusi izolacije mikroorganizmov iz tega stanja so v veliki meri privedli do pojava vrste kandide in stafilokoka kot najpogostejših povzročiteljev. Gre za superinfekcijo vpletene kože scrotal in ponavadi ni primarno etiološko sredstvo. Nalezljiva stanja, povezana s kožo skrotuma, lahko privedejo tudi do nalezljivega scrotalnega dermatitisa. Ljudje, ki so okuženi z virusom človeške imunske pomanjkljivosti, trpijo tudi zaradi hudega dermatitisa in skrotalnih razjed. Natančni etiološki povzročitelji niso bili izolirani, vendar so bili različni dejavniki postavljeni na različne načine, na primer imunosupresija in nenormalna fiziologija kože.
Poleg tega razvoj vnetnih bolezni spolnih organov in njihov dolgotrajni potek olajšajo različna stanja, ki so se pojavila v obdobju novorojenčka (prirojene endokrine, presnovne in druge motnje), v otroštvu in mladostništvu (nalezljive bolezni), pa tudi v odrasli dobi (živčne in endokrine motnje , pretekle bolezni). Zmanjšanje odpornosti telesa na okužbe povzročajo tudi nepravilna (neuravnotežena, nezadostna, presežna) prehrana, neugodni življenjski in delovni pogoji, hipotermija in pregrevanje, stresne situacije in drugi dejavniki zunanjega in notranjega okolja.
Skromni hematozni sifilis je lahko prisoten tudi s odebeljeno kožo skortal in lahko povzroči skrotalni dermatitis. Opisali so tudi eritrazmo kot skrotalni dermatitis. Glivična okužba genitalne regije je pomembna diferencialna diagnoza za to stanje. Glivične okužbe je na splošno enostavno prepoznati zaradi jasnih robov papularnih lezij in prisotnosti obrobnih lestvic in osrednjega očistka.
Lyken-simplex kronika kože scrotal je pogosta tudi v klinični praksi. Na koži skrotuma je odebelitev, hipo ali hiperpigmentacija, redki lasje in dobro opredeljen rob. Bolniki bodo pripovedovali o zgodovini kroničnih bolezni in bodo psihološko razpoloženi. Drugod so lahko povezane tudi lichezijske lezije s preprostim, kot je vratni vrat.
Po poti zdravniki ločijo med akutnimi (v 2-3 tednih), subakutnimi (do 6 tednov) in kroničnimi (več kot 6 tednov) vnetnimi procesi. Na mestu pojava so lahko vnetni procesi zunanji spolni organi (vulva, Bartholin žleze) in notranji genitalni organi (nožnica, maternični vrat, maternica, maternični prilogi, maternična sluznica, peri-maternično tkivo, medenični peritoneum). Poleg tega obstaja delitev vnetnih bolezni zgornjih in spodnjih ženskih spolnih organov; meja med njimi je notranja žrela maternice.
Lahko tudi posnema skrotalni dermatitis. Poročalo se je tudi eksfoliativni dermatitis skrotum z razjedami pri zdravljenju akutne promielocitne levkemije s trans-retinojsko kislino. Idiopatska trombocitopenija je lahko včasih prisotna z vijoličnimi obliži na skrotumu, ki lahko posnemajo dermatitis, vendar so povezani vijolični obliži najdeni drugje spodnje okončine in telo.
Luskarske plošče se lahko obdržijo na spolovilu tudi po zadovoljivi remisiji drugje v telesu. Prizadevanje za razvrstitev skrotalnega dermatitisa na podlagi različni tipi kliničnih znakov se je že lotevalo več avtorjev, čeprav je ta razvrstitev stara in se uporablja za dermatitis, ki ga povzročajo pomanjkanje vitaminov in mineralov, pa je zelo primeren tudi za scrotalni dermatitis, ki izhaja iz drugih stanj. V običajni klinični praksi se pogosto pojavljajo različni manifestacije skrotalnega dermatitisa.
Vse te značilnosti bolezni pri posamezni ženski prepozna zdravnik, vendar se morate zavedati njihovih manifestacij, da pravočasno poiščete pomoč. In vendar želimo še enkrat poudariti - najboljša možnost, in ne le za ginekološke bolezni, je, da se za kakršna koli stanja, ki vas opozorijo, obrnete na zdravstveno ustanovo. Ne oklevajte, kajti samo takrat, ko še ne jasni znaki patologijo, zlahka preprečite njen nadaljnji razvoj. Spodaj so najpogostejše vnetne bolezni ženskega reproduktivnega sistema.
INFLAMMATORIJSKE BOLEZNI SPODNJIH GENITALNIH ORGANOV
Vulvitis
Vulvitis je vnetje integriteta zunanjih spolnih organov.
Bolezen je lahko primarna ali sekundarna. Primarni vulvitis redko opazimo - s poškodbami, onesnaženjem (nezadostna čistoča ženske), zlasti pogosto z metaboličnimi motnjami (diabetes mellitus), anemijo in drugimi boleznimi, ki oslabijo reaktivnost telesa. Pogosteje opazimo sekundarni vulvitis, ki se pojavi kot posledica draženja vulve s izločki iz žarišč vnetja, ki se nahajajo zgoraj (endometritis, endocervicitis, kolpitis). Pojavijo se lahko tudi, ko vnetne bolezni sečil (cistitis in urogenitalna fistula), ko okuženi urin navlaži in draži vulvo.
Razvoj bolezni olajšajo pinwormi, draženje zunanjih spolnih organov z različnimi kemikalijami, neracionalna uporaba zdravil itd.
Ženske se pritožujejo zaradi bolečine, pekočega, srbečega, poslabšanega z uriniranjem. V akutni fazi bolezni vulvitis spremljajo edemi, pordelost velikih in majhnih ustnic, klitoris in preddlak vagine. Površina vulve je prekrita z mukopurulentnimi izločki, ki se, ko se posušijo, zlepijo sramne ustnice in včasih povzročijo vnetje velikih žlez preddolja vagine - akutni bartolinitis. S prodiranjem patogenov v celulozo vulve se lahko razvije hud gnojni zaplet - flegmon s hudimi splošnimi pojavi. Pogosto vnetje vulve spremlja povečanje dimeljskih bezgavk. Obstaja tudi zvišanje telesne temperature, slabo počutje. Ko vnetje popusti, bolečina popusti, rdečina in oteklina se zmanjšata. Vulvitis se pogosto konča s popolnim okrevanjem, včasih pa je potreben subakutni, občasno pa tudi kronični potek (manifestacije dolgo ostanejo šibke).
Zdravljenje obsega odpravo vzrokov, ki prispevajo k nastanku vulvitisa (zdravljenje sladkorne bolezni, helminthiasis, vnetnih bolezni nožnice, materničnega vratu itd.), Lokalno uporabo protivnetnih zdravil, pa tudi splošno krepitev terapije.
V akutni fazi bolezni so predpisani posteljni počitek, antibakterijsko in obnovitveno zdravljenje, lokalno - hladno, dokler akutni simptomi ne popustijo. Vulve speremo s toplo raztopino kalijevega permanganata (1 žlica l. 2% raztopine na 1 liter tople kuhane vode). Prtički, namočeni v tej raztopini, menjamo 5-6 krat na dan 3-4 dni. S srbenjem se iz hrane izločijo začinjene in slane jedi, uporabljajo sedativi (tinktura korenine valerijane), hipnotiki in lokalno kremenčevo obsevanje vulve. Po poslabšanju se 2-3-krat na dan prikažejo tople (38–39 ° C) sitz kopeli s kalijevim permanganatom ali infuzijo kamilice, ki trajajo 10–15 minut.
Furunculoza vulve
Furunculoza vulve je gnojno vnetje lasnih mešičkov lojnih žlez, pogosto s sodelovanjem vulvarnih vlaken v procesu. Vzroki so enaki kot pri vulvitisu.
Na koži se pojavijo majhni gosti vozlički temno rdeče barve. Otekanje tkiva se razvije okoli vnetega lasnega mešička; v prihodnosti je zavrnjen. Tvorbo vre lahko spremlja bolečina, ki se umiri z izhodom palice, rana pa se zaceli.
Za zmanjševanje vnetni odziv protibakterijska mazila se nanesejo na območja, kjer se nahajajo vrele, koža okoli njih se zdravi z alkoholom.
Genitalne bradavice
Genitalne bradavice so benigne izrastke zgornjega sloja kože perineuma, ki jih povzroči virus. Najdemo jih predvsem na površini velikih in majhnih ustnic, v perineumu, zunanji odprtini rektuma, dimeljskih gubah, v nožnici in na materničnem vratu. Razvoj procesa olajša obilno izcedek iz nožnice, zlasti pri nosečnicah. Kondilomi so videti kot vozlički na dolgem steblu, sestavljeni iz več lobulov. Navzven spominjajo na bradavičaste izrastke, locirani so lahko ločeno ali se združijo v grozde, podobne cvetači, kar povzroča neprijeten občutek tujega telesa. Kondilomi se zlahka okužijo, kar vodi v nekrozo posameznih vozličev, pojav gnojnega gnojnega izcedka z ostrega fetidnega vonja, razjede na mestu zavrnjenih tkiv. Kondilomi so pogosto večkratni. Ko odpravijo vzroke, ki prispevajo k njihovemu nastanku, lahko spontano izginejo. V nasprotnem primeru jih odstranijo z elektrokoagulacijo v bolnišnici.
Bartolinitis
Bartolinitis je vnetje velike žleze vedrine nožnice. Žleza se poveča na eni ali obeh straneh, postane boleča, ob pritisku pa se gnojne vsebine sprostijo iz iztoka. Na začetku bolezni se izločijo izločki žleze, okoli zunanjih odprtin kanalov pa se pojavi rdečica. Začetek žleze se zapre in nastane lažni absces (psevdo-absces). Povečana, vneta žleza štrli na notranjo površino sramnih ustnic in blokira odprtino vagine. Pri palpaciji v debelini edematozne ustnice določimo bolečo tesno elastično konsistenco železa. Če okužba prodre v lažni absces, se resnični absces (absces) Bartholinine žleze pojavi s težjim potekom. V tem primeru opazimo zvišanje temperature, kršitev splošnega stanja, bolečino in povečanje žleze, otekanje in pordelost okoliških tkiv, dimeljsko bezgavke... Vključitev vulvarnih vlaken v proces vodi do nastanka flegmona, do gangrene, kar povzroči hudo splošno reakcijo telesa.
Kronični bartholinitis se pogosto ponovi, značilni so blagi simptomi vnetja, manjše bolečine, ki morda sploh niso prisotne, in zbijanje žlez. Z dolgotrajnim obstojem kroničnega bartolinitisa se v votlini žleze nabira tekoča vsebnost, sluz, tvori neboleč tumor - cista elastične konsistence, brez vnetja.
Zdravljenje v akutni fazi: počitek, prehlad, lajšanje bolečin, antibiotiki. Ko nastane absces, je zdravljenje kirurško v bolnišničnem okolju, tudi v primeru samoodpiranja abscesa.
Kolpitis
Kolpitis je vnetje vaginalne sluznice, ki ga povzroča mešana mikroflora, trihomonasa, kandidiaza itd. Njegov nastanek spodbuja podhranjenost vaginalnih tkiv pod vplivom splošnih in lokalnih vzrokov. Od pogosti razlogi disfunkcija jajčnikov je velikega pomena, kar vodi k zmanjšanju kislosti vaginalne vsebine in razvoju patogene mikroflore. Spremembe so opažene tudi pri presnovnih boleznih (diabetes mellitus), pogoste nalezljive bolezni... Lokalni vzroki za kolpitis so neupoštevanje pravil osebne higiene, vrzeli genitalne razpoke s starimi rupturami perineuma, prolaps sten vagine, stara in senilna starost.
Kolpitis je primarni in, pogosteje, sekundarni, ki izhaja iz vnetja materničnega vratu, prilog, ko tekoči izcedek povzroči draženje sluznice in prispeva k vnosu okužbe. Glede na klinični potek in patološke spremembe ločimo naslednje različice kolpitisa.
Preprost kolpitis se pojavlja najpogosteje. Bolezen povzroča več vrst mikrobov; oblike njegove manifestacije so različne: od preprostega vnetja z manjšimi spremembami sluznice do hudega gnojnega vnetnega procesa z razjedo. Bolniki se pritožujejo zaradi gnojnega izcedka, nelagodja, pekočega občutka, ostre bolečine med seksom in vaginalnim pregledom.
Granularni kolpitis za katere so značilne enake manifestacije kot preprosta, le vaginalna sluznica s to patologijo je močno odebeljena, temno rdeče barve z majhnimi zrnastimi grimiznimi tuberklji, obkroženimi z rdečimi platišči.
Terapevtski ukrepi za ti dve obliki morajo biti usmerjeni v odpravo dejavnikov, ki prispevajo k nastanku kolpitisa. Izvaja se splošna krepilna terapija, umivanje zunanjih spolnih organov, tuširanje z raztopinami kalijevega permanganata, infuzija kamilice, zdravljenje nožnice z antibakterijskimi mazili.
Gangrenski kolpitis nastane kot zaplet pogostih nalezljivih bolezni (škrlatna vročina, davica, tifusna vročina), kazenski splav ali pod delovanjem nekaterih kemikalij (živosrebrne soli). Na sluznici nožnice se oblikujejo plaki v obliki filmov različnih odtenkov. Značilna značilnost gangrenoznega kolpitisa je obsežno krčenje zgornje plasti vaginalne sluznice, ki ji sledi popolna ali delna zarast ali zožitev le-tega. Resnost bolezni ni odvisna samo od lokalne, temveč tudi od splošne reakcije telesa na nalezljivo bolezen ali zastrupitev.
V smislu zdravljenja se izvaja antibakterijska in restavrativna terapija, nožnica se zdravi z antibakterijskimi mazili.
Senilni kolpitis opazimo pri ženskah v menopavzi, ko funkcija jajčnikov zbledi, sluznica podvrže atrofičnim procesom, kislost vaginalnega sekreta se zmanjša do prehoda v alkalno reakcijo, kar prispeva k razvoju patogene flore. Bolezen lahko poteka počasi, ne da bi pri bolniku prišlo do pritožb, včasih se opazi srbenje in pekočino. Če se pojavi gnojno-krvavi izcedek, je treba izključiti maligne novotvorbe vagine, materničnega vratu, maternice, jajcevodov.
Pri zdravljenju se uporabljajo dušenje z infuzijo kamilice, zdravljenje nožnice z utrjenimi mazili (olje iz šipka, ogrdovega olja, mazila z alojo, Kalanchoe, utrjena otroška krema). Ne uporabljajte tamponov in kavterizirajočih sredstev, saj lahko poškodujete sluznico.
Glivični kolpitis (vaginalna drozba) je pogostejša pri nosečnicah. Povzročitelj je plesen, ki pod ugodnimi pogoji (v alkalnem okolju) prodre v površinske plasti vaginalne sluznice in povzroči nastanek belkastega obloga v obliki pik, ki včasih preidejo na maternični vrat. Plaketa je nameščena površinsko, zlahka se odstrani z vatirano palčko, ne pušča razjede. Za klinični potek je značilen bogat izcedek, srbenje, pekoč občutek v nožnici in včasih bolečina med uriniranjem.
Med zdravljenjem se jemlje eno od protiglivičnih zdravil peroralno. Za odstranitev filmov stene nožnice obrišemo s 4% raztopino pecilne sode ali 10–20% raztopine boraksa v glicerinu. Izvaja se tudi ustrezna obnovitvena terapija.
Kopitis, ki tvori plin - redka oblika bolezni, katere razvoj je povezan s sposobnostjo mikroba, ki je povzročil, da tvori plin, pogosteje opazimo pri nosečnicah. Sluznica nožnice je prekrita z majhnimi prozornimi, včasih rumenkastimi mehurčki, napolnjenimi s plinom.
Glede zdravljenja stene nožnice obrišemo z raztopino kalijevega permanganata, najprej vsak dan, enkrat na dan, nato pa po 2-3 dneh, dokler vnetje ne izgine.
Zdravljenje katere koli oblike kolpita se izvaja po obveznem mikroskopskem pregledu vaginalne flore, ob upoštevanju narave patogena.
Bakterijska vaginoza - To je vaginalna disbioza. Pojavi se pri približno 10–35% žensk reproduktivna starost z ginekološko patologijo. Med bolniki z vnetnimi boleznimi nožnice najdemo bakterijsko vaginozo pri večini žensk. Za bolezen je značilno znatno zmanjšanje ali odsotnost mlečnokislinskih bakterij s hkratnim ostrim povečanjem števila patogenov in zmanjšanjem kislosti vaginalnega okolja. Razvoj bakterijske vaginoze je tesno povezan s stanjem normalne mikroflore vagine, reaktivnostjo lokalne imunosti, spremembami hormonskega ravnovesja.
Z boleznijo se pojavijo pogoji za množično razmnoževanje gardnerele in drugih bakterij, ki še dodatno zavirajo rast normalne mikroflore in spodbudijo rast patogenih mikroorganizmov... Pri približno polovici bolnikov se diagnosticira črevesna disbioza.
Glavni očitek bolnikov z bakterijsko vaginozo je izcedek iz genitalij z neprijetnim ("ribjim") vonjem. Ta vonj nastane zaradi odpadnih produktov mikrobov. Na začetku bolezni ima izcedek tekočo konsistenco, bel ali siv, kasneje pa postane rumeno-zelen, postane gost, lepljiv in se lahko peni. Proizvodnja izcedeka iz nožnice doseže do 20 ml (s hitrostjo 2 ml). Bolnik lahko čuti nelagodje, srbenje in pekočino v predelu vulve, kar pogosto moti nelagodje med seksom.
Cilj zdravljenja je izboljšati fiziološko okolje nožnice, odpraviti patogeno mikrofloro in popraviti lokalno in splošno imunost. Nanesite infuzijo v nožnico v 100 ml 2-3% mleka oz borova kislina ves teden vsak dan. Kislina pomaga obnoviti kislo okolje, spodbuja vaginalni postopek samočiščenja, ustvarja neugodne pogoje za razvoj patoloških mikroorganizmov. Kasneje je treba obnoviti normalno mikrofloro vagine.
Za kolpitis in bakterijsko vaginozo priporočamo naslednja sredstva tradicionalna medicina
1. Dva dela soka aloe in 1 del olivno olje premešamo, navlažimo gaze tamponov z nastalo emulzijo in jih čez noč vstavimo v nožnico z levkorejo.
2. Pri zdravljenju Trichomonas kolpitisa 3-4 žlice. l. Zmešajte sveže liste purslana, zdrobljene v kašo z jajčnim beljakom. Celoten odmerek vzemite v 3 deljenih odmerkih na dan. Potek zdravljenja je 15–20 dni.
3. Nalijte 1,5 skodelice vrele vode nad eno žlico plodov ptičje češnje, kuhajte na nizkem ognju 20 minut, ohladite, odcedite. Vzemite za zdravljenje kroničnega trihomonasnega kolpitisa 1/2 skodelice 2-3 krat na dan 30 minut pred obroki. Hkrati je decokcija za dušenje.
4. Hrast lubje, 1 žlica. l., nalijemo 1 kozarec vrele vode in segrevamo v vodni kopeli 10 minut. Nato vztrajajte 40 minut, sev, ohladite na telesno temperaturo. Tuširajte enkrat na dan pred spanjem. Tečaj je 10 dni.
5. Skupaj z jemanjem infuzij ali decokcij znotraj, da obnovite vaginalno sluznico, v vagino vsak dan vbrizgajte tampone, namočene v olupinovega olja, vsakih 8 ur.
6. Škotske borove iglice - 1 tbsp. l., brina navadna - 1 tbsp. l. Pomaknite se skozi mlinček za meso, obilno navlažite tampon z nastalim sokom in ga ponoči vstavite v nožnico s Trichomonas kolpitisom. Potek zdravljenja je 10-12 dni.
7. Lekarniška kamilica, socvetja - 1 žlica. l., gosi cinquefoil, trava - 1 tbsp. l. Dve žlici mešanice prelijemo z litrom vrele vode, vztrajamo 20 minut, odcedimo in uporabimo za toplo vaginalno dušenje.
8. Med zdravljenjem kolpitisa je priporočljivo uporabljati vitamin C v odmerku 1000 mg 1-2 krat na dan in tinkture ehinaceje, saj spodbujajo imunski sistem in s tem pomagajo v boju proti okužbi.
9. V 1 kozarcu kuhane vode vmešajte 5 žlic. l. srček. Z raztopino namočite gazovo bris in vstavite globoko v nožnico, pustite en dan. Potek zdravljenja je 15–20 postopkov.
10. Zmešajte 1 žlico. l. sončnično olje in 1 žlica. l. srček, ogrej se. Z nastalo mešanico namočite tampon in ga vstavite v nožnico.
Srbenje vulve
Srbenje vulve je ponavadi znak številnih škodljivih procesov. Lahko je posledica delovanja zunanjih dražljajev (okužba, onesnaževanje, izpostavljenost prašnim delcem v industrijskih podjetjih), temperature (zlasti hlajenja) in mehanskih (grobo perilo, samozadovoljevanje itd.), Kemičnih dražil (močna zdravila); delovanje dražilnih snovi iz notranjih genitalnih organov (levkoreja, dušenje, draženje kože zunanjih spolnih organov z urinom). Poleg tega so vzrok lahko diabetes mellitus, hepatitis (ki ga spremlja zlatenica), kronično vnetje ledvic, bolezni hematopoetskih organov, disfunkcija endokrinih žlez, pa tudi različni psihogeni dejavniki (strah pred operacijo, močan živčni šok itd.). Najpogosteje se srbenje vulve psihogene narave pojavi pri vtisnih in neuravnoteženih ženskah.
V različnih starostnih obdobjih so lahko razne bolezni vzrok za to stanje. Na primer, s srbenjem imajo mladostniki najpogosteje vulvovaginitis ali glivično okužbo. Pri ženskah v reproduktivni starosti je mogoče domnevati sladkorno bolezen in druge sočasne bolezni. Srbenje med menopavzo je najpogosteje posledica močnega zmanjšanja vsebnosti ženskih spolnih hormonov (estrogenov) v telesu, kar povzroča različne spremembe spolovil (predvsem zunanjih).
S to patologijo se v vulvi opazi rdečina in oteklina. S podaljšanim obstojem srbenja se pojavijo odrgnine, razpoke in včasih ulcerativne lezije kot posledica praskanja in vnetnih plasti.
Diagnoza temelji na kliničnih manifestacijah bolezni in pregledu vagine z uporabo posebnih instrumentov.
Glede zdravljenja je najprej potrebna terapija osnovne bolezni. Najtežje zdraviti nevrogeni srbenje. Od splošnih ukrepov so prikazane psihoterapija, hipnoza, pomirjevala in hipnotiki. Veliko pozornosti je treba posvetiti spoštovanju pravil osebne higiene, priporočljivo je, da se WC genitalij infuzira s kamilico 2-3 krat na dan. Srbeče površine se mažejo s posebnim protivnetnim mazilom v kombinaciji z ultrazvočno terapijo. Iz tradicionalne medicine se uporabljajo:
1. Trava nasledica, šentjanževka, radič, cvetovi kalendule, brezovi listi, hmelj storžki - enako, 2 žlici. l. prelijemo 500 ml vrele vode nad suho sesekljano mešanico, vztrajamo v vreli vodni kopeli 15 minut, ohladimo, sev. Vzemite 3/4 skodelice 3-krat na dan 20 minut pred obroki.
2. Peony izhlapeva: 1 tsp. Korenov prah prelijte z 1 skodelico vrele vode, kuhajte na šibkem ognju 3-5 minut, vztrajajte na toplem mestu 2-3 ure, odcedite. Vagino najprej namakamo z raztopino navadne soli (9 g soli na 1 liter vode). Po 10-15 minutah po tem se piha s toplo infuzijo peonije. Namesto utajevanja potonike lahko uporabite koren vrtne potonike.
3. V primeru neznosnega vaginalnega srbenja je dobro uporabiti naslednje zdravilo: 50 g kakavovega masla in 50 ml jelkovega olja stopite in zavre. Kul na 35-40? Po izpiranju vagine z raztopino natrijevega klorida čez noč vstavite tampon, obilno navlažen z oljno raztopino. Če se srbenje ponovi, postopek ponovite.
4. Z vaginalnim srbenjem, povezanim s sladkorno boleznijo, je priporočljivo vzeti 1 glavo česna, sesekljati in naliti 500 ml vrelega mleka, vztrajati, sev skozi večplastno gazo. Nožnico namakamo z raztopino natrijevega klorida, nato pa jo pred spanjem namočimo z infuzijo.
Vaginizem
Vaginismus je bolezen živčnega izvora, pri kateri spolna aktivnost postane nemogoča zaradi konvulzivnega krčenja mišic vagine oz. anus in sprednjo trebušno steno. Vaginizem se lahko razvije kot zaplet pri vnetnih boleznih vulve, nožnice ali pa je čisto nevrogeno stanje, ki se običajno pojavi po grobem poskusu spolnega odnosa, pa tudi pri impotenci moža itd. Konvulzivno krčenje mišic se lahko pojavi tudi med ginekološkim pregledom, zlasti pri mladih ženske.
Zdravljenje predpiše zdravnik. S kolpitisom in vulvitisom so predpisana protivnetna zdravila, z nevrogensko obliko bolezni - psihoterapija, hipnoza, zdravljenje impotence pri moškem.
Endocervicitis (cervicitis)
Endocervicitis (cervicitis) je vnetje sluznice kanala materničnega vratu. Pojavi se kot posledica prodiranja infekcijskih povzročiteljev v kanal materničnega vratu, kar olajšujejo stare rupture materničnega vratu, prolaps vagine in materničnega vratu, uporaba iracionalnih kontraceptivov. Endocervicitis pogosto spremlja erozija materničnega vratu, kolpitis, endometritis, salpingo-ooforitis.
Simptomi bolezni, tudi v akutni fazi, so lahko blagi. Večinoma se bolniki pritožujejo zaradi levkoreje. Za akutni endocervicitis je značilna odsotnost vnetja sečnice in izločnih vodov velikih žlez vestibula. Akutni pojavi se kmalu umirijo, skrivnost iz gnojnega postane sluzasta, rdečica se zmanjša.
Zdravljenje bolezni poteka ob upoštevanju patogena. Predpisana so protivirusna ali antibakterijska zdravila, ki jih dajemo v obliki tamponov, kroglic, kopeli, kapljic. Uporabljajo tudi higiensko dušenje (infuzija kamilice, 0,5% raztopina borove kisline), kopeli s 3% raztopino vodikovega peroksida, vnos emulzij z antibiotiki, protivnetna sredstva. V kronični fazi je prikazana fizioterapija: elektroforeza, terapija z blatom.
Kandidoza (kandidiaza)
Kandidoza (kandidiaza) je nalezljiva bolezen vaginalne sluznice, ki se širi na maternični vrat in vulvo. Vzročniki bolezni so glive, ki so podobne kvasovkam, najpogosteje Candida.
Gobe \u200b\u200bCandida lahko najdemo v nožnici praktično zdravih žensk, če ni znakov kolpitisa in drugih ginekoloških bolezni. Prenašanje opazimo pri 3-5% žensk.
Kvasom podobne glive vstopijo v genitalni trakt ženske predvsem iz črevesja, pa tudi z neposrednim stikom z viri okužbe (bolniki, prenašalci) in preko okuženih predmetov. Okužba je možna s spolnimi odnosi, vendar ta način okužbe ni pogost.
Spremembe, ki zmanjšujejo obrambno sposobnost telesa, nakazujejo na nastanek kandidozni kolpitis, cervicitis in vulvitis. Običajno se bolezen razvije na ozadju hormonskih motenj, patologije presnove beljakovin, ogljikovih hidratov, vitaminov. Zelo pogosto se kandidiaza pojavi pri ženskah, ki trpijo za različnimi kroničnimi boleznimi (diabetes, tuberkuloza, salpingo-ooforitis, bolezni prebavnega sistema itd.).
Genitalno kandidiazo pogosto spremlja vnetje sečil (uretritis) in druge bolezni sečil, ki ne kažejo nobenih simptomov.
Razvoj te patologije olajša dolgotrajna uporaba hormonskih (oralnih) kontraceptivov, ki vplivajo na ravnovesje hormonov, ki uravnavajo reproduktivno funkcijo. Nekaj \u200b\u200bpomembnega je tudi črevesna disbioza, ki se razvije kot posledica uporabe antibiotikov in drugih zdravil, ki povečujejo razmnoževanje in patogenost gliv.
Kandidiaza se pojavlja predvsem pri ženskah v reproduktivni dobi, lahko pa se pojavi med menopavzo, adolescenco in otroštvo... Pri nosečnicah se kandidiaza (vključno s prevozom) pogosteje odkrije, kar je povezano s spremembami endokrinih in drugih sistemov, ki se pojavijo med nosečnostjo.
Simptomi genitalne kandidiaze se v glavnem zmanjšajo na pritožbe zaradi levkoreje in srbenja. Leucorrheea je lahko tekoča, bogata z primesjo skorjasto zdrobljenih vključkov. Prav tako je izcedek gost, masten, zelenkasto bel. Pogosto obstaja razmerje med obsegom postopka in količino izcedeka iz nožnice. Vonj izcedeka pri kandidiazi je kisel, neprijeten.
Srbenje, še posebej, če je prizadeta vulva, je tudi pogost simptom kandidiaze. Običajno je obstojna ali moteča popoldne, zvečer in ponoči. Močan srbenje vodi v nespečnost in s tem povezane motnje živčnega sistema. Pri večini žensk se srbenje poslabša po dolgotrajni hoji in med menstruacijo.
S srbenje in pekočino pri uriniranju, ki ju povzroča spremlja vulvitis in praskanje, lahko pride do zastajanja urina in okužbe sečil. Včasih je srbenje edina pritožba bolnikov s kandidnim kolpitisom in cervicitisom.
Značilen simptom bolezni je sivkasto bela obloga na prizadeti sluznici nožnice in materničnega vratu. Sluzna membrana v akutni fazi bolezni je svetlo rdeča, edematozna, v kronični fazi ima normalno barvo.
Izbrisane oblike bolezni potekajo brez izrazitih simptomov: vmesni srbenje ali izcedek nizke intenzivnosti, ki ženske ne moti veliko.
Potek kandidiaze je dolg, bolezen pogosto traja mesece ali celo leta. Pogosto se pojavijo vnetji, običajno hkrati z menstruacijo ali drugimi zdravstvenimi stanji. Zdravljenje ne daje vedno trajnih rezultatov, po terapiji pa so možni recidivi, zlasti ob prisotnosti drugih žarišč kandidiaze v telesu.
Diagnostiko olajšajo tipični klinični simptomi (srbenje, levkoreja, značilna obloga itd.), Podatki ginekološkega in instrumentalnega pregleda. Diagnoza se potrdi s posebnimi raziskovalnimi metodami.
Zdravljenje genitalne kandidiaze je kompleksno, saj zagotavlja delovanje na povzročitelja bolezni in zdravljenje sočasnih bolezni in motenj. Le v tem primeru je zdravljenje lahko uspešno.
Večina učinkovita sredstva Zdravljenje genitalne kandidiaze so protiglivični antibiotiki. V intervalih med tečaji je koristno izvesti lokalno dušenje (2% raztopina sode, 0,5% raztopina tanina, raztopina kalijevega permanganata 1: 5000), vstavljanje vagine v tampone, navlažene z 10–20% raztopine boraksa v glicerinu.
Uporaba protiglivičnih zdravil pogosto spremlja pomanjkanje vitamina v telesu. Zato terapija vključuje uporabo vitaminskih izdelkov in živil, bogatih z vitamini. Glede na indikacije se uporabljajo utrjevalna sredstva in antialergijska zdravila.
Erozija materničnega vratu
Erozija materničnega vratu je okvara sluznice vaginalnega dela materničnega vratu. Začetek erozije olajša patološki izcedek iz vagine, pod vplivom katerega pride do poškodbe in zavrnitve zgornje plasti cervikalne sluznice. To erozijo imenujemo resnična. Po 1-2 tednih se ta napaka zaceli in se imenuje prva faza celjenja prave erozije ali žleze psevdoerozija. Kot prava erozija ima videz svetlo rdeče lise nepravilne oblike, ki se nahaja okoli zunanjega os materničnega vratu, krvavi zlahka, če se ga dotakne. Pritožbe so pogosto odsotne, zato erozijo zaznamo predvsem med preventivnimi pregledi. Nezdravljena psevdoerozija lahko vztraja mesece in leta. Postopoma se okvara zarašča, ta postopek lahko spremlja blokada izločnih kanalov žlez materničnega vratu. Akumulirajoči izloček tvori ciste. V tem primeru maternični vrat dobi normalno bledo roza barvo, vendar ima neenakomerno površino zaradi izbočenih cist in se poveča v velikosti. Takšna psevdoerozija se imenuje folikularna oziroma druga stopnja pravega eroznega celjenja.
S podaljšanim potekom vnetnega procesa raste sluznica kanala materničnega vratu, štrli v obliki gub v njen lumen, lahko pride do polipa cervikalnega kanala, ki je asimptomatski in včasih ob stiku krvavi.
Erozija in psevdoerozija sta bolezni, ki prispevata k nastanku raka materničnega vratu, zato je po odkritju potrebno takojšnje zdravljenje. Vnaprej izključite raka materničnega vratu. V ta namen je obvezen poseben pregled. Če to odkrije spremenjena območja, gre za biopsijo in histološki pregled.
Žlezna psevdoerozija se zdravi s kavterizirajočimi snovmi (kopeli s 5% raztopino protargola), izmenično s protivnetnim zdravljenjem (kopeli z raztopino furacilina ali vnosom tamponov z emulzijami, ki vsebujejo antibiotike). Če v 3-4 tednih takšna terapija ne daje učinka, je indicirana elektrokoagulacija.
1. Tampon, obilno nasičen z ribjim oljem, je treba ponoči 7 dni vstaviti globoko v nožnico.
2. Znano je, kako močan zdravilni učinek ima močvirska plazeča. Zdravi želodčne in črevesne razjede, tuberkulozne votline in absces v pljučih, ženske bolezni. Močna decokcija zelišč duši za ekcem, Trichomonas kolpitis. Opaženo pa je, da so mastni izvlečki učinkovitejši. Dober učinek daje uporabo takega mazila: 1 tsp. sesekljana zelišča zmešamo z 10 tsp. sveže maslo in med. Maslo in med morata biti naravna. Mazilo na tamponu se injicira v nožnico. V nekaterih primerih v sončnično olje - 2 žlici. l. na kozarec. Vzdržite dan, nato na nizki vročini kuhajte 15 minut. Torej izvleček olja namočite tampon in ga injicirajte globoko v nožnico enkrat dnevno ponoči.
3. Zelišče timijana - 1 žlica. l., listi mete - 1 tbsp. l. Nalijte 2 skodelici vrele vode, 5 minut kuhajte na nizkem ognju, ohladite, odcedite. Za erozijo materničnega vratu vzemite 1/2 skodelice 4-5 krat na dan.
4. Tampon, navlažen z oljem ogrdovega olja ali šentjanževko, je treba v nožnico (globoko) 10 dni vstaviti v nožnico.
5. Zmešajte 50 mg 20% \u200b\u200balkoholne tinkture propolisa, 50 ml tinkture kalendule in 60 g lanolina. S tem mazilom namočite gazenski bris in ga vstavite v nožnico. Nanesite enkrat dnevno 7-10 dni.
6. Zmešajte tinkturo kalendule in 10% alkoholni ekstrakt propolisa v razmerju 1: 1. V 2 kozarcih tople kuhane vode razredčite 1 žlico. l. mešanice in uporabite za dušenje. Potek zdravljenja je 7 dni.
7. Zmešajte 3: 1 prostorninsko lekarniško sok Kalanchoe in med, obilno namočite tampon z mešanico in ga zjutraj in ponoči vstavite v nožnico z erozijo materničnega vratu. Potek zdravljenja je 1 teden.
8. Eno žlico suhih zdrobljenih korenin celandina nalijemo 1,5 skodelice vrele vode, vztrajamo, zavijemo 1 uro, odcedimo. Vzemite z erozije materničnega vratu 1/2 skodelice 2-3 krat na dan 15 minut pred obroki. Hkrati brizgajte maternični vrat z 1/2 skodelice infuzije.
9. Calendula officinalis. 1 tsp kalendula nalijemo 1 / 2-1 / 4 skodelice vrele vode, pustimo, da se ohladi. Uporablja se v obliki dušenja za zdravljenje erozije materničnega vratu in trichomonas kolpitisa.
10. Mumiyo se jemlje peroralno 2-krat na dan, za 1 tečaj - 2-3 g mumije. Poleg tega pripravite 3% raztopino mumije iz kuhane vode in čez noč v vagino vstavite tampone, navlažene s to raztopino.
11. Pred in po zdravljenju erozije materničnega vratu je treba obnoviti normalno mikrofloro vagine. To je mogoče storiti z uporabo vaginalnih supozitorijev "Atsilakt". Način uporabe: 1 supozitorij zjutraj in zvečer v nožnici. Potek zdravljenja je 7-10 dni.
INFLAMMATORIJSKE BOLEZNI ZGORNIH ORGANOV
Ob zmanjšanju obrambnih mehanizmov telesa (s hipotermijo, kršitvijo pravil osebne higiene itd.) Okužba prodre v notranji os materničnega vratu in razvijejo se vnetne bolezni zgornjih spolovil. Zato se morate ob prvih znakih vnetja obrniti na svojega ginekologa. Navsezadnje je zdravljenje vnetja spodnjega dela reproduktivnega sistema veliko lažje in ne vodi do tako resnih zapletov, kot so vnetni procesi notranjih spolnih organov. Upamo, da bo vsaka ženska po branju te knjige bolj skrbno spremljala svoje zdravje in se ne bo soočila s spodaj navedenimi manifestacijami. Vendar pa je v nekaterih primerih nemogoče napovedati razvoj teh bolezni, zato predstavljamo opis nekaterih vnetnih bolezni zgornjih spolnih organov.
Endometritis
Endometritis je vnetje sluznice maternice, ki se običajno pojavi po menstruaciji, porodu ali splavu. Pogosteje se okužba širi globoko v mišični sloj (metritis) in peritonealni pokrov (perimetritis). V tem primeru se sluznica maternice podvrže vnetnim spremembam, čemur sledi nekroza in zavrnitev. Zadebi se, nabrekne, prevzame svetlo rdečo barvo, postane pokrit s sivo-umazano gnojnim cvetom.
Vnetje spolovil nad notranjim os materničnega vratu skoraj vedno povzroči splošno zastrupitev - slabo počutje, povišana telesna temperatura, povečan srčni utrip, bolečine v spodnjem delu trebuha, gnojni ali gnojno-krvavi izcedek iz maternice. Pri krvnih preiskavah je povečanje števila levkocitov, povečanje hitrosti sedimentacije eritrocitov. Običajno je maternica povečana, boleča, mehke konsistence, če vnetni proces ne presega sluznice, ni povečan, rahlo boleč ali popolnoma neboleč.
Akutno obdobje vnetja maternične sluznice traja približno 4-5 dni. V tem času se mikrobi odstranijo iz maternične votline skupaj z razpadajočo in zavrnjeno sluznico, povrne se njegova zgornja plast, zaradi česar lahko pride do samozdravljenja. Vendar takšen izid ni vedno mogoč, saj skoraj le začelo zdravljenje privede do popolnega okrevanja. Tudi ob pravilnem zdravljenju se vnetni proces pogosto razširi skozi limfne vrzeli in krvne žile v globlje plasti maternice. Z visoko patogenostjo okužbe in nizko reaktivnostjo telesa je v vnetni proces vključen peritoneum, ki pokriva maternico in peritonealno maščobno tkivo, zaradi česar se lahko razvije zastrupitev krvi (sepsa). Pri starejših ženskah zaradi zoženja kanala materničnega vratu, nagubanja tkiv in vnetja gnojni izcedek ne izteka iz maternične votline in se kopiči v njem. To stanje lahko poteka brez izrazitih simptomov, vendar ga pogosteje označujejo dolgočasne, ostre krče bolečine v spodnjem delu trebuha in dolgotrajno zvišanje telesne temperature. Če je kanal materničnega vratu delno zaprt, se pojavi gnojni ali krvavo-gnojni izcedek. Po praznjenju maternice iz gnoja se telesna temperatura zniža, bolečina preneha, bolnikovo stanje se izboljša, izcedek se zmanjša. Ta potek bolezni se lahko ponovi v različnih intervalih.
Če se menstrualna funkcija v 2-3 ciklusih ne povrne v normalno stanje, akutni endometritis postane kroničen. Zanj so značilne žariščne vnetne spremembe na sluznici maternice, v povezavi s katerimi se spreminja njegova sposobnost zaznavanja hormonske stimulacije, kar vodi v kršitev menstrualne funkcije.
Bolniki se pritožujejo zaradi močne podaljšane menstruacije ali redkih predmenstrualnih, post- in intermenstrualnih krvavitev. Krvavitve so povezane tako s kršitvijo kontraktilne funkcije maternične mišice in poškodbami njene sluznice, kot tudi z motnjo delovanja jajčnikov zaradi vnetja. Ženske pogosto skrbi levkoreja, včasih povečuje bolečino v spodnjem delu trebuha in v križnici. Kroničnega vnetja maternice ponavadi ne spremljajo spremembe krvnih preiskav (včasih se poveča le sedimentacija eritrocitov). Diagnozo kroničnega endometritisa potrdimo s histološkim pregledom. Diagnostična kuretaža maternice se opravi, če obstaja sum na polipe, odsotnost ovulacije itd.
Zdravljenje predpiše zdravnik. V akutni fazi endometritisa se priporoča počitek v postelji, prehlad na spodnjem delu trebuha, antibiotiki, odvisno od občutljivosti mikroorganizmov nanje. Odmerki so individualni, odvisno od resnosti postopka, trajanja bolezni. Izvajajo tudi razstrupljanje, restavrativno, antialergijsko terapijo.
S kroničnim endometritisom se izvaja kompleksno zdravljenje, ki vključuje fizioterapijo, balneoterapijo, predpisano za izboljšanje krvne oskrbe medeničnih organov; stimulacija funkcije jajčnikov in sluznice maternice, pa tudi povečanje imunološke reaktivnosti telesa. Najpogosteje uporabljeni fizikalni dejavniki so elektroforeza z ultrazvokom, bakrom in cinkom; učinkoviti so terapevtsko blato, ozokerit, parafinske aplikacije, radonska voda. V primeru disfunkcije jajčnikov je predpisano hormonsko zdravljenje. Poleg tega je predpisana antialergijska in obnovitvena terapija.
Adnexitis ali salpingo-ooforitis
Adneksitis ali salpingo-ooforitis je vnetje materničnih prilog (cevi in \u200b\u200bjajčnika). Lahko so enostranski in dvostranski. Bolezen se skoraj vedno razvije, ko okužba vstopi v spodnji genitalni trakt, najpogosteje med menstruacijo, v obdobju po splavu oz. poporodna obdobja... Patogen lahko s pomočjo Trichomonas, sperme in pasivno vstopi tudi v jajcevod. V prvem primeru aktivno prenašanje patogenih mikroorganizmov izvaja Trichomonas, ki lahko prodrejo do jajcevodov in v trebušno votlino. Vlogo prenašalcev toksoplazme, mikoplazme, gonokokov igrajo predvsem spermatozoidi. Stik patogene mikroflore s spermo se lahko pojavi tako v genitalnem traktu moškega kot v nožnici ženske.
Običajno najprej prizadenejo cevi. Salpingitis (vnetje jajcevodov) najpogosteje povzroči bakterijska okužba, ki se spolno prenaša ali vnaša med različnimi posegi: vnos intrauterinih kontraceptivov, sondiranje, curetka maternice in druge intrauterine manipulacije. V zadnjih letih narašča število spolno prenosljivih bolezni. To so predvsem sifilis, gonoreja, klamidija, virusne bolezni, bolezni, ki jih povzročajo protozoi itd. Dejavniki, ki prispevajo k širjenju spolno prenosljivih bolezni, so rast migracije prebivalstva, urbanizacija in spremembe v spolnem vedenju mladih.
Desnostranski salpingitis se lahko razvije tudi z apendicitisom, levostranski - z vnetjem debelega črevesa, ki se nahaja v levem delu trebušne votline, je možna okužba z drugimi žarišči - z angino, gripo, pljučnico.
Vnetni proces prizadene sluznico cevi, nato se okužba razširi na vezivne in mišične plasti. Razvoj bolezni se začne z rdečico, oteklino in oteklino sluznice. Njegova površinska plast je podvržena nekrozi, deskvamaciji in ulceraciji. Posledično se številne gube zlepijo in tvorijo slepe prehode in votline z zastojem sluznice ali gnojne vsebine. Tako cevi postanejo neprehodne, v njih pa se kopičijo patološki izločki.
Ozkost materničnega lumena cevi prispeva k dejstvu, da že v začetnih fazah vnetnega procesa zaradi otekanja sluznice maternični konec cevi postane neprehoden za nabiranje, ki se nabira v njej, ki se na drugem koncu pretaka v trebušno votlino. Lepiči se tvorijo okoli cevi, pokrivajo trebušno odprtino in s tem omejijo vnetje. To vodi v dejstvo, da se sluzasta, mukopurulentna vsebina, ki se nabira v zapečateni cevi, razteza svojo steno, najprej v bolj gnojnem predelu trebuha, nato pa na drugih delih, tako da cev spremeni v podolgovat elastični tumor, ki se nahaja bočno in zadaj do maternice. Cev, ki je pritrjena z adhezijami, je lahko tudi spredaj proti maternici. Postopoma se povečuje (hitro ali počasi, odvisno od intenzivnosti vnetja) in včasih doseže velike velikosti (do moške pesti).
Pogosto se jajčniki okužijo zaradi vdora vnetne tekočine iz cevi, lahko nastane absces (absces).
Fuzijo cevi, napolnjene s gnojom, z jajčnikom, ki sodeluje v vnetnem procesu, lahko spremlja uničenje septuma med njimi, zaradi česar se tvori tubo-jajčniška cista, napolnjena s tekočino, obdana z adhezijami in tesno spojena z ligamenti maternice.
Praviloma se gnojni procesi razvijajo istočasno v peritoneju (pelvioperitonitis), včasih pa tudi v peri-materničnem maščobnem tkivu (parametritis). Izcedek, vključno s gnojom, se nabira v materničnem prostoru, včasih v pomembnih količinah, se nahaja pod tumorjem cevi in \u200b\u200blahko napolni medenično votlino.
Simptomi nezapletenega vnetja jajcevodov so lahko blagi (bolečina v spodnjem delu trebuha in prepona, ki seva v križnico) ali pa so odsotni. Ko je v proces vključena zunanja lupina, se pogosto pojavijo znaki vnetja peritoneuma, telesna temperatura postane visoka. V krvi pride do povečanja števila levkocitov, povečanja hitrosti sedimentacije eritrocitov. Meseci so pogosto dolgotrajni. Pri navadnem salpingitisu so simptomi blagi in jih pogosto prikrijejo znaki vnetja maternice, nožnice ali drugih delov genitalnega trakta.
Diagnoza bolezni se ugotovi z vaginalnim pregledom.
Z zgodnjim in pravilnim zdravljenjem nezapletenih oblik akutnega salpingitisa lahko po nekaj tednih pride do popolne obnove strukture in delovanja jajcevodov. Vendar je adhezije na območju zunanje odprtine cevi težko razrešiti in v večini primerov preprečujejo ponovno vzpostavitev plodnosti.
Za akutno gnojno vnetje jajcevodov je značilno zelo visoka temperatura telesa z odkloni čez dan 1-2 ° C, huda zastrupitev, bolečine v spodnjem delu trebuha. V tem primeru se včasih razvije gnojna lezija limfnih žil jajcevodov, ki pogosto postane vir prenosa okužbe na oddaljene organe.
Vnetni procesi v jajčnikih se v večini primerov manifestirajo s spremembami okoli tega organa. Sam jajčnik prizadene predvsem hude splošne nalezljive bolezni z okužbo foliklov, ki se nahajajo v njem. Če mikrobi vstopijo v votlino porušenega folikla, nastane majhen absces. Patogena okužba in zmanjšanje odpornosti telesa kot posledica različnih razlogov vodijo do hitrega širjenja vnetja po celotnem tkivu jajčnikov. Z gnojno lezijo jajčnika, ki je v tesnem stiku z vneto cevjo, se septum med njimi lahko stopi z nastankom tubo-jajčniškega abscesa, pa tudi z gnojnim vnetjem cevi.
Za akutno vnetje jajčnika (adneksitis) so značilne intenzivne bolečine v spodnjem delu trebuha, zastrupitve in splošno resno stanje. Izcedek je gnojen.
Vnetje materničnih prilog (cevi in \u200b\u200bjajčnikov) v večini primerov spremlja sprememba menstruacije zaradi motnje v hormonski funkciji teh spolnih organov. V akutni fazi bolezni menstrualna funkcija ni vedno motena, v kronični pa se pojavi disfunkcija jajčnikov, ki se kaže predvsem s podaljšano neredno krvavitvijo.
Največja nevarnost je gnojno vnetje maternični prilogi, ki lahko vdrejo v trebuh, rektum ali mehur. Z nastajajočim prebojem abscesa v trebušno votlino se pojavijo bolečine v trebuhu, pojavijo se simptomi draženja peritoneuma, slabost, bruhanje, bolnikovo stanje se močno poslabša. Če pride do preboja v danki, obstajajo lažni boleči pozivi k defekaciji, izločanje sluzi, pogosto driska in z grožnjo vdora v mehur - pogosti in boleči nagon po uriniranju. Potem ko se absces prebije v mehur ali rektum, bolečina preneha, telesna temperatura se zniža, splošno stanje ženske se izboljša, vendar popolno ozdravitev ne pride, saj ostanejo ozki vijugasti prehodi in fistule, skozi katere absces ni popolnoma prazen, pa tudi zaradi dejstva, da so v večini primerov sestavljeni iz več komor. V primeru blokade fistulozne odprtine z grudicami gnojnega ali raztrganega tkiva se stanje bolnikov znova poslabša - bolečine se ponovijo, pojavijo se mrzlica in dvigne telesna temperatura. Takšen prekinitveni potek bolezni se lahko vleče dlje časa in privede do stanja, ko je kirurško posredovanje zamujalo. Zato je zelo pomembno, da se pravočasno posvetujete z zdravnikom in zdravite vnetje materničnih prilog.
Zdravljenje akutnega salpingo-ooforitisa poteka izključno v bolnišnici. Predpišite strog počitek za posteljo, hrano, ki jo je lahko prebaviti, zadostno količino tekočine. V tem obdobju je potrebno spremljati delovanje črevesja in uriniranje.
Antibiotiki so predpisani ob upoštevanju občutljivosti mikroflore. Po normalizaciji temperature in izginotju simptomov draženja peritoneuma se še 5-7 dni izvaja antibiotična terapija. Prikaže imenovanje zdravil za razstrupljanje, antialergijskih, vitaminskih, protivnetnih, imunomodulacijskih in izboljšanje krvnega obtoka.
Ko vnetni proces popusti, se za povečanje obrambe telesa uporabljajo injekcije aloe, izvajajo se multivitamini, izvajajo ultravijolično obsevanje, elektroforeza kalcija, magnezija, cinka. Racionalna uporaba teh postopkov pomaga preprečiti, da bi proces postal kroničen, pa tudi pojav adhezij in brazgotin.
Zdravljenje gnojnih tumorjev jajčnikov je odvisno od starosti, trajanja postopka in odpornosti patogena na antibakterijska zdravila. Pri mladih ženskah, pri katerih ni prišlo, se zdravljenje začne s konzervativnimi metodami. Zdravnik izvaja punkcije abscesov, da bi sesal njihovo vsebino, izpiral votlino z razkužilnimi raztopinami in v njih vnašal antibakterijske snovi. Vzporedno se izvaja splošno antibakterijsko, antialergijsko, protivnetno in razstrupljevalno zdravljenje. Vprašanje kirurškega posega je rešeno, če učinka konzervativnih metod ni.
Zdravljenje kroničnega salpingo-ooforitisa poteka v predporodni ambulanti. Zdravljenje z antibiotiki se v tem obdobju ne izvaja. V tem obdobju so takšne metode, kot so akupunktura in psihoterapija, velikega pomena. Široko se uporabljajo terapevtska gimnastika, ročna vibracija in ginekološka masaža. V primeru kršitve hormonske aktivnosti jajčnikov v podzemni fazi se popravek izvaja s hormonskimi pripravki.
Pelveoperitonitis
Pelveoperitonitis je vnetje medeničnega peritoneuma. Najpogostejši povzročitelji so mikrobne zveze - patogena mikroflora; gonokoki, klamidije, streptokoki, stafilokoki, mikoplazme, ešerihija, enterokoki, proteus, bakteroidi. Pelveoperitonitis se najpogosteje razvije kot zaplet vnetja maternice in prilog.
Okužba vstopi v trebušno votlino s tekočino, ki teče iz vnetih cevi v trebušno votlino, pa tudi s pretokom krvi in \u200b\u200blimfe.
Po naravi vnetnega izliva ločimo fibrinozni in gnojni pelvioperitonitis. Za prvo obliko je značilen razvoj adhezij in razmeroma hitro razmejitev vnetja. Z gnojnim postopkom se v zadnjični votlini pojavi kopičenje gnoja.
Pojav bolezni je akuten, z mrzlico in močnim zvišanjem temperature, povečanim srčnim utripom, slabostjo, bruhanjem, močnimi bolečinami v spodnjem delu trebuha in napihnjenostjo. Jezik vlažen, lahko je prevlečen z belim cvetjem. Črevesna peristaltika je oslabljena, vendar v zadnjem delu trebušne stene sodeluje akt dihanja. Pojavijo se simptomi draženja peritoneja, močna intoksikacija, napetost in bolečina zadnjega nožnice. Na tem mestu se lahko tvori absces, obstaja nevarnost, da se odpre v mehur, rektum ali trebušno votlino. Pri analizi krvi opazimo povečanje števila levkocitov in hitrosti sedimentacije eritrocitov, spremembe vsebnosti beljakovin in soli.
Diagnostika temelji na značilni klinični sliki, laboratorijskih podatkih. Pomemben je pomen punkcije zadnje nožnice z naknadnim bakteriološkim pregledom.
Zdravljenje se izvaja v ginekološki bolnišnici. Dodeli posteljni počitek z dvignjenim koncem glave, popoln počitek, hladen na spodnjem delu trebuha. Poleg tega so prikazane antibakterijska terapija, razstrupljanje in antialergijska zdravila. Izvajajo tudi različne fizioterapevtske ukrepe.
Prognoza je v večini primerov ugodna. Toda v nekaterih primerih, ko je obramba telesa oslabljena, se lahko razvije peritonitis (vnetje celotnega peritoneja). V tem primeru se opravi nujna operacija, odstranitev nalezljivega žarišča in drenaža trebušne votline.
TERAPEVTSKA OBDELAVA V HIŠI
Spodaj so navedene zdravilne rastline, ki protivnetno in resorbirajoče vplivajo na vnetje jajčnikov, maternice in drugih organov ženskega reproduktivnega sistema. Priporočamo, da se predhodno posvetujete s svojim zdravnikom.
1. Majhna periwinkle. Lokalno nanesite decokcijo (1 žlica na 1 kozarec vode) ali tinkturo, razredčeno v razmerju 1: 10. Rastlino je treba uporabljati previdno, saj je strupena.
Peščena nesmrtnica. Prikazana kot razkužilo za zunanjo uporabo; decoction (1 tbsp. l. 1,5 skodelice) v količini 1 / 2-1 / 4 skodelice speremo nožnico z leucorrheea drugačne narave.
2. Gladki, navadni brijeg. Decoction lubja (1 žlica. L na 1 kozarec), razredčite z vodo na pol ali 1/3 in nanesite zunaj za levkorejo ali vnetje nožnice.
3. Barvanje soteske. Uporabite 10-odstotno decokcijo zelišča za maternično krvavitev, levkorejo v obliki dušenja.
4. Gravilat mesto. Tinktura korena 1: 5, nanesite peroralno 10-15 kapljic 2-3 krat na dan. Infuzijo korenine (2 žličke za 1 skodelico vrele vode) jemljemo tako znotraj (dnevni odmerek) kot zunaj z levkorejo.
5. Navadna brina. Decoction zelišč (1 tbsp. L. na 1 kozarec) vzemite 1 tbsp. l. 3-krat na dan, 10-15 kapljic tinkture 3-krat na dan za levkorejo, vnetje prilog.
6. bršljan. Infuzija (1/2 žličke zdrobljenih listov vztrajamo na 1 kozarcu hladne vode 8 ur), zunanje nanesemo z levkorejo. Rastlina je strupena.
7. Kamilica brez jezika (dišeča). Decokcijo cvetov in zelišč (2 žlici. L. 4 skodelice), nanesite zunaj za tuširanje z levkorejo.
8. Navadna lila. Lila cvetove vzemite kot čaj in pijte 1/2 skodelice na dan pri boleznih ženskih spolnih organov, levkoreji.
9. Hrast. Decoction lubja (1 žlica. L. Za 1 kozarec vrele vode) kuhajte 20 minut. Vzemite peroralno 1 žlico. l. 3-krat na dan z vnetjem ženskih spolnih organov, zunaj pa z levkorojo.
10. šentjanževka. Decokcijo zelišč (2-4 žlice l. Na 2 litra vode) vremo 20 minut, uporabite za dušenje z levkorojo in vnetjem ženskih spolnih organov.
11. Trn ali bodična sliva. Decokcijo korenin in lubja (1 tsp na kozarec) vrejte 15 minut, pijte v požirkih brez odmerjanja, za levkorejo pa kot protivnetno sredstvo za zunanjo uporabo, uporabite v obliki dušenja, medtem ko juho razredčite na pol z vodo.
12. Evkaliptus. Uporabite vodno infuzijo listov evkaliptusa in evkaliptusovega olja kot protimikrobno sredstvo pri zdravljenju vnetnih bolezni ženskih spolnih organov v obliki losjonov in izpiranj. Za pripravo vodne infuzije 2 žlici. l. Sesekljane liste vlijemo v skledo z emajlom z 2 skodelicama vrele vode, tesno zapremo pokrov in vztrajamo v vreli vodni kopeli 15 minut, nato stojimo na sobni temperaturi 45 minut in po potrebi odcedimo volumen infuzije do prvotnega.
13. Zdravilna karagana. Za vnetje uporabite decokcijo za dušenje: 1 žlica. l. Zelišča prelijemo z 1 skodelico vrele vode, vremo 5 minut. Infuzijo odcedite in pijte 1/2 skodelice 3-krat na dan toplo.
14. Badan. Za zdravljenje erozije materničnega vratu uporabite juho v obliki dušenja (2 žlici zdrobljenih korenovk, nalijte 2 skodelici vrele vode, kuhajte 5 minut, sev vroč, ohladite). Pijte 1/2 skodelice 3-krat na dan.
15. Križarica iz morske ogrce. Za erozije materničnega vratu, endocervicitis, kolpitis uporabite olje morske ogrce v obliki tamponov. Zdravljenje je dolgotrajno. Okrevanje pride v 1-2 mesecih, rezultati so stabilni.
16. Kopriva iz pege. V vagino z erozzijami materničnega vratu injicirajte vatirano palčko, navlaženo s svežim sokom listov koprive ali kosmičem iz listov na brisu.
17. Calendula officinalis: 2% tinktura kalendule (1 čajna žlička cvetov v kozarcu vode) uporabite v obliki dušenja za erozije materničnega vratu in kolpitis.
18. Kosti. Uporabite decokcijo listov za levkorejo in vnetne bolezni ženskega spolovila.
Poleg posameznih rastlin se lahko uporabijo naslednje pristojbine.
1. Trava Potentilla gos, cvetovi kamilice, 3 žlice. l. Infuzijo (1 žlica. L. mešanice na 1 liter vrele vode) nanesemo zunaj za tuširanje.
2. Valerijeva korenina, listi limonine mešanice, 1 žlica. l., travne manšete, cvetovi jagnjetine, 30 g. Infuzijo vzemite 1 kozarec na dan po požirkih, v več odmerkih.
3. Hrast lubje, cvetovi kamilice, 2 tsp, listi koprive 2 žlici. l., zelišče knotweed 3 žlice. l. Juha (2 žlici. L. Zbirka na 1 liter vrele vode) se uporablja zunaj za tuširanje z levkorejo.
4. Cvetovi mehke, hrastova lubja, 2 tsp, žajbljev listi 1 žlica. l., orehovi listi 3 žlice. l. Juho (2 žlici. L. Zbirka na 1 liter vrele vode) uporabite za dušenje.
5. Listi rožmarina, listi žajblja, zelišč klica, 2 žlici. l., hrastova lubja 5 tbsp. l. Juha (celotna zbirka se 30 minut kuha v 3 litrih vode), nanesite zunaj v obliki dušenja 2-krat na dan.
6. Zelišč knojevke 5 žlic. l., kopriv list 3 žlice. l., hrastova lubja 1 žlica. l. 2 žlici. l. mešanico prelijemo z 2 skodelici vrele vode, na nizkem ognju vremo 5 minut, ohladimo, sev. Uporabite za tuširanje in z vaginalnimi tamponi za levkorejo.
Intimno območje je najbolj občutljivo in občutljivo mesto na telesu moških in žensk. Mnogi ljudje so seznanjeni s takšnimi neprijetnimi bolečimi pojavi, kot so srbenje in pekoč v dimljah, videz prahu iz perila ali majhnih izpuščajev. Niso vse takšne manifestacije neškodljive - nekatere zahtevajo zdravljenje pod zdravniškim nadzorom. Lahko pa si pomagate z zmanjšanjem neprijetnih simptomov s pomočjo različnih mazil za intimno območje.
Zakaj pride do nelagodja na področju dimelj
Vzroki za draženje prepona so lahko:
- Neinfektivne (nosijo neudobno spodnje perilo, alergije), ne potrebujejo posebnega medicinskega posredovanja. Povsem mogoče se jih je znebiti sami s pomočjo mazil.
- Nalezljivo (glivice, herpes kože in sluznice intimne cone), ko se pojavijo, je potreben zdravniški posvet. Uporaba zdravilnih krem \u200b\u200bje dovoljena le za lajšanje resnosti simptomov. Za intimno območje pri ženskah in moških lahko uporabite herpes zdravila in protiglivična mazila.
Nenalezljive bolezni
Naslednje težave lahko označimo kot nenalezljive.
Draži kožo in sluznico
Praviloma ga izzovejo tesna, neudobna spodnja perila, pri ženskah pa je dodaten dejavnik lahko redka zamenjava blazinic ali tamponov med menstruacijo, britje perineuma. To se manifestira v obliki rdečice in izpuščaja v intimno območje.
Za zdravljenje je dovolj, da nosite udobna oblačila, upoštevate pravila higiene in vsako mazilo, ki pomirja kožo, bo pomagalo pri obvladovanju nelagodja, lahko vzamete mazilo za opekline v intimnem območju, ki ima pomirjujoč, zdravilni učinek (Sinaflan). Pravilno izbrano mazilo za intimno cono je enako pomembno za moškega kot za žensko.
Podočnjaki, razpoke, plenicni izpuščaj
 Ta travmatična poškodba občutljive sluznice se lahko pojavi med britjem perineuma, ob slabi higieni ali zaradi tesnega spodnjega perila. Poleg odstranjevanja provocirajočih dejavnikov boste potrebovali zdravilno mazilo za intimne predele. Če želite to narediti, lahko uporabite kremo Bepanten, Eplan in druga mazila, ki imajo podoben zdravilni učinek. Zdravilne mazila za perineum lahko vključujejo tudi mazilo Levomekol, ki ima antipruritični zdravilni učinek.
Ta travmatična poškodba občutljive sluznice se lahko pojavi med britjem perineuma, ob slabi higieni ali zaradi tesnega spodnjega perila. Poleg odstranjevanja provocirajočih dejavnikov boste potrebovali zdravilno mazilo za intimne predele. Če želite to narediti, lahko uporabite kremo Bepanten, Eplan in druga mazila, ki imajo podoben zdravilni učinek. Zdravilne mazila za perineum lahko vključujejo tudi mazilo Levomekol, ki ima antipruritični zdravilni učinek.
Alergijski izpuščaji v intimnem območju
Lahko se pojavijo zaradi uporabe neprimernih higienskih izdelkov, reakcij na kondome. Pri ženskah lahko dišeče blazinice povzročijo to reakcijo. Za zdravljenje lahko uporabite mazila prednizolona ali hidrokortizona, ki jih odstranijo alergijske manifestacije in antipruritic. Če so vzrok za nelagodje v dimljah povzročili alergijski pojavi, potem bodo koža in sluznice po nekaj dneh s pomočjo teh mazil postali praktično zdravi.
Nalezljive bolezni
Te bolezni povzročajo glive ali virusi, samozdravljenje pa je v tem primeru nevarno za telo. Vedno obstaja nevarnost, da bolezen postane kronična. TO nalezljive manifestacijeki lahko povzročijo vnetje, pekočo in srbenje v intimnem predelu, vključite naslednje.
Herpes
V intimnem predelu ga povzroča isti virus kot mehurčki na ustnicah. Pojavi se v obliki majhnih vodne izbruhe v dimljah se pri moških lahko izpuščaj razširi na območje penisa. Bolezen povzroča bolečino, srbenje in pekočino kože, zaradi tega se pojavijo praskanja, ki so lahko dejavnik za nastanek sekundarne okužbe in kasnejših vnetij. 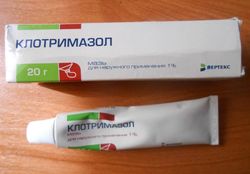
Kot samopomoč morate uporabiti mazilo za herpes v intimnem območju, za to so primerna zdravila, kot sta Acyclovir ali Zovirax, ki imajo depresiven učinek na virus herpesa, poleg tega pa lahko uporabite zdravilna (Bepanten) in antipruritična (Sinaflan) mazila. Dodatna uporaba te kreme bodo pomagale lajšati draženje kože in preprečevati sekundarne okužbe, ki lahko izzove herpes virus.
Glivične lezije intimnega območja
Pogosteje se imenuje mravljica. Če ga želite zdraviti, potrebujete protiglivična mazila, ki jih je predpisal zdravnik. Drozd se manifestira s srbenjem in žganjem v dimljah, ki ga spremlja sirast izcedek iz spolovil. Moški redko trpijo zaradi glivičnih kožnih lezij.
Za zdravljenje se najpogosteje uporabljajo protiglivična mazila, kot sta klotrimazol ali nistatin, in druga protiglivična sredstva. Brez zdravniškega nadzora protiglivičnih mazil ni mogoče uporabiti, saj lahko šele po laboratorijskih preiskavah ugotovimo, kakšna vrsta glive vpliva na sluznico v dimljah in katera protiglivična zdravila so potrebna za zdravljenje.



