Jak leczyć wirusa brodawczaka ludzkiego u kobiet. Przyczyny wirusa brodawczaka. Ogólne informacje o infekcji wirusem brodawczaka.
Naukowcom udało się zidentyfikować około 200 rodzajów wirusa brodawczaka, wpływających na obszary narządów płciowych i odbytu. Papillomawirusy dzielą się na 2 kategorie narażone na ryzyko życia pacjenta: niskie i wysokie ryzyko onkogenne.
Znaczenie gradacji określa zagrożenie dla życia HPV. Przy wykryciu 16 lub 18 rodzajów wirusa, należy wykryć stany przedrakowe układu odbytu i odbytu. U kobiet, gdy te serotypy są wykrywane, śledzone są brodawki, brodawki narządów płciowych narządów płciowych.
Niekontrolowany podział komórek podczas zakażenia wirusem brodawczaka powoduje białko E7. Białko hamuje wewnątrzkomórkowe białka odpowiedzialne za pewną liczbę mitoz, rozpoznawanie nieprawidłowych komórek przez układ odpornościowy. Dzięki blokadzie substancji kontrolujących komórka nabywa właściwości złośliwe: skłonność do trwałego podziału, rozwój przerzutów podczas narządy wewnętrzne. Białko E7 jest markerem obecności wirusa, określonym metodami serologicznymi. Według obserwacji klinicznych, serologia może wykryć wirusa brodawczaka w 73% przypadków.
Długotrwałe utrzymywanie się HPV jest niebezpieczne nie tylko ze względu na powikłania. Na tle uogólnionej infekcji wirusem brodawczaka ludzkiego rozwija się niedobór odporności, przyczyniając się do aktywacji wtórnych infekcji.
Papillomavirus - przyczyny infekcji
Przyczyny infekcji wirusem brodawczaka ludzkiego są ustalone rzetelnie. Infekcje przenoszone drogą płciową przenoszone są metodą domową (ogólne myjki, ręcznik). W ten sposób matki często zarażają dzieci. Porażka szyjki macicy i pochwy u kobiety z brodawkami lub brodawkami jest oznaką starannej higieny narządów płciowych, aby zapobiec zakażeniu otaczających ludzi.
Podczas karmienia piersią niebezpieczne lokalizacje brodawczaków brodawki blisko brodawki. Lokalizacja przyczynia się do wniknięcia wirusa do organizmu dziecka. Kłykciny w jamie ustnej są rzadkie, ponieważ śluz ma wiele silnych środków przeciwdrobnoustrojowych. Krtań i strun głosowych nie mają ochrony. W trybie transmisji centrum transplantacji, szorstki głos dziecka i chrypka są pierwszymi objawami zakażenia HPV.
Ból i dyskomfort podczas rozmowy wskazują na rozwój raka krtani. Proliferacja zatok zgodnie z dowodami lekarzy laryngologów u pacjentów z infekcją wirusem brodawczaka ludzkiego jest bardziej powszechna niż w innych chorobach.
U większości osób objawy choroby pojawiają się kilka lat po aktywnym zakażeniu wirusami. Wielu mężczyzn i kobiet nie jest świadomych infekcji, dopóki nie pojawią się objawy kliniczne, takie jak brodawki i brodawki narządów płciowych. Nośnik wirusa można obserwować przez całe życie bez aktywnego etapu replikacji.
Typowym objawem HPV są brodawki narządów płciowych i płaskie zlokalizowane u mężczyzn na głowie prącia u kobiet w projekcji szyjki macicy. Brodawki mogą znajdować się w następujących obszarach:
- Ręce;
- Skrzynia;
- Otwory pachowe;
- Krtań;
- Nasofarynx;
- Na twarzy i szyi.
Wzrosty wirusa brodawczaka można obserwować we wszystkich narządach. Brodawki skóry nie są transformacją nowotworową. W przypadku narządów płciowych występuje wysokie ryzyko, jeśli zostaną wywołane przez patogeny 16 lub 18 serotypów.
Condylomy, które różnią się mikroskopem, są większe niż główka zapałki. Podczas syntezy brodawki narządów płciowych tworzą rodzaj kalafiora, zdolny do osiągnięcia dużych rozmiarów. Z lokalizacją brodawek odbytu, defekacja jest bolesna, pojawia się silne swędzenie i Brodawki narządów płciowych, wykształcenie szyjki macicy, penis u mężczyzn, pochwa u kobiet mogą zakłócać współżycie seksualne o dużych rozmiarach. Wielokrotne wzrosty utrudniają chodzenie, powodują ból krocza podczas długiego siedzenia.
Najlepszy obrońca jest uważany za silnego układ odpornościowy. Wirusowi brodawczaków nie towarzyszą objawy kliniczne, dlatego szybkie rozpoznanie raka szyjki macicy u kobiet jest trudne.
Przyczyny silnej aktywności HPV mogą być ukryte w osłabionym układzie odpornościowym. W przypadku braku miejscowych immunoglobulin A, wirus replikuje się wewnątrzkomórkowo z utworzeniem nowych "osobników". Mutacje aparatu genetycznego przyczyniają się do nabywania nowych właściwości czynników wywołujących chorobę.
Aby zapobiec formom onkologicznym, konieczne jest wczesne rozpoznanie objawów zmian w brodawczaku ludzkim w obrębie narządów płciowych.
Istnieją praktyczne badania, które dowodzą wpływu odporności na onkogeniczność (rakotwórczość) wirusa brodawczaka. Doświadczenie pokazuje prawdopodobieństwo śmierci partnera zakażonego przez nosiciel patogenów typu 18 i 16. Zdrowa odporność jest w stanie całkowicie zneutralizować jego aktywność wirusową. Zapobieganie rakowi można się spodziewać tylko wtedy, gdy istnieją silne mechanizmy obronne. Kiedy układ odpornościowy słabnie, wirus zaczyna się replikować wewnątrzkomórkowo. Ekspresja białek kontrolujących liczbę podziałów przyczynia się do niekontrolowanej mitozy. Doświadczenie medyczne pokazuje częstą aktywację infekcji układu moczowo-płciowego z przeziębieniem, zmęczeniem i przedłużającymi się sytuacjami stresowymi.
Objawy zakażenia HPV
Okres inkubacji infekcji wirusem brodawczaka ludzkiego trwa około roku. Objawom klinicznym choroby towarzyszą brodawki narządów płciowych, brodawki. Każdy typ wzrostu zakażenia HPV wynika z hiperproliferacji i przerostu nabłonka. Morfologicznie, formacje mają formę "kalafiora" lub "zarozumialca". Powierzchnia brodawki pokryta jest uwarstwionym nabłonkiem płaskonabłonkowym z warstwą rogowacenia. Aktywny wzrost formacji można prześledzić u pacjentów z następującymi czynnikami patologicznymi:
- Guz Bushke-Levenshteina;
- Stany niedoboru odporności.
U dzieci prawdopodobieństwo klinicznych objawów choroby jest znacznie większe niż u dorosłych. Sytuację tłumaczy słabość systemów obronnych, w których wzrasta prawdopodobieństwo aktywacji infekcji.
Subklinicznej postaci choroby towarzyszy pojawienie się małych brodawczaków, które są podatne na wzrost endofityczny. Formacje papierosowe są nietypowe (śródnabłonkowe). Są one określone przez badania cytologiczne lub histologiczne. Kolonoskopia (badanie sondą) pozwala zidentyfikować brodawki, kłykciny w wyglądzie. Stopień zaawansowania i nasilenie przebiegu określa nie tylko stan układu odpornościowego, ale także rodzaj wirusa.
Kłykciny zarodkowe są klasyfikowane jako zakażenia HPV. Większość sytuacji klinicznych występuje u pacjentów z utajonym przebiegiem choroby. Patologia pogarsza się, zmniejszając siły ochronne. Terminowa diagnoza za pomocą reakcji łańcuchowej polimerazy (PCR) pozwala na określenie DNA wirusa na początkowym etapie infekcji (z nieznacznym mianem patogenu). Dodatkowe metody diagnostyczne - skrobanie z kanału szyjki macicy, definicja kojocytów. Za pomocą badania histologicznego ujawniły się wyspecjalizowane zmiany w nabłonku dróg rodnych.
Cechy przejawów zakażenia wirusem brodawczaka ludzkiego u kobiet
Zakażenie wirusem brodawczaka u kobiet jest wyzwalane przez następujące rodzaje patogenów: 58, 31, 52, 18, 16. Źródła literackie opisują sytuacje, w których wirusy wysokoenergetyczne wywołują tylko kilka brodawek i brodawek. W czasie ciąży HPV powoduje śródnabłonkową neoplazję szyjki macicy. U 5% kobiet można wykryć nieprawidłową cytologię.
Naukowcy zidentyfikowali około 200 różnych serotypów wirusa brodawczaka. Wszystkie patogeny są podzielone na 5 kategorii tropizmu HPV na tkanki. Serotypy narządów płciowych należą do kategorii "A".
Zmiany anogenitalne są spowodowane przez następujące typy: 59, 58, 56, 52, 51, 45, 39, 35, 33, 31, 18, 16. Prawdopodobnie onkogenne wirusy brodawczaka: 97, 85, 82, 69, 70, 73, 53, 34, 30, 26. Przekształcenia nowotworowe nabłonka nie powodują 11 i 6 serotypów.
Infekcja HPV o niskim ryzyku złośliwości ma łagodny przebieg. Czas trwania objawów klinicznych wynosi nie więcej niż rok.
Po zakażeniu kobiety wirusem "rakowym" replikacja DNA następuje w ciągu pierwszego roku. Wytwarzanie białek patogennych brodawczaków trwa 2 lata. Począwszy od 3 lat ryzyko wystąpienia nowotworu znacznie się zwiększa.
Wysoki wirus brodawczaka oncoryscosis charakteryzuje się następującą częstością rozprzestrzeniania się:
- Typ CIN 1 - 57%:
- CIN typ 2 - 43%;
- Serotypy CIN 3 - u 22% osób.
Złośliwa transformacja CIN typu 3 występuje u 12% osób.
Powikłania infekcji wirusem brodawczaka ludzkiego
Rodzaj i ciężkość zakażenia wirusem brodawczaka ludzkiego zależy od rodzaju patogenu i aktywności zakażenia. Na nasilenie patologii wpływają czynniki prowokujące:
- Dziedziczność;
- Seks analny;
- Aborcja i częste porody;
- Zapalenie szyjki macicy.
Powstawanie raka szyjki macicy zwiększa się wraz z długotrwałym utrzymywaniem się patogenu. Długoterminowa replikacja stopniowo zwiększa liczbę komórek z mutacją w genomie. W niektórych badaniach klinicznych ustalono związek między uszkodzeniem macicy a bakteryjnym zakażeniem pochwy. Ryzyko przedrakowej transformacji nabłonka zwiększa się półtora raza na tle transformacji nabłonka szyjki macicy.
Nowoczesne metody diagnostyczne mają ogromne znaczenie w diagnostyce ginekologicznej i onkologicznej. Zmiany w nabłonku macicy nasilają się na tle podatności na infekcje.
Choroba Bowena to patologia, która dotyka tylko mężczyzn. W tej patologii można wyśledzić wilgotną, aksamitną płytkę z lokalizacją na powierzchni skóry. Edukacja stopniowo przekształca się w nowotwór złośliwy (bez szybkiego usuwania).
Nowotwór szyjki macicy (śródnabłonkowy) - choroba u kobiet, wywołana przez serotypy 16, 18. Istnieją 3 stadia nowotworów. Ostatnim etapem jest przekształcenie guza w guz.
Rak szyjki macicy wywoływany jest przez wirusy 35, 33, 31, 18, 16 typów. Objawy choroby nie mają objawów klinicznych. Objawy choroby występują późno, więc kobiety często rozwijają późny etap raka.
Dzięki szybkiej profilaktyce można zapobiec transformacji nowotworowej nabłonka nowotworowego. Opracowano skuteczną szczepionkę przeciwko wirusowi brodawczaka ludzkiego, aby zapobiec tej chorobie!
Wirus brodawczaka jest chorobą obejmującą ponad siedemdziesiąt różnych grup wirusów.
Ta patologia jest uważana za wyjątkowo niebezpieczną, ponieważ może powodować poważne choroby układu ludzkiego, w tym narządów płciowych.
Rozważmy bardziej szczegółowo objawy wirusa brodawczaka u kobiet i metody eliminacji tej dolegliwości.
HPV u kobiet: przyczyny
Najczęstsze zakażenie HPV u kobiet występuje z takich powodów:
1. Kontakt uszkodzonych błon śluzowych osoby zdrowej z wypisem pacjenta (na przykład przez ręcznik).
2. Seks bez zabezpieczenia z partnerem, który ma już wirusa brodawczaka.
3. Erozja szyjki macicy.
4. Długotrwałe stosowanie środków antykoncepcyjnych, które wywołują zmiany w tle hormonalnym kobiet
5. Gwałtowny spadek odporności nie jest w stanie spowodować HPV, ale z tego powodu kobieta stanie się bardziej podatna na tę chorobę (obrona jej ciała nie poradzi sobie z ich zadaniem).
6. Obecność nieleczonych zakażeń narządów płciowych (drożdżyca, rzeżączka, chlamydie itp.).
7. Korzystanie ze wspólnej toalety lub łazienki z osobą chorą.
8. Przenoszenie wirusa z chorej matki na dziecko przez łożysko lub kanał rodny.
9. Możliwe zakażenie w łaźniach lub na siłowniach.
10. Transfuzja krwi lub inne manipulacje medyczne przy użyciu niesterylnych instrumentów.
Według statystyk kobiety w wieku 21-24 lat są najbardziej podatne na HPV, które rozpoczynają aktywne życie seksualne i często zmieniają swoich partnerów seksualnych.
HPV u kobiet: objawy i oznaki
Objawy HPV zależą od określonego rodzaju wirusa. Istnieje kilka głównych manifestacji ta choroba:
1. Tworzenie brodawek. Zewnętrznie będą okrągłe, gęste i o wypukłym kształcie. Po naciśnięciu te brodawki są całkowicie bezbolesne. W kolorze praktycznie nie różnią się od koloru ludzkiej skóry.
Lokalizacja tych brodawek może być bardzo różna. Najczęściej znajdują się na dłoniach, powiekach i brzuchu. Mogą być spowodowane przez wirusy 1, 2 lub 4 typy.
2. Brodawki narządów płciowych rozwijają się na błonach śluzowych narządów płciowych. Rzadziej są zlokalizowane w pochwie lub jamie ustnej.
Patrząc z takich brodawek są wzrosty, które mają postrzępione krawędzie. Są spowodowane przez wirusy 6, 11 lub 3 typy.
3. Brodawki narządów płciowych powodują wirusy typu 16, 18 lub 31. Są to gęste blaszki, które mają różowy kolor. Te wzrosty są niebezpieczne, ponieważ mogą przekształcić się w nowotwór złośliwy.
Ważne wiedzieć , że HPV nie może się w ogóle ujawnić przez długi czas. Tak się składa, że choroba jest wykrywana przez przypadek, gdy pacjent nawet się nie domyślał.
Tradycyjnie objawy HPV zaczynają być aktywnie obserwowane nawet wtedy, gdy choroba jest zaniedbywana, a odporność człowieka jest poważnie osłabiona. W tym stanie pacjent gromadzi wirusa w jednym obszarze skóry i niekontrolowany udział.
Ponadto zakażenie HPV u kobiet ma następujące cechy kursu i rozwoju:
1. Czas trwania "cichego" przebiegu choroby zależy od stanu odporności danej osoby.
2. Kondyszczaka na szyjce macicy lub ścianach pochwy można wykryć jedynie za pomocą badania ginekologicznego.
3. Bez leczenia, HPV nie może samobójcze, jak grypa czy przeziębienie. Jest to poważna choroba, która jest trudna do leczenia i wymaga rozsądnej selekcji terapii.
4. W przypadku znalezienia wirusów o wysokim ryzyku transformacji w nowotwory złośliwe, należy przejść pełne badanie i przejść wszystkie niezbędne testy.
5. Jeśli nie leczone, brodawki będą nadal się rozwijać.
Papillomavirus u kobiet: diagnoza i leczenie
Jeśli podejrzewasz HPV, skontaktuj się ze swoim ginekologiem, wenerologiem, specjalistą chorób zakaźnych i dermatologiem. Specjaliści ci będą w stanie prawidłowo zidentyfikować chorobę i wybrać odpowiednie leczenie.
Rozpoznanie wirusa brodawczaka rozpoczyna się od zebrania historii pacjenta i ogólnego jego badania. W takim przypadku lekarz będzie uważnie badał skórę i błony śluzowe, w których najczęściej są zlokalizowane brodawki i kłyknięta.
Kobiety bezbłędnie muszą przeprowadzić badanie ginekologiczne za pomocą luster i wyskrobać błony śluzowe szyjki macicy.
Jeśli podejrzewa się HPV, lekarz może również pobrać mały fragment szyjki macicy w celu wykonania biopsji. Konieczne jest zidentyfikowanie złośliwej patologii lub obalenie jej rozwoju.
Aby najdokładniejsza diagnoza wirusa została przeprowadzona, należy przeprowadzić test DTC, który nie tylko identyfikuje chorobę, ale także określi dokładny typ wirusa.
Leczenie jest wybierane przez lekarza osobno dla każdego pacjenta, w zależności od rodzaju wirusa, który uderzył w ciało. Do chwili obecnej nie ma wyraźnego schematu leczenia. Wybór taktyki jest indywidualny.
Tradycyjne leczenie ma na celu zahamowanie aktywności wirusa i infekcji. W tym samym czasie, nawet jeśli brodawki nie powodują żadnych negatywnych objawów u pacjenta, i tak muszą być leczone.
Leczenie HPV ma następujące funkcje:
1. Pacjentowi pokazano usunięcie brodawek lub kłykcina za pomocą elektrokoagulacji radiacyjnej lub lasera. Ważne jest, aby wiedzieć, że wycięcie brodawki nie wyeliminuje źródła infekcji i nie wyleczy całkowicie. Jest to tylko rodzaj zapobiegania rozwojowi złośliwych patologii.
2. Terapia przeciwwirusowa jest uważana za dość skuteczną. Ma na celu stymulowanie odporności chorego i tłumienie wirusa. Najczęściej do tego celu przepisuje się takie leki, jak Interferon, Cycloferon, Izoprinosin. Leki te bezpośrednio wpływają na komórki wirusa i spowalniają jego rozmnażanie.
3. Aby wzmocnić odporność można również przypisać silnym immunomodulatorom. Należy je przyjmować ściśle zgodnie z zaleceniami lekarza.
Ważne wiedzieć że w leczeniu HPV przyjmowanie jakichkolwiek leków bez recepty jest niedopuszczalne.
4. Jeśli pacjent jest przepisywany usunięcie chirurgiczne condylo, a następnie przed tą procedurą powinna postępować zgodnie z następującymi zaleceniami:
Konieczne jest zbadanie partnera seksualnego pod kątem wykrytego w nim wirusa brodawczaka;
Przestrzegaj wszystkich zasad chronionego kontaktu seksualnego;
Przed zabiegiem zaleca się całkowite leczenie lekami przeciwwirusowymi HPV.
Przy odpowiedniej terapii można znacznie spowolnić rozprzestrzenianie się infekcji w ciele i uratować chorego przed manifestacją choroby przez wiele lat. Niestety, nie można jeszcze całkowicie wyleczyć HPV.
HPV u kobiet: leczenie, powikłania, zapobieganie
Zagrożenie HPV zależy od rodzaju wirusa, ponieważ nie wszystkie z nich są śmiertelne. Mimo to istnieją pewne szczególnie agresywne typy wirusów, które mogą prowadzić do raka szyjki macicy. Są to genotypy wirusów o numerach 16, 39, 18 i 31.
Co więcej, jeśli nie rozpoczniesz leczenia, brodawki mogą się zaostrzyć i dalej rozprzestrzeniać.
Aby zmniejszyć ryzyko zarażenia HPV, kobiety i młode dziewczęta powinny postępować zgodnie z poniższymi wytycznymi:
1. Używaj tylko własnych produktów higienicznych i nigdy nie bierzcie cudzego ręcznika, nożyczek, mydła lub czegoś innego.
2. Terminowe informowanie nastoletnich dziewcząt o chorobie HPV i sposobach jej przenoszenia. Tylko wiedza pomoże chronić dziecko przed nieodwracalnymi błędami z powodu braku doświadczenia. Najlepszym czasem na taką rozmowę na intymny temat będzie nastolatka w wieku 12-13 lat.
3. Należy zaszczepić się przeciwko wirusowi brodawczaka. Oczywiście nie będzie on w stanie chronić przed wszystkimi typami wirusów, ale zmniejszy ryzyko rozwoju najbardziej niebezpiecznych szczepów. To szczepienie obejmuje trzy strzały, które należy wykonać przy każdej pogodzie.
4. Po pojawieniu się pierwszych objawów zakażenia należy natychmiast skontaktować się ze specjalistą chorób zakaźnych. Pożądane jest, aby robić to razem ze swoim partnerem seksualnym.
5. Dwa razy w roku, aby przetestować siebie i swojego partnera dla HPV.
6. Bardzo ważne jest, aby mieć stałego partnera seksualnego. Przed nawiązaniem kontaktu seksualnego z osobą należy sprawdzić HPV, a także inne choroby weneryczne.
7. W przypadku swobodnego kontaktu seksualnego zawsze używaj prezerwatywy.
8. Zapobiegaj osłabieniu odporności i niezwłocznie leczyj wszelkie choroby układu rozrodczego.
(pytania: 6)Ten test jest przeznaczony dla dzieci w wieku 10-12 lat. Pozwala określić, jakie miejsce zajmuje twoje dziecko w zespole rówieśników. Aby właściwie ocenić wyniki i uzyskać najdokładniejsze odpowiedzi, nie powinieneś poświęcać dużo czasu na myślenie, poproś dziecko, aby odpowiedział na to, co przychodzi mu do głowy ...
Leczenie wirusa brodawczaka
Przyczyny wirusa brodawczaka
Leczenie wirusa brodawczaka w domu
Leczenie wirusa brodawczaka ludzkiego zwykle ma miejsce w domu, ale nie oznacza to samoleczenia lub niezależnego wpływu na nowotwory. Leczenie wirusa musi koniecznie odbywać się pod kontrolą specjalisty po serii procedur diagnostycznych. Samoleczenie się wirusa brodawczaka jest podwójnie niebezpieczne, częściowo dlatego, że niektóre jego rodzaje są rakotwórcze, co jest ważne, aby ustalić je tak wcześnie, jak to możliwe, a następnie ze szczególną starannością obserwowaną przez lekarza.
Objawowe leczenie wirusa powinno dokładnie powtórzyć receptę medyczną, nie być powodem do eksperymentowania. W warunkach placówki medycznej można przeprowadzić fizyczne fizyczne niszczenie brodawek. Leczenie zachowawcze, wręcz przeciwnie, jest łatwe do wdrożenia w domu pod minimalnym nadzorem specjalisty. Polega na przyjmowaniu witamin, leków do normalizacji metabolizmu, środków uspokajających.
Preparaty do tworzenia i / lub przywracania odporności:
- - interferon leukocytarny alfa-lek;
- - interferonogeneza induktora, pojedynczy;
- - induktor interferonogenezy, przyjmowany zgodnie z zaleceniami lekarza.
Leczenie ludowych metod brodawczaka
Środki ludowe, jak również leki, nie są w stanie zniszczyć wirusa brodawczaka w ciele. Ich działanie polega wyłącznie na usuwaniu brodawek z powodu wirusa. W tym celu wybrany lek należy omówić z lekarzem, a jeśli nie ma zastrzeżeń, można rozpocząć stosowanie. Środki ludowe do codziennego leczenia kłykcin zwykle działają:
- olej rycynowy
- sok z glistnika
- sok z czosnku
- sok Kalanchoe,
- sok z aloesu
- amoniak
Alternatywne środki to wieloskładnikowe formulacje:
- nalewka z oleju z glistnika - zbierać świeżą trawę glistnika w okresie kwitnienia i posiekać ją ręcznie, bez użycia noża; włożyć do szklanego słoika i wlać taką samą ilość zieleni oliwa z oliwek; nalegać w ciemnym miejscu przez okres do jednego miesiąca, a następnie używać do tarcia brodawek trzy razy dziennie, aż znikną całkowicie;
- nalewka cebulowa - drobno posiekać surową cebulę, wlać 9% octu przez kilka godzin, po czym można za pomocą wlewu przetrzeć brodawki, a także sam plaster cebuli do nanoszenia w nocy;
- nalewka nafta z orzechów włoskich - zmielić młode, "mleczne" orzechy włoskie za pomocą maszynki do mielenia mięsa lub blendera, napełnić szklany słoik dwoma trzecimi i napełnić oczyszczoną naftą, zamknąć pokrywkę, pozostawić na 21 dni w ciemnym miejscu; przecedzić przez 4 warstwy gazy, ścisnąć grubą; smarować kłykcinę infuzyjną dwa razy dziennie.
Wpływ na wirusa brodawczaka ludzkiego można uzyskać z wnętrza ciała:
- rano na pusty żołądek, aby zjeść garść jagód jałowca, żuć je i szybko połknąć;
- połączyć ½ kg żurawiny ze szklanką obranych i pokrojonych orzechów włoskich i pokrojonych w kostkę zielonych jabłek, nie obranych; dodać 100 ml wody i 2 szklanki cukru, włożyć do ognia i stać do wrzenia, wlać do słoików i ostudzić na zimno; spożywać wewnątrz 2 łyżki dwa razy dziennie.
Leczenie wirusa brodawczaka w czasie ciąży
Obecność wirusa brodawczaka w ciele kobiety nie wyklucza całkowicie zdrowej ciąży. Należy jednak zrozumieć, że w czasie ciąży wirus może zostać aktywowany (z powodu osłabionej odporności lub regulacji hormonalnej), może również zostać przeniesiony na dziecko w momencie narodzin. To nie jest przeciwwskazanie do poczęcia.
Według uznania ciężarnego ginekologa w czasie ciąży, nowo opracowane lub postępujące brodawki nie mogą być leczone, ale z zauważalnym dyskomfortem, lekarz zaleci najbezpieczniejsze leki w tym przypadku. Ważne jest, aby pamiętać, że brodawki związane z HPV nie powinny być leczone prostymi brodawkami. Kobieta w ciąży może z łatwością pozbyć się kłykcin, jeśli lekarz zaleci jej stosowanie roztworu kwasu, zamrozić ciekłym azotem lub usunąć go za pomocą lasera, elektrokoagulacji lub chirurgicznie.
Z jakimi lekarzami się skontaktować, jeśli masz wirusa brodawczaka
Rozpoznanie wirusa brodawczaka ludzkiego zaczyna się od wizyty w gabinecie ginekologa, gdzie lekarz określa historię choroby i przeprowadza badanie ginekologiczne, w ramach którego pobierany jest biometria do analizy. Badanie pacjenta z podejrzeniem wirusa brodawczaka obejmuje zestaw środków:
- prosta i rozszerzona kolposkopia - zwykle nabłonek acetowhitowy, leukoplakia, interpunkcja, białe odrosty i mozaika, strefa atypowej transformacji, powierzchnia perły po leczeniu octem wskazują na obecność wirusa;
- cytologia - Papanicolaus zapewnia 5 stopni wyników
- brak nietypowych komórek
- zmiany w elementach komórkowych spowodowane stanem zapalnym,
- zmiana stosunku jądra i cytoplazmy, diagnoza wymaga wyjaśnienia,
- obecność komórek oznaki złośliwości, powiększonych jąder i cytoplazmy bazofili,
- liczne nietypowe komórki
- badanie histologiczne - pozwala na wykrycie zgrubienia warstwy rogowej naskórka i warstwy koylocytów; mogą występować postaci mitozy;
- reakcja łańcuchowa polimerazy - pozwala rozróżnić poszczególne typy HPV, zaleca się z istniejącym obrazem dysplazji nabłonka szyjki macicy, aby zbadać stopień ryzyka rakotwórczości.
Papillomawirus ludzki jest niebezpieczny dla organizmu kobiety, szczególnie dla narządów układu rozrodczego.Wirus DNA jest wprowadzany do ludzkiej komórki poprzez zmianę jego struktury, powodując niekontrolowany podział, co powoduje nowe wzrosty w regionie zewnętrznych narządów płciowych, w okolicy okołowej, na szyjce macicy. Leczenie kobiet z wirusem brodawczaka ma na celu wyeliminowanie objawów klinicznych poprzez usunięcie nowotworów, a także wzmocnienie odpowiedzi immunologicznej organizmu.
Kiedy i jak leczyć?
Medycyna nie potwierdziła jeszcze istnienia leków, które mogą całkowicie wyleczyć osobę z HPV. Jednak kompleksowe leczenie HPV za pomocą grupy immunomodulatorów i środków przeciwwirusowych, a także usuwanie nowotworów za pomocą różnych metod, ma pozytywny wynik potwierdzony w wielu przypadkach chorób.
Wyleczenie wirusa brodawczaka na zawsze iw krótkim czasie jest niemożliwe. Jednak stosowanie leków przeciwwirusowych i immunomodulujących zapobiegnie rozprzestrzenianiu się choroby, złośliwości guzów. Metody medyczne - narkotyki (tabletki, zastrzyki, czopki) są przepisywane dopiero po postawieniu diagnozy przez lekarza prowadzącego:
- Jeśli HPV zostanie wykryty jako nieekogenny lub z grupy niskiego ryzyka, leczenie nie będzie konieczne. Kontrola przeprowadzana jest za rok.
- Jeśli HPV zostanie wykryty w analizach z grupy wysokiego ryzyka onkogennego - bez objawów klinicznych - leczenie nie jest wymagane, monitorowanie co 3 miesiące. W obecności objawów - ich eliminacji, immunostymulacji i terapii antywirusowej. Monitorowanie wyników leczenia co 3 miesiące.
- W przypadku złośliwych postaci objawów klinicznych konieczna jest konsultacja z onkologiem i dalsze badanie.
Kompleksowe leczenie HPV u kobiet polega na przyjmowaniu leków, zastosowaniu maści i czopków, a także niszczącym usuwaniu brodawek i brodawek.

Wybór środków zaradczych i metod eliminacji jest wielki, ale prawie każdy nie ma wysokiego poziomu wydajności, co może prowadzić do krótkiej remisji i nawrotów. Oznacza to, że dla niektórych pacjentów leczenie może pomóc pozbyć się HPV i zapomnieć o chorobie na zawsze, inni są zmuszeni do ciągłej walki z tą dolegliwością.
Leki
Leki stosowane w leczeniu wirusa brodawczaka u kobiet są podzielone na następujące grupy:
- środki immunostymulujące;
- antywirusowy;
- leki homeopatyczne;
- narkotyki o niszczycielskim działaniu;
- środki cytotoksyczne.
Pierwsze trzy grupy są dostępne w różnych postaciach dawkowania - tabletki, roztwory do wstrzykiwań, kremy, maści. Leki cytotoksyczne i środki niszczące są zewnętrznymi rozwiązaniami do stopniowego usuwania patologicznych formacji.
Immunostymulanty
Zastosuj je we wczesnych stadiach choroby tylko w przypadku osłabionej odporności u pacjenta, zgodnie z wynikami immunogramu. Najczęściej wyznaczany na etapie objawów klinicznych w złożonym leczeniu.
Celem immunostymulantów jest aktywacja, wzmocnienie ochronnych funkcji organizmu, zwiększenie produkcji komórek odpornościowych. różne typy, w celu promowania syntezy przeciwciał, które mają na celu zwalczanie wirusów i bakterii.
Dzięki leczeniu trójskładnikowemu leki wzmacniają działanie leków przeciwwirusowych. Formy dawkowania immunomodulatorów - tabletki, kremy, roztwory do wstrzykiwań.

Noś lek do środka wysoka wydajnośćco zostało potwierdzone badaniami i opisane w pracach naukowych (FI Ershov, PI Kovchur, I.Ye Bakhlaev, Petrozavodsky). W 9 na 10 przypadków chorób szyjki macicy u kobiet wywołanych przez HPV nie znaleziono wirusa w wynikach analizy po leczeniu lekiem.
Allokin-alfa jest podobny do interferonu alfa, jego funkcją jest promowanie syntezy endogennych interferonów, a także przeciwciał, mających na celu zwalczanie wirusów i bakterii. Po wykryciu onkogennego HPV u kobiet w złożonej terapii przepisywano 1 mg co drugi dzień, wstrzyknięto podskórnie 6 wstrzyknięć.
Immunomax
Jest to środek immunostymulujący, który uruchamia reakcje obronne organizmu poprzez zwiększenie wydzielania granulocytów obojętnochłonnych i cytotoksyn, aktywując działanie makrofagów wytwarzających różne związki bakteriobójcze. Lek podaje się dożylnie lub podskórnie. Przydzielono do 6 zastrzyków, z przerwą na 4 dni po pierwszych 3 wstrzyknięciach.
Isoprinosine
Jest aktywatorem układu odpornościowego, który zdobył zaufanie w ostatnich latach. Skład tego leku obejmuje inozynę i sole kilku dostarczanych kwasów substancja czynna przez błonę komórkową. Stymuluje dojrzewanie i separację limfocytów T, co prowadzi do pojawienia się specyficznych antygenów, wzmaga aktywność komórek zabójczych, zwiększa poziom immunoglobuliny G, zapobiega reprodukcji wirusa poprzez blokowanie stosowania rybosomalnego RNA.
Lek jest produkowany w postaci roztworu do wstrzykiwań lub tabletek. Przebieg leczenia trwa od dwóch tygodni do miesiąca, w zależności od stopnia objawów klinicznych. Stosowany w chorobach szyjki macicy u kobiet, brodawkach narządów płciowych i brodawkach na skórze. Najczęściej włączane do złożonego leczenia.

Gepon
Oligopeptyd pochodzenia syntetycznego zawierający 14 reszt aminokwasowych. Zwiększa aktywność odpowiedzi immunologicznej organizmu na patogenne wirusy, bakterie i grzyby. Dostając się do krwi, Gepon wyzwala i wzmaga procesy produkcji interferonów, zwiększa produkcję przeciwciał, zapobiega reprodukcji HPV, wzmaga aktywność neutrofili, które są głównymi składnikami łańcucha funkcji ochronnej organizmu.
Zastosuj lek miejscowo i systemowo. Po usunięciu ognisk infekcji przepisywane są aplikacje z lekiem Gepon, a także doustne tabletki 3 razy w tygodniu. Dawka i czas trwania kursu są określane przez lekarza.
To narzędzie jest aktywatorem układu odpornościowego, ma podobny wpływ na leki z tej samej grupy. Formy uwalniania - tabletki, zastrzyk, czopki.
Skuteczność immunostymulantów w leczeniu wirusa brodawczaka zależy od indywidualnej reakcji organizmu człowieka, a także od wzoru złożonego leczenia, w którym są uwzględnione.
Jednak w większości przypadków z wyraźnym obrazem klinicznym wirusa brodawczaka ludzkiego u kobiet obserwuje się regresywną dynamikę choroby, aż do zniknięcia wirusa w organizmie.

Leki przeciwwirusowe
Skuteczność leków antywirusowych zwalczających HPV nie została udowodniona naukowo. Nie opracowano żadnego specyficznego leku, który zniszczyłby wirusa brodawczaka. Istniejące środki przeciwwirusowe Ma szeroki zakres skuteczności, który zależy od stadium i formy choroby, a także od indywidualnej reakcji organizmu kobiety na leczenie.
Leki przeciwwirusowe są przepisywane w celu zmniejszenia obciążenia wirusowego w organizmie, aby zapobiec reprodukcji wirusa. Leki mogą być włączone w kompleksowe leczenie lub podawane w monoterapii.
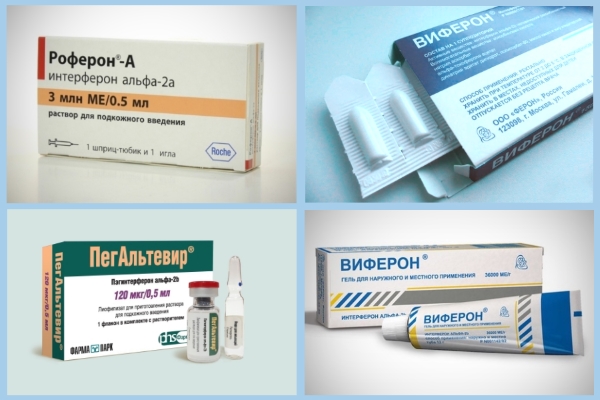
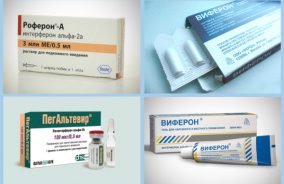
Viferon
Popularny lek przeciwwirusowy z klasy naturalnego interferonu. Ma działanie immunomodulujące, tworzy niespecyficzną lokalną obronę organizmu. Produkowany w postaci kremu lub maści do użytku zewnętrznego, jak również w postaci czopków do podawania doodbytniczego. Niedostępny w postaci tabletek lub wstrzyknięć, ponieważ działanie interferonu jest neutralizowane w żołądku i nie jest wchłaniane z tkanki mięśniowej.
Altevir
Należy do naturalnego ludzkiego interferonu alfa-b. Ma działanie przeciwwirusowe i immunomodulujące:
- stymuluje syntezę enzymów i cytotoksyn;
- aktywuje funkcję makrofagów, komórek zabójczych i limfocytów T;
- zakłóca produkcję wirusowego RNA w komórkach;
- zapobiega proliferacji komórek onkogennych, zmniejszając w ten sposób ryzyko rozwoju nowotworu.
Jest podawany dożylnie, domięśniowo lub podskórnie. Przebieg leczenia w przypadku wirusa brodawczaka jest przepisywany przez lekarza. Procedura jest przeprowadzana 1 raz w tygodniu.
Roferon A
Interferon alfa 2-a, identyczny z ludzkim. Ma działanie przeciwwirusowe, stymulując odpowiedź immunologiczną w postaci neutralizacji wirusa lub eliminacji zainfekowanych komórek. Ma wyraźny wpływ na nowotwory, ponieważ zapobiega wzrostowi komórek patogennych. Wstrzyknięto podskórnie.
Sposoby niszczącego działania
Aby wyleczyć wirusa brodawczaka u kobiet, należy wyeliminować ogniska zakażenia - brodawki, brodawki, nowotwory szyjki macicy. Poza tym metody chirurgiczne i specjalne urządzenia używane do usuwania za pomocą chemikaliów:
- Solkoderm - roztwór do użytku zewnętrznego, złożony z kwasów szczawiowego, azotowego, octowego i mlekowego, jonów miedzi. Ma zmumifikowany wpływ na leczony obszar tkanki, natychmiast go utrwalając, z biegiem czasu brodawczak wysycha i odpada.
- Kwas azotowy wpływa na patologiczne tworzenie martwiczego wirusa brodawczaka. Po zakończeniu zewnętrznego stosowania (5 tygodni - 5 procedur kauteryzacji) tkanka brodawek, brodawek umiera i wysycha.
Leki cytotoksyczne
Podofillin i Podofillotoksin stworzony z żywic pochodzenia roślinnego. Pierwsze narzędzie jest produkowane w formie roztworu, drugie jest bardziej oczyszczone, produkowane w postaci kremu do użytku zewnętrznego i roztworu. Są one stosowane w przypadku zmian skórnych spowodowanych przez HPV i nie są zalecane do kłykcin wewnętrznych narządów płciowych. Nakładaj na uszkodzoną skórę z kursem do 5 tygodni z 1-2 zabiegami tygodniowo. Działają jako inhibitory podziału komórkowego, zapobiegają rozprzestrzenianiu się wirusa.
5-fluorouracyl - krem o stężeniu 5% do stosowania zewnętrznego w leczeniu brodawek narządów płciowych w strefie odbytowo-płciowej. Aplikuj w nocy przez 7 dni.
Mogą powodować leki cytotoksyczne efekty uboczne w postaci alergicznej wysypki, owrzodzenia, obrzęku i płaczliwego zapalenia skóry, zaburzeń wątroby i przewodu żołądkowo-jelitowego. Są przeciwwskazane w ciąży i laktacji.
Prognoza
Prognozy dotyczące leczenia wirusa brodawczaka ludzkiego są korzystne, wczesne rozpoznanie objawów klinicznych może zredukować do minimum ryzyko wystąpienia nowotworu złośliwego przy pomocy kompleksowej terapii.


Infekcja wywoływana przez wirusa brodawczaka to brodawki (kłykciny) i należą do grupy chorób zakaźnych wirusem, które charakteryzują się występowaniem guzów brodawkowatych na skórze i błonie śluzowej. HPV charakteryzuje się przewlekłą postacią ze stałymi nawrotami.
Choroba ta ma głębokie korzenie, była już znana w starożytnej Grecji, tylko pod inną nazwą (kłykcina), a Hipokrates dał jej nazwę manifestacją HPV - brodawki narządów płciowych.
Statystyki medyczne pokazują, że tylko 1 osoba na 10 nie nosi żadnego rodzaju wirusa HPV. Istnieje wiele rodzajów wirusa brodawczaka, których liczba przekracza 70.
Obowiązuje następująca klasyfikacja:
- HPV, którego manifestacją są różnego rodzaju brodawki (HPV 1-5):
- brodawki podeszwowe (wygląda jak kalus), są to 1-4 typy HPV;
- płaskie brodawki, to 3, 10, 28, 49 rodzajów wirusa HPV;
- pospolite brodawki, jest to 27. typ wirusa HPV.
- HPV wpływające na srom, pochwę, narządy płciowe, szyjkę macicy i drogi oddechowe to 6, 11, 13, 16, 18, 31, 33, 35 typów HPV.
- HPV, którego zmiana w postaci wysypki jest związana ze stanem przedrakowym (wysokie ryzyko onkogeniczne HPV), są to HPV 39 i inne typy.
Jeden z objawów wirusa brodawczaka ludzkiego dotyka genitalia. Droga zakażenia może być zarówno seksualna (narządów płciowych, narządów płciowych i odbytu, narządów płciowych - 60-70%), jak i kontaktowo-domowych. Dlatego też, gdy wykrywane są objawy HPV, nie jest konieczne natychmiastowe obarczanie winą partnera seksualnego. Kłykciny mają właściwość autopromocji, co prowadzi do pojawienia się nowych ognisk chorób, które nie są częścią strefy edukacji podstawowej.
Po wykryciu pierwotnych objawów HPV, nie powinieneś być pewien, że zostałeś ostatnio zarażony, ponieważ wirus brodawczaka może żyć w ciele prawie od urodzenia.
Występuje duża częstość występowania wirusa brodawczaka, jego obecność jest dość powszechna w organizmie człowieka, większość zarażonych ludzi infekuje innych, nawet o tym nie wiedząc.
Miejscami HPV mogą być różne części ciała: powieki, szyja, pod pachami, pod piersiami kobiet, a także błona śluzowa jamy ustnej, nosa, żołądka. Pomimo tej różnorodności, najczęściej są to zmiany genitaliów.
Przejawy HPV na ciele nie są tak niewygodne i niewygodne, ponieważ są to okropne konsekwencje, na przykład dla kobiet, obecność brodawczaków zwiększa prawdopodobieństwo raka. W przypadku uszkodzenia błony śluzowej HPV, ewentualnego krwawienia, gwałcenia oddechu i głosu.
Choroba może być ukryta przez 2-3 miesiące. Istnieją pewne czynniki ryzyka zakażenia wirusem brodawczaka:
- osłabiona odporność, stresujące sytuacje;
- nadużywanie złych nawyków (nikotyny, alkoholu);
- życie seksualne, rozpoczęte w młodym wieku lub z częstą i nieregularną zmianą partnerów, a także bez użycia prezerwatyw (długotrwałe stosowanie tabletek hormonalnych);
- stosunek płciowy z nosicielem wirusa HPV;
- infekcje przenoszone drogą płciową (gonococci, chlamydie, candida, Trichomonas);
- ciąża;
- długotrwała choroba i leczenie grypy, różne choroby przewodu żołądkowo-jelitowego.
HPV u kobiet wyraża się nie tylko przez kłykciny na ciele, ale także staje się przyczyną erozji szyjki macicy, która w przypadku opóźnionego leczenia jest niebezpieczna dla raka. Niebezpieczeństwo polega na problematycznym wykryciu HPV, ponieważ wirus u kobiet jest całkowicie bezobjawowy w ciele, a zdolność do jego wykrywania występuje tylko na przyjęciu u ginekologa.
Objawy tego wirusa u kobiet obejmują:
- brodawki narządów płciowych (znajdujące się na dość szerokiej podstawie i mają nierówne brzegi) pojawiające się na wargach sromowych, przedsionku, ogólnie na ciele macicy (zwiększa ryzyko zachorowania na raka samej szyjki macicy), jamy ustnej i na skórze otaczającej odbyt. Istnieje rodzaj kłykcin, które różnią się wzrostem nie na zewnątrz, ale głęboko w skórze, co nie pozwala na ich wykrycie podczas wstępnego badania;
- przerwanie w dojrzewaniu komórek (CIN) jest stanem przednowotworowym nabłonka wyściełającego szyjkę macicy. Istnieją trzy etapy tego procesu, z których dwa występują całkiem przychylnie (CIN1 i CIN2), a trzeci etap (CIN3) jest początkową postacią raka. HPV 16, 18 powodują ten proces;
- rozwój nowotworów złośliwych z nabłonka wyściełającego szyjkę macicy (spowodowanego wysokim ryzykiem onkogennym HPV).

Papillomavirus człowieka: objawy
Obecność wirusa brodawczaka ludzkiego we krwi jest dość powszechnym zjawiskiem, które zwykle przebiega bezobjawowo, układ odpornościowy zdrowego organizmu jest w mocy, aby zapobiec aktywności tego wirusa. Objawy zwykle występują, gdy zmniejsza się odporność.
Kiedy odporność jest osłabiona z jakiegokolwiek powodu, HPV ma zdolność gromadzenia się na dowolnej części skóry lub błony śluzowej i rozpoczyna proces zmiany funkcji komórek tworzących nabłonek. W wyniku podziału komórki dochodzi do powstania nowotworów, których obecność wskazuje na aktywację HPV.
Objawy wirusa brodawczaka ludzkiego różnią się rodzajem patogenu (brodawki, różne brodawki narządów płciowych i brodawczaki narządów płciowych). Co więcej, wirus ten przez całe nasze życie jest również zaangażowany w tworzenie się zarodków i zwykle jego manifestacja nadal zależy od wieku.
Początkowo, w młodym wieku, HPV manifestuje się przez brodawki (formacje o łagodnym charakterze, zaokrąglone i gęste w dotyku, ich średnica sięga 10 mm, a kolor zmienia się od jasnych odcieni żółtego do prawie czarnego, lokalizacja brodawek jest zwykle traumatyczna - palce, łokcie, kolana).
Po powstawaniu brodawek pojawiają się na skórze brodawki (formacja zaokrąglona, miękka w dotyku, która jest przymocowana do skóry cienką nogą lub szeroką podstawą, kolor zmienia się od identycznego do ciemnobrązowego, skóra szyi, pod pachami i twarz, są przypadki ich powstawania na genitaliach, różnica polega na szybkości pokrywania ich skóry i zmian wielkości w największym).
Najczęstszą manifestacją HPV są kłykciny (miękkie formacje i nierówne w dotyku, również przymocowane do ciała za pomocą nóg, mają bardzo krótki okres wzrostu, który czasem sięga zaledwie kilku godzin), które dzielą się na dwa rodzaje:
- zewnętrzna forma manifestacji (zwykle miejsca dystrybucji - skóra i błona śluzowa narządów płciowych i rejon odbytu);
- wewnętrzna forma manifestacji (najczęściej określana terminem "płaskie brodawki", miejsce lokalizacji wybiera się w środku warstwy nabłonka).
Ścieżka transmisji wirusa w tym przypadku jest seksualna, a nie domowa.
Mówiąc ogólnie, można zauważyć, że HPV u kobiet jest zlokalizowane na błonie śluzowej zewnętrznych narządów płciowych (rzadko na skórze warg sromowych, błony śluzowej jamy ustnej i gardła);
HPV u mężczyzn wpływa na różne obszary prącia (udzie, głowa, otwór cewki moczowej). Rzadkie przypadki uszkodzeń cewki moczowej, odczucie jest raczej nieprzyjemne, występują również problemy z procesem oddawania moczu.
Oczywiście nie wszystkie objawy HPV u ludzi są niebezpieczne, ale istnieje możliwość ich transformacji, która jest niebezpieczna, przechodząc na edukację onkologiczną. Ponadto guzy te mają wpływ na stan fizyczny i psychiczny danej osoby, dlatego najlepiej jest usunąć je po badaniu.
Rozpoznanie HPV
Obecnie rozpoznanie HPV postępuje całkiem dobrze, nawet stworzono szczepionkę przeciwko wirusowi brodawczaka ludzkiego o nazwie Gardasil. Naukowcy nie poprzestają na tym i opracowują inne różne szczepionki. Specjaliści w dziedzinie diagnostyki nie stosują żadnego konkretnego schematu, zwłaszcza, że zaangażowani są w niego specjaliści z zupełnie innych branż.
Następujące grupy osób podlegają obowiązkowym testom:
- aktywne seksualnie, z częstą (prawdopodobnie błędną) zmianą partnerów;
- o objawach innych chorób przenoszonych drogą płciową;
- zdiagnozowano HPV z pozytywnym wynikiem;
- z guzami w okolicy narządów płciowych i na błonie śluzowej jamy ustnej;
- kobiety z różnymi patologiami szyjki macicy;
- pary badane przed poczęciem dziecka.
Istnieje kilka etapów w badaniu i diagnozie HPV, są następujące:
- badanie wizualne skóry i błony śluzowej obszarów z bardziej możliwą zmianą u kobiet, obejmuje badanie w fotelu ginekologicznym z lustrem;
- kolposkopia (badanie szyjki macicy za pomocą kolposkopu - urządzenie, które może wzrosnąć 30-krotnie, podczas tego badania wykonywane są różne testy na obecność infekcji, na przykład, leczenie szyjki macicy za pomocą octu), metoda ta nie różni się od zwykłego badania ginekologa ;
- badanie cytologiczne (badanie skrobania pobranego z szyjki macicy lub kanału szyjki macicy pod mikroskopem) jest od czasu do czasu zalecane dla wszystkich kobiet, ponieważ jest to metoda umożliwiająca wykrycie raka szyjki macicy na początku ich rozwoju;
- Diagnostyka DNA (wykrywanie DNA HPV w pobranym i testowanym materiale), istnieje prawdopodobieństwo uzyskania wyniku fałszywie dodatniego.
Wirus brodawczaka ludzkiego ma pewne cechy, które uniemożliwiają jego rozpoznanie w ogóle, na przykład:
- złożoność metody diagnostyki DNA ze względu na dość głębokie położenie (w połowie warstwy błony śluzowej), w tym przypadku zachodzi forma ukryta;
- przy rozległym uszkodzeniu skóry w różnych obszarach ciała, aby uzyskać dokładny wynik, konieczne jest zbadanie każdego obszaru osobno.
Terminowe rozpoznanie HPV pomoże uniknąć raka!

HPV i ciąża
Kobiety w ciąży, dotknięte wirusem brodawczaka ludzkiego, często stają w obliczu objawów klinicznych w postaci kielichów egzofitycznych i osiągają raczej duże rozmiary. Istnieją przypadki spontanicznego znikania brodawek po urodzeniu. Proces ten można wytłumaczyć zmianami w tle hormonalnym kobiety, która urodziła, zakłóceniem mikroflory pochwy i funkcjonowaniem układu odpornościowego.
W przypadku planowania ciąży należy poddać się badaniu przesiewowemu pod kątem HPV u obu partnerów. Badanie to obejmuje diagnostykę DNA lub test Digene.
Podczas diagnozowania zmian w nabłonku szyjki macicy kobiety w ciąży, specjalista powinien być zobowiązany do przepisania przebiegu terapii, który obejmuje leki przeciwzapalne i antywirusowe, a następnie ponownie zbadać pod kątem HPV.
Leczenie HPV przed zajściem w ciążę występuje w przypadkach, gdy postać choroby nie jest już ukryta, ale objawia się już wyraźnymi objawami. Ukryta forma tej choroby nie jest uważana za poważne przeciwwskazanie w okresie planowania poczęcia.
Leczenie HPV podczas ciąży należy wykonać w ciągu pierwszych trzech miesięcy. Objawy kliniczne należy usunąć, ponieważ w późniejszych okresach ciąży możliwy jest ich wzrost. Ta sytuacja może prowadzić do powikłań nie tylko podczas ciąży, ale także podczas porodu. Zakażenie dziecka podczas przejścia przez kanał rodny jest niebezpieczne w rozwoju brodawczaka krtani (choroba wirusowa objawiająca się pojawieniem się łagodnych guzów w krtani, rzadziej w tchawicy).
Usunięcie kłykcin u kobiet w ciąży zaleca się przeprowadzić za pomocą koagulacji falami radiowymi, nie zapominając o rehabilitacji pochwy (mycie środkami antyseptycznymi) przed zabiegiem usuwania. W sprawie mianowania immunostymulantów lub immunomodulatorów, istnieje kilka powszechnych opinii, więc korzystanie z lokalne przygotowania. Pacjentka w ciąży jest pod stałym nadzorem lekarza, aby zapewnić szybką pomoc w przypadku nawrotu.
Jeśli stwierdzono, że pacjent ma HPV 16 i 18, to przy CIN 2-3 zaleca się przerwanie ciąży i leczenie. Oczywiście działanie to zależy od samego przypadku (wieku pacjenta, czasu trwania ciąży i wyników badania). W tej sytuacji bierze udział onkolog. Jednym z rozwiązań dla tej sytuacji jest skrócenie macicy, a następnie dostawa odbywa się przez cesarskie cięcie. Ta procedura jest również nazywana konidualizacją macicy i ma miejsce w przypadku płytkiego uszkodzenia macicy (nie więcej niż 3 mm), po porodzie konieczne jest przeprowadzenie badania i leczenie.