Osip kože kod djece dijagnosticira. Znakovi zaraznog osipa kod djece. Osip i svrbež u licu, lišavanje.
Dječje infekcije
Streptokokna infekcija.
Jedan od najčešćih infuzijskih spremnika, etiologija koja je patogena za ljude je streptokok. Skupina Z spaja skupinu streptokokoze (akutne i hronske nazofarinksa i srednjeg uha, kože, reumatizma, GN).
Etiologija: rod Strptococusus, oblik lanaca, gr +, aerob. Grupe:, beta hemolitički alfa hemolitički, nehemolitički gama streptokok. Naj patogenija hemolitička skupina A (grimizna groznica, bol u grlu, erizipelas), betta hemolitička skupina B (mastitis, urogenet inf u žena i novorođenčadi - generalizacija infiflinskog oblika (meningitis, sepsa), kod starije djece urinarni organi, artritis, faringitis , upala pluća).
Liječnici su također počeli prepoznavati autoinflamatorne poremećaje koji se javljaju kada su prirođeni imunološki sustav ide naopako - različito od autoimunih bolesti. Iako obojica napadaju tijelo i uzrokuju upalu, autoimuna bolest cilja antigene u određenim stanicama i tkivima, dok autoimunološka bolest izaziva manje specifičan napad na tijelo.
Koje su vrste autoimunih bolesti?
Zbog mogućnosti pojavljivanja u gotovo svakom dijelu tijela, autoimuna bolest pojavljuje se u mnogim varijantama. Međutim, bolest vašeg djeteta vjerojatno će pasti u jednu od dvije glavne skupine. Među onima koji mogu utjecati na djecu su: anorganski poremećaji uzrokuju probleme u cijelom tijelu.
- Poremećaji organa su usredotočeni na jedan organ ili na određenu vrstu tkiva.
- Među onima koji mogu utjecati na djecu su: sklerodermija.
Epidemiologija: Kod novorođenčadi i dojenčadi - jer postoji imunitet od majke, akutni streptococcus info, reumatizam, GN - ne razvija se !!! - s-e se manifestira: otitis, rinoreja, cervikalni limfodenitis. Nakon 1 godine života - akutna infuzija streptokoka pojavljuje se na koži, limfnom prstenu ždrijela. Maksimalna stopa incidencije s kožnim lezijama - kod djece predškolske dobi, te s respiratornim manifestacijama u mlađoj školskoj dobi.
Tko je u opasnosti od autoimunih bolesti?
Osim toga, djeca često imaju više od jedne autoimune bolesti u isto vrijeme. Budući da postoji nekoliko desetaka vrsta autoimunih bolesti, čimbenici rizika donekle ovise o bolesti o kojoj govorite. Općenito, međutim, istraživači su pronašli snažne reference na sljedeće.
Je li moguće spriječiti autoimune bolesti?
Spol: Žene su gotovo tri puta češće od muškaraca imale autoimunu bolest, pri čemu su adolescentice i mlade žene izložene najvećem riziku. Kod nekih bolesti, kao što su sklerodermija i lupus, više od 85 posto pacijenata su žene. Dob: Većina autoimunih bolesti utječe na mlade i ljude srednjih godina. Na primjer, neke bolesti počinju posebno u djetinjstvo na primjer, kod idiopatskog artritisa i juvenilnog dermatomiozitisa. Genetika: Obiteljska anamneza autoimune bolesti stavlja dijete na veći rizik. U stvari, procijenjeno je da je oko trećine rizika od razvoja autoimune bolesti vezano za nešto u genima djeteta. Utrka: Neka izvješća pokazuju da djeca različitih rasa mogu biti sklonija određenim autoimunim bolestima. Na primjer, afrički Amerikanci imaju veću vjerojatnost da će razviti lupus i sklerodermu kod bijelaca, ali suprotno vrijedi za dijabetes tipa 1 i multiplu sklerozu. Druge bolesti: djeca s jednom autoimunom bolešću sklona su većem riziku od razvoja drugog. Na primjer, čini se da su djeca s dijabetesom tipa 1 osjetljivija na razvoj celijakije ili Addisonove bolesti. Još uvijek ne postoji način da se zaustavi autoimuna bolest prije njenog početka.
Izvor streptokoka inf - zdravi nositelji, nosioci-konzervativci, pacijenti.
Mehanizam prijenosa je u zraku, prehrambeni, m / b kontakt.
Imunitet: anti-toksični, antimikrobni karakter.
Grimizna groznica.
Grimizna groznica - pikantna zarazne bolesti, toksični i septički karakter koji je popraćen otrovanjem (topla voda, povraćanje, oštećenje živčanog i kardiovaskularnog sustava), bol u grlu, osip na koži, razvoj komplikacija septičkog i alergijskog porijekla.
No, prevencija ostaje dugoročni cilj, pogotovo zato što se štetna autoimuna aktivnost može otežati "isključivanju" nakon njenog početka. U nedavnom izvješću Kongresa, Nacionalni instituti za zdravstvo istaknuli su tri problema s kojima se suočavaju istraživači.
Koje su moguće komplikacije autoimune bolesti?
Prepoznavanje specifičnih genetskih modela ljudi izloženih autoimunim bolestima u odnosu na okolišne čimbenike koji mogu izazvati bolest koja se javlja s putevima intervencije prije početka bolesti, kao i stvaranje javno dostupnih programa probira. Komplikacije ovise o specifičnoj bolesti i mogu varirati od relativno blage do vrlo ozbiljne. Među najčešćim komplikacijama u djece s autoimunim bolestima su upale očiju, osipi i česti rast.
Etiologija. Beta-hemolitički streptoc stupanj A (65 serotipova). Izvor je bolesna osoba, nosilac. Vrata: nazofarinks, usta, koža mb. Najčešće, djeca do 16 godina.
Patogeneza. Učinak pjevanja (upala grla) - krv (toksini, alergeni) - toksični učinak na kardiovaskularni sustav, endokrini, autonomni NS - opći opojni simptomi (vrućica, povraćanje, osip, itd.)
Komplikacije koje ugrožavaju život, poput upale vitalnih organa, obično su rijetke. Osim toga, neki od jačih lijekova koji se koriste za liječenje autoimunih bolesti mogu imati značajne nuspojave, Ako se preporuče za vaše dijete, liječnik vašeg djeteta će s vama detaljno razgovarati o mogućim komplikacijama.
Koja je dugoročna perspektiva za moje dijete?
Općenito, autoimune bolesti smatraju se doživotnim. Postoje određene bolesti, na primjer, mogu se "izliječiti" u smislu kada uspješno liječenje simptomi se nikada ne ponavljaju. Druge bolesti, kao i neke vrste, su činjenica da mnoga djeca jednostavno odrastaju. Ali čak i kada autoimuna bolest djeteta "nestane", ona treba pažljivo pratiti svoje zdravlje tijekom cijelog života, jer je njezin imunološki sustav već pokazao da je sposobna napadati zdravo tkivo.
Linije patogeneze: otrovne, alergijske, septičke
klasifikacija:
1. Tipično
2. Atipično: izbrisano, izvanbudalno (izostanak promjena u grlu), pogoršani simptomi (hipertoksično, hemoragično - rana smrt)
Po gravitaciji:
1. Blagi s prijelazom u umjereno - kataralno upaljeno grlo, blagi osip, temperatura 38 (3-5 dana)
Jersinioza i pseudotuberkuloza
Ako vaše dijete ima ozbiljniju autoimunu bolest, može proći kroz razdoblja poboljšanja i pogoršanja. Iznenadni, ozbiljni povratak simptoma, nazvan izbijanje, nije neuobičajen. Teško je nositi se s tim, osobito dugoročno, ali i promjene u liječenju i promjene načina života mogu značajno utjecati na kontrolu tih promjena.
Čak i nakon dijagnosticiranja specifičnog autoimunog oboljenja vašeg djeteta, liječnici ne mogu točno predvidjeti što će se dogoditi. Ali oni vam mogu dati opću ideju o budućnosti i raditi s vama i vašim djetetom na razvoju plana liječenja koji će pružiti najbolji rezultat.
2. Umjeren s prijelazom na teške - ponavljajuće povraćanje, vruća voda (do 40), osip, enantem, upala grla s žuto-bijelim cvatom u kriptama (7-8 dana)
3. Teška (toksična, septička, toksikoseptična) - ponavljajuće povraćanje, vrućica, konvulzije, meleggični s-mi, krvarenja
prepušten slučaju:
1. Gladak protok bez alergijskih valova i komplikacija
Znakovi zaraznog osipa kod djece
Točan razlog zašto neki imunološki sustavi neke djece počinju napadati vlastita tijela još je uvijek zagonetka. Ali znamo da autoimune bolesti nisu zarazne, a čini se da ih ne uzrokuje niti jedna značajka. Umjesto toga, znanstvenici vjeruju da je rad višefazni proces.
Nasljednost: Dijete nasljeđuje određene gene od svojih roditelja, što ga čini osjetljivim na određenu bolest. Hormonski čimbenici: S obzirom na to da mnoge autoimune bolesti imaju tendenciju da utječu na djevojčice i mlade žene, prisutnost ili količina određenih prirodnih hormona u tijelu također može igrati ulogu kada te bolesti dođu u prvi plan. Čimbenici okoliša. , Istraživači sada rade na tome da otkriju koji su geni uključeni i kako međusobno djeluju, a također istražuju brojne potencijalne ekološke i hormonske aktivatore - da nas približe jednom danu liječenja tih bolesti.
2. S alergijskim valovima
3. S komplikacijama: - alergen har-ra, - gnojni, - septikopemija
4. Neuspješan
Klinika: Inkubus - 1-12 dana, akutni, tjelesna temperatura - do 40 * C, jednokratno povraćanje, glavobolja, slabost, bolno gutanje, natečenost lica, povećana limfa / v, hiperemija ždrijela; 1-3 dana - osip na vratu, prsni kavez (petehijski, svijetli, crveni). Tijekom dana, prska cijelo tijelo (max - u nabore i skimming površine). Osip se stapa u jedno hiperremijsko polje. Brada i blizu usta - nema osipa. Bijeli dermografizam. Osip 2-7 dana; nestao bez traga - slika pilinga poput tanjura (bucmast). Angina (ograničena) - kataralna (1 dan), folikularna (do 5-7), nekrotična (2-7 dana, do 10), fibrinozna. Nekroza je prljavo sivog ili zelenog izgleda, au mekom nepcu postoji enantema šljuke. Sluznica usta je suha; jezik vlažan, prekriven sivo-bijelim cvatom; 3-4 dana - jezik maline (1-2 tjedna); SSS - tahikardija, gluhoća tonova, povišeni krvni tlak; povećano srce i jetra
Znakovi i simptomi autoimunih bolesti
Ne postoji niti jedan skup simptoma koji pokrivaju spektar autoimunih bolesti, a najčešći simptomi su obično nespecifični, odnosno mogu biti uzrokovani nekim ne-autoimunim bolestima. To može otežati liječniku dijagnosticiranje vašeg djeteta i zašto vaše dijete može trebati niz testova kako bi suzili mogućnosti.
Liječenje i simptomi varičela kod djece
Znakovi da vaše dijete može imati problem sa svojim imunološkim sustavom uključuje. Povremena groznica, umor, osip, gubitak težine itd. Oni nisu konkretni dokazi da vaše dijete ima autoimunu bolest, ali to znači da joj je nešto bolesno i da mu je potrebna medicinska skrb. Trebate je odvesti svom pedijatru, koji će vas uputiti specijalistu - najvjerojatnije, pedijatrijskom reumatologu - ako se sumnja na autoimunu bolest.
Simpatikus (3-5 dana) - tahikardija, povišeni krvni tlak, suha koža, ubrzanje nestanka dermofizma, povećanje šećera u krvi
Vagus (5 dana) - bradikardija, zalijevanje, snižavanje krvnog tlaka, smanjeni šećer; brzo se pojavljuje dermografizam, polako nestaje.
Krv: neutrofilna leukocitoza, ESR povećana, od 4-6 dana m / b eozinofilija
Kod male djece manifestacije su malobrojne, ali su česte septičke komplikacije.
Često postavljana pitanja o autoimunim bolestima
P: Zašto je moje dijete dobilo autoimunu bolest? Odgovor: Ne znamo točno zašto imunološki sustav neke djece počinje napadati vlastita tijela - to je zbog nečega u njihovim genima i, vjerojatno, s nizom drugih nepoznatih čimbenika. Važno je zapamtiti da bolest vašeg djeteta nije uzrokovana onim što ste učinili, a niste mogli učiniti ništa da to spriječite.
P: Zašto djevojčice češće pate od autoimune bolesti? Odgovor: Istraživači još uvijek zbunjuju zašto ova skupina bolesti tako često pogađa adolescentice i mlade žene, ali mnogi vjeruju da visoka razina određenih ženskih hormona koji se povećavaju nakon puberteta i kroz godine rađanja mogu igrati ulogu. ,
Komplikacije: limfadenitis, otitis, sinusitis, mastoiditis, nefritis, artritis, miokarditis (3-4 tjedna), reinfekcija, superinfekcija.
Dijagnoza: karakteristična klinika
Dijagnoza: Pseudotuberkuloza: osip, 2-8 dana, punkt, na tijelu i blizu zglobova, sm “rukavice i čarape”, oštećenje zglobova, dispeptički fenomeni
Rubela: angina je neobvezna ili neograničena; osip - blijedo ružičasta, mala pjegasta-papularna uglavnom na ekstenzorskim površinama nestaje 3-4 dana
P: Zašto postoji toliko vrsta autoimunih bolesti? Kada je neispravan, može napasti gotovo bilo gdje, od kože do zglobova krvnih žilada svi reagiraju različito i često zahtijevaju različite strategije liječenja. P: Može li autoimuna bolest biti smrtonosna? Srećom, ove bolesti su vrlo rijetke, a liječenje ima za cilj očuvanje zdravlja ovih vitalnih organa.
Infekcija je još jedan potencijalno opasan problem za neku djecu; Međutim, uz prepoznavanje njegovih znakova i simptoma, odgovarajući tretman može biti od vitalnog značaja. P: Postoji li test koji može pokazati kakvu bolest ima moje dijete? Osim toga, neki laboratorijski testovi, kao što je reumatoidni faktor, koji se često koristi za razvrstavanje, mogu dati lažno pozitivne ili lažno negativne rezultate.
Ospice: prodromalno razdoblje (rinitis, konjunktivitis, bronhitis, mjesta Belsky-Filatov); osip - 3 do 4 dana, makulopapular pretvara u hiperpigmentaciju
Hospitalizacija - 1 godina života, teški oblici
Noćenje, polu-tekuća prehrana
Antibiotici (penicilin 100-300 tisuća U / kg, eritromicin, ampioks)
Detoksikacija (gemodez, glukoza)
Klinički tipovi virusnih eksanthema su
Zbog toga liječnik vašeg djeteta može koristiti mnoge testove, kao i pažljivo pregledati simptome vašeg djeteta i rezultate fizičkog pregleda prilikom postavljanja dijagnoze. Kirurška terapija autoimunih bolesti je vrlo rijetka.
P: S kojim su liječnicima povezani autoimune bolesti? Ovisno o tome koje tkivo ili organi su zahvaćeni, drugi stručnjaci, kao što su dermatolozi i nefrolozi, mogu biti uključeni u brigu o vašem djetetu. Postoji toliko mnogo dječjih bolesti, zaraznih i neinfektivnih, da se ovdje ne mogu navesti. Međutim, predstavit ćemo neke od najčešćih, uključujući virusne, kao i alergijske i imunološke bolesti.
Vitamini, antihistaminici (difenhidramin, pipolfen) + liječenje komplikacija
Prevencija: - nema specifičnog, ranog otkrivanja, izolacije za 10 dana, karantena - 22 dana, kontakt - karantena 7 dana nakon kontakta, 17 dana kada bolesno dijete ostaje u timu.
ospice.
Ospice su akutna zarazna bolest koju karakterizira opća intoksikacija, upala VDP-a, oralna sluznica, ždrijelo, oči i makulo-papularni osip.
Brojni različiti uzroci bronhiolitisa, koji pogađa djecu mlađu od 1 godine. Čest simptom bronhiolitisa je sve gore navedeno i teško disanje. To je uobičajeno tijekom zimskih mjeseci, a neke će bebe trebati hospitalizirati ako su simptomi disanja vrlo teški. Liječenje bronhiolitisa razlikuje se od astme; Međutim, neki od istih lijekova mogu se koristiti. Za mali postotak beba, ova prva epizoda hripanja može biti prethodnica buduće dijagnoze astme, ali za većinu je to jedno vrijeme.
Vrlo česta u djece i uzrokovana disfunkcijom Eustahijevih cijevi, cijevima koje spajaju unutarnje uši s grlom i služe kao odvod za bilo koju tekućinu koja se tamo može sakupiti. Kada se tekućina skuplja, ona privlači bakterije i druge mikrobe koji se mogu razmnožavati i uzrokovati simptomatsku infekciju. Simptomi uključuju povišenu temperaturu, bol u uhu, trzanje u uhu ili čak drenažu iz ušnog kanala. Liječenje infekcija uha može uključivati promatranje ili antibiotike. Ponekad tekućina u srednjem uhu mora biti isušena.
Etiologija: sup. Paramiksovirid je rod Morrbiliviride. Hemoliza Ee, hemoglutinacija, simplastoma-e.
Epidemiologija: izvor - pacijent od 4 do 10 dana osipa. Djeca do 3 mjeseca imaju urođeni imunitet.
Patogeneza: ulazna vrata - sluznica HD i konjunktiva. Osim limfoma i reprodukcije - krvi - toksično-alergijsko oštećenje respiratornog trakta, središnjeg živčanog sustava, gastrointestinalnog trakta.
klasifikacija:
Po tipu: tipična, atipična (izbrisana, methingirovannuyu, cijepljena, s AB i hormonska terapija, hemoragična).
Po težini: blaga, umjereno, teška (s hemoragijskim sindromom, bez njega).
Jadran: glatka; nije glatka - sa komplikacijama (upala pluća, otitis media, sapi, stomatitis, gnojne lezije kože, kolitis, meningoencefalitis); aborcijsku.
Klinika: Inkubus - 9-17 dana (s cijepljenjem - do 21). razdoblja:
1. Kataralno: (3-7 dana) t-38-39, glavobolja, kašalj, slabost, poremećeni san i apetit, kataralni fenomeni, razvoj sindroma sapi, konjunktivitis, fotofobija. Mjesta Belsky Filatov-Koplika.
2. Rasipi: (4-9 dana) mrlje, enantemma, osip (točkasti papular), točkasti osip (izgled - 1 dan - glava, 2 tijela, 3-udovi), leukopenija, tjeskoba, pospanost, delirij.
3. Pigmentacija: (1-1,5 tjedana) t-norma, pigmentacija (kao i osip), astenija, anergija.
Komplikacije: upala pluća, upala srednjeg uha, sapi, stomatitis (kataralni, aftozni), gnojne lezije kože, kolitis, meningoencefalitis, laringitis, larengotraheobronchitis, apsces.
Dijagnoza: klinika, RZK, RGGA, RNGA, ELISA, leukopenija, limfocitoza, eozinopenija, monocitopenija, ESR.
Diferencijalna dijagnoza:
1. ARVI - ubrzano razvijanje akutne intoksikacije, kataralne pojave, bez osipa i mrlja.
2. Rubella - kataralno razdoblje je odsutno, osip bez lokalizacije, mali na ekstenzorima po-s, bl-ružičast, nestaje bez traga, povećanje u vratnim limfomima.
3. Enterovirusni osip - 2. dan, patisno-papularan, visoki t, bez har-x osipa, proljev, mialgija, hepatosplenomegalija.
4. grimizna groznica - tonzilitis, hiperemija ždrijela, grimizni jezik, bez kašlja i curenja nosa, egzantema se pojavljuje u jednom trenutku da preklopi nabore, nasolabijalni zbrinuti, bez osipa, na 7-8.
5. Mononukleoza - polimorfni osip na 3-5 dana, na tijelu, brzo prolazi, tonzilitis, poliadenitis, hepatosplenomegalija, leuko-, limfo-, monocitoza, atipične mononuklearne stanice.
6. Meningokokemija - nagli napad, visoka t, intoksikacija je izražena, hemoragijski-nekrotični osip po cijelom tijelu, osobito na guzici i nogama; neitrofilna hiperleukocitoza, meningokoka u krvi.
7. Alergijska egzantema - bez kataralnog perioda i konzistencije, svijetle, polimorfne, šuga, eozinofilije.
8. Stephen-Johnsonov sindrom - nekrotično-ulcerozne lezije sluznice (oči, usta, anus) eksudativni uz stvaranje velikih buleznih elemenata.
1. hospitalizacija - do 1 godine, teška, komplikacije, epidalne indikacije (dječje zatvorene škole).
2. Izolacija. Provjetravanje. Noćenje - 7-10 dana. Pijte puno vode. Hrana. Higijenska sluz.
3. Na hladnoći: naftizin, protargol.
4. Kašalj: Bromheksin, libeksin.
5. Vit. C, retinol, antihistaminici.
Rubeola.
Rubela je akutna zarazna bolest uzrokovana virusom koji filtrira (mksovirusne skupine koje sadrže RNA), a karakterizira ga fino pjegavi osip s manjim kataralnim simptomima i porast limfe / y (stražnji vrat i okcipital).
Epidemiologija. Izvor - bolesnik 1 dan bolesti - petodnevni osip (s kongenitalnom rubeolom su zarazne do 1,5-2 godine). Češće, bolesna je od 1 do 7 godina, to je opasno u trudnica, ako do 3 mjeseca - kongenitalne. 4-6 mjeseci - urođeni imunitet.
Patogeneza: oralna sluznica - lezija krvi - kože, l / y, promjena u krvi (neutralizirajuća antitijela za 2-3 dana osipa), embrionalna tkiva (kongenitalno oko, sluh, CVS, CNS).
Klasifikacija: - prirođena, - stečena (prema težini)
Klinika: inkubus - 15-24 dana; početak - letargija, kataralni fenomeni (konjuktivitis, laka hiperemija ždrijela, enantema usta), vrućica, glavobolja; osip na 1-2 dana bolesti (lice - cijelo tijelo (ekstenzor površine), blago, blijedo ružičasto, makulo-papularno, nestaje za 2-3 dana bez traga; povećan l / y na stražnjem vratu (bolan, gust); krv - leukopenija, limfocitoza, plazma stanice.
Komplikacije (rijetke): encefalitis, encefalomijelitis.
Dijagnoza: klinika, RPGA.
Diferencijalna dijagnoza:
Ospice ospice - kontakt s pacijentom, primjena gama globulina, karakterističan osip, serodijagnoza.
Enterovirus ekzantema - 2. dan, patisno-papularno, visoko t, bez har-x osipa, proljeva, mialgije, hepatosplenomegalije.
Lijek ekzantema - anamneza, bez trovanja, eozinofilija
Liječenje i prevencija: Simptomatska, izolacija (5 dana nakon pojave osipa, karantena za tim za 21 dan), za trudnice - serologija nakon kontakta, za bolest - pobačaj do 12 tjedana; cijepljenje - 12 mjeseci, revakcinacija - djevojkama - 14-15 godina.
Pileći boginje
Kapsule su akutna infarktna bolest koja je uzrokovana virusom filtriranja (virus herpes DNA Zoster), koji se prenosi kapljicama u zraku i temperaturom, te vezikularnim osipom na koži i sluznicama.
Epidemiologija: izvor - pacijent (1-2 dana inkubacije. Do 5 dana nakon pojave posljednjeg osipa); mogući transplacentni prijenos.
Patogeneza: sluznica VDP - limfna / putanja - krvno - epitelne stanice kože i sluznice - mjehurići kože (maksimalna koncentracija virusa); formiranje mjehurića: oštećenje stanica šiljastog sloja - hiperplazija - stvaranje oksifilnih uključaka - slika multinuklearnih gigantskih stanica - degeneracija balona - nekroza - nakupljanje intersticijalnih tekućina - mjehurića; s generaliziranim oblicima, gastrointestinalni trakt, jetra, bubrezi, središnji živčani sustav itd. mogu biti pogođeni.
klasifikacija:
Po tipu: - tipični, - atipični (- izbrisani - roseolous - papularni osip s malim mjehurićima; - pustularni; - siledžijski; - hemoragični; - gangrenozni (posljednje 4 u ranoj dobi kachekticheskih djece) - generalizirani - kod djece s hipertermijom; i oštećenje organa, često smrt).
Prema težini: - svjetlo, - srednje, - teško; pokazatelji ozbiljnosti: hipertermija, osip, hemoragijski sindrom, neurotoksikoza, sapi.
Kretanje: - s komplikacijama, - bez komplikacija.
Klinika: traje 3 tjedna: inkubus - 11-21 dan; prodromalni period - 24-48 sati (povišeni T * C, kataralni fenomeni, m / b prodromalni procvat na prsima); 1-2 dana bolesti - varicellant osip u obliku papula ili mrlje, u nekoliko sati jednokomorni mjehurići - mjehurići oblik; neke točke nestaju, neke se pretvaraju u papule; osipi mrlja, papula i mjehurića nastaju "šokovima" od 3 do 5 puta; nakon 1-2 dana mjehur se suši (svrab): vezikula - kore - nestaje kore; u isto vrijeme rashes u različitim stadijima razvoja - mjesta, papules, vezikule, crusts. Intoksikacija je malo izražena.
Komplikacije: encefalitis (hemiplegija, ataksija, oštećenje subkortikalnih ganglija), meningoencefalitis, mijelitis, nefritis, miokarditis, bakterijske komplikacije (flegmon, apsces, impetigo, buleznaya streptoderma, limfadenitis, stomatitis. Suppurativni konjunktivitis, apsces, apsces, limfadenitis.
Dijagnoza: klinika, laboratorij - Aragao tele (virus u vezikularnoj tekućini), RZK, ELISA, raste na embrionalnim humanim staničnim kulturama.
Diferencijalna dijagnoza:
Herpes infekcija - blizu usta (usne), svrbež nosa, mjehurići.
Herpes zoster - bol jednostrana uz živce i osip
Vezikularni gamazoriketsioz - ugriz krpelja, primarni utjecaj (nekroza s krastom, eritematoznim vijencem, limfadenitisom)
Liječenje: hospitalizacija nakon epidnih i klinastih indikacija (životni uvjeti i težina), izolacija do 5 dana nakon posljednjeg elementa osipa, mirovanje kreveta - 1 tjedan, razmazivanje mjehurića zelenom bojom ili 0.04% gramicidina, oči - ispiranje 2% boric kapilarni albumin 15-20%, farinksin 1: 5000; u teškim slučajevima, interferon, aciklovir, imunoglobulin; s gnojnim komplikacijama antibiotika.
Prevencija: izolacija do 5 dana nakon posljednjeg elementa osipa, kontakt - izolacija od 11 do 21 dan kontakta.
Herpes infekcija (herpes simplex)
Herpes simplex je virusna bolest koju karakterizira dugi latentni tijek s povremenim recidivima koji su popraćeni manifestacijom vezikularnog osipa, oštećenja središnjeg živčanog sustava i unutarnjih organa.
Etiologija: herpes simplex vires (HSV), koju dijele HSV-1, HSV-2.
Epidemiologija: nosioci oboljelih od virusa, HSV-1 - prijenos u zraku i kontakt (koža, sluznice), HSV-2 - seksualni način (genetski i neonatalni herpes). Maksimalna osjetljivost - od 5 mjeseci do 2 godine.
Patogeneza: ulazna vrata (sluznice) - razmnožavanje u tkivima ekto-i endodermnog porijekla - vezikularni osip; HSV-1 se zadržava u živčanim stanicama trigeminalnog živca, a HSV-2 - u čvorovima išijatičnog živca. Širenje neurogenih, limfnih i hematogenih. HSV-2 ima onkološka svojstva.
Klasifikacija: - prirođena, - stečena (primarna, sekundarna, lokalizirana, generalizirana)
Klinika: period inkubusa - 2-14 dana; lokalizirani f-ma - svrbež, bol, vezikularni osip na pozadini hiperemije (mjehurići se mogu spojiti s formacijom) veliki mjehurić, nakon otvaranja - erozija), postupno sadržaj postaje zamagljen, za 3-4 dana mjehurići isušiti s formiranjem kore, za 5-7 dana - nestaju s formiranjem lagane pigmentacije. U djece s ekcemom - herpetiformni ekcemi Kaposija (akutni tijek, t-do 40 *, veliki mjehurići na ekcematoznoj koži, povećanje regionalnog l / y; često pometnja). Uz poraz sluznice - aftozni rekurentni gingivostomatitis (u djece 3-6 godina). Virus može zaraziti rožnicu u obliku herpesnog keraoto-neuktivitisa, čireva, keratitisa. Poraz živčanog sustava - encefalitis, meningitis, meningoencefalitis, meningoencefaloradicitis.
Kongenitalni herpes: vanmaterična smrt, malformacije (mikro, anencefalija, mikrofhtalmija), herpetička sepsa.
Herpes kod novorođenčadi: početak - 5-10 dana života, temperatura - 39-40 *, intoksikacija, povraćanje, akrocijanoza, agitacija; 2-3 dana - oslabljena svijest, meningealni znaci, grčevi, patolni refleksi, pareza; smrt.
Dijagnostika: klinička, virološka i citološka istraživanja, RZK, RNGG, ELISA.
Dijagnoza: herpes zoster, streptococcus impetigo, erysipelas, ekcem, herpangina, zaušnjaci i enterovirusni encefalitis.
Liječenje: aciklovir, riboverin, alpizarin, chelepin, flakozil, arbitar.
Prevencija: izolirati u prisustvu osipa, novorođenče u kontaktu s pacijentom - ljudski imunoglobulin; herpetičko cjepivo 0,1-0,2 ml nakon 2-3 dana, 2 puta godišnje. Događaji u izbijanju ne drže.
Zaušnjaci (zaušnjaci)
Upala infekcije - akutna virusna bolest koja je uzrokovana virusom (epidemijski parotitis, roda paramyxovirus) širi se kapljicama u zraku i karakterizira sustavno oštećenje žljezdanih organa (parotidni, salivarni), endokrini i NS.
Etiologija: sposobna aglutinirati eritrocite gvinejskih svinja !!! Gee-gee ...
Epidemiologija: izvor - pacijent na kraju perioda inkubacije i do 9 dana bolesti.
Patogeneza: ulazna vrata - ljuska usta, nosa, grla (razmnožavanje u epitelnim stanicama) - limfni put - krv (primarna viremija) - slinovnica, gušterača i endokrine žlijezde, NS (replikacija) - krv (sekundarna viremija) - oštećenje drugih organa.
klasifikacija:
1. Tipično:
Glandularni (parotidni, submandibularni, testisi)
Izolirana CNS lezija (serozni meningitis, meningoencefalitis)
kombinirana
2. Atipičan: izbrisan, asimptomatski.
Prema težini: lagana, srednja, teška.
klinika: razdoblje inkubacije 11-21 dan (do 23-26). Slabost, mijalgija, glavobolja, poremećaj spavanja i apetit, mučnina, povraćanje, konstipacija, m / b dijareja, obloženi jezik, zimica, do 40, povećane pljuvačne žlijezde (bolne, pastozne), suha usta, bol u uhu, dok je žvakanje i razgovor pojačano. SM Filatov (bol izražen ispred i iza uha), oticanje vrata, sm Murson (hiperemija sluznice u blizini stenonskog kanala). CNS lezije: mening znakovi, glavobolja. SSS: bradikardija, gluhoća tonova, sistolički šum, smanjenje krvnog tlaka. Krv: leukopenija, limfocitoza, ESR. Pokazatelji ozbiljnosti: stupanj oštećenja žlijezda (oteklina, oteklina, bol), oštećenje središnjeg živčanog sustava (težina mening znakova), stupanj intoksikacije.
S dvosmjernom arhivom m / b sterilnosti.
Serozni meningitis: 3–9 godina, akutni početak, povišeno t, ponavljajuće povraćanje, glavobolja, konvulzije, meningealni znaci blagi, povišeni pritisak cerebrospinalne tekućine, limfocitna citoza harfe, pandy Pandi je blago pozitivan.
Meningoencefalitis: ista + opća hiperestezija, oštećenje svijesti, psihomotorna agitacija, halucinacije.
Dijagnoza: klinika, epidamoza, RZK, ROGA, spinalna punkcija
Liječenje: hospitalizacija s teškim oblikom. Etiotropna br. Simptomatski: prekomjerno pijenje, tekuća hrana, ispiranje usta, suha toplina na žlijezdama, s hipertermijom - analgin i druge, s pankreatitisom - prehrana mlijekom, prehlada na epigastriji, pankreatin; meningitis: magnezijev sulfat, diakarb, kontrikal, gordoks, trasilol, glukoza, vit C, albumin, plazma, prednizon, humani leukocitni interferon, AB tijekom gnojnog procesa. S arhivom: krevet, hladno za jaja, suspenzor, antihistaminik, protuupalni (aspirin, prednizolon), ribonukleaza 0,5 mg / kg * 4 puta / dan - 10 dana.
Prevencija: izolacija 9 dana nakon oporavka, u dječjim ustanovama - karantena 21 dan. Kontakt - neprihvatanje kolektiva od 11-21 dan od trenutka kontakta. Stručni stručnjak - vakcina protiv živčanog mumpsa (15-18 mjeseci) - s / c 0,5 ml. Trajanje imuniteta 3-6 godina.
Veliki kašalj.
Veliki kašalj - akutna inf baka razvija se s pertusis štapom i karakterizira oštećenje respiratornog trakta uz prisutnost tipičnog kliničkog c-ma - spazmodičnog (konvulzivnog) kašlja.
Etiologija: štapić Borde-Zhang (Haemophilus pertussis).
Epidemiologija: izvor - pacijenti (posebno atipični oblici) - od 1 dana do 4-5 tjedana. Načini prijenosa: zračna kapa s dugotrajnim kontaktom. Češće su bolesne novorođenčad i do 3 godine. Visoka smrtnost do 2 godine.
Patogeneza: epitel respiratornog trakta (reprodukcija) - otpuštanje toksina - intoksikacija NS, CNS, DS - spazam respiratornih mišića, spastična kontrakcija, respiratorna insuficijencija (neuroza respiratornog trakta) - poremećena ventilacija i disanje - hipoksija, hipoksija, acidoza. Stalna agitacija - spastičke manifestacije (povraćanje, spazam dijafragme, periferne krvne žile, konvulzivni sindrom) - lezije središnjeg živčanog sustava - hripav kašalj pertusis. Moguća alergijska reakcija s asmatičnom komponentom.
Klasifikacija: tipična (lagana, srednja, teška), atipična (izbrisana, subklinička (u cijepljenom)).
Po razdobljima:
1. inkubacija (3-15 dana).
2. kataralni (6-14 dana) - suhi kašalj, curenje iz nosa, t do 38.
3. period spastičnog kašlja (2-5 tjedana) - povećan kašalj, paroksizmalna, harpo-reprise (duboki konvulzivni uzdasi nakon ekspiratornog kašlja), staklasto morkote, povraćanje, krvarenje iz nosa, lice s krvlju, suzenje, jezik i jezik, ozlijeđeni nevoljna diferencijacija i mokrenje. Ro - povećana prozirnost pluća. Leukocitoza, limfocitoza. Blaga - 10-15 napada + 3-5 repriza; srednji stupanj - 20-25 napada + do 10 repriza; teški stupanj - 40-50 napada + više od 10 reprize + apneja;
4. Razdoblje rezolucije (1-3 tjedna) - spazmički har-r i repriza nestaju.
Trajanje bolesti 1,5 - 4 mjeseca.
Sadrži 1 godinu. Inkubus 4-6 dana. Kataralna - 5-7 dana. (+ curenje iz nosa, kihanje, kašalj), spastično razdoblje kašlja (2-3 mjeseca) - javlja se kašalj, m / b osvetu nije, napad završava apnejom, konvulzijama i sindromom encefalopatije.
Komplikacije: vorichnaya infekcija (auto-, super-), lezije središnjeg živčanog sustava (encefalopatija), konvulzije, pneumotoraks, emfizem, kila, krvarenje iz nosa, krvarenje u koži i veznici, atelektaza, epilepsija, paraliza, tik, upala pluća.
Dijagnoza: klinika s kašljem, leukocitoza, limfocitoza. Bakteriologija - kultura sputuma, ELISA, RZK, RPGA.
Diferencijalna dijagnoza:
1. Parakoklusum - inf zab je uzrokovan paracoccalcus bacillus (Bardetella perapertussis) i, u kliničkim manifestacijama, sličan je hripavac. Epid: izvor - pacijent, prijenos - u zraku; često djeca 2-7 godina; postoji unakrsni imunitet-pertussis-parakoklush. Klinika (period inkubacije - 5-15 dana), otežani kašalj do spazmodičnog karaktera, m / b reprises, povraćanje, t - normalno, kašalj 2-3 tjedna, bez komplikacija, dijagnoza - sijanje s nasogramom i AT titar u serumu. Simptomatsko liječenje.
2. ARVI - značajan katar fenomena, kašalj 5-7 dana, uz naknadno smanjenje. Nema reprize.
Liječenje: hospitalizacija - do 1 godine, komplikacije, teške. Svjež zrak, vježbe disanja, hrana. Etiotropik: ampicilin, eritromicin, levomicetin, gentamicin. Patogenetski: aeroterapija, vitamini A, C, c. U, desenzibilizacija. Do 1 godine starosti - Ig 3ml, neuroplegici (aminozin, seduxen, propazin), oksigenacija (šator za kisik), inhalacija.
Prevencija: izolacija 30 dana od početka zatvaranja (20 od početka spastičnog kašlja), kontakt do 7 godina - izolacija 14 dana. Stručnjak specijalist - AKDP (3 mjeseca 0,5 ml, nakon mjesec dana 3 puta po mjesecu; revaccin - 18 mjeseci), pasivni profesionalac - Ig 3 ml 2 dana.
difterija
Difterija je akutna bakterijska antroponotska infekcija, koju karakterizira upalni proces s formiranjem fibrinoznog filma na mjestu invazije patogena, simptomi opće intoksikacije i oštećenja kardiovaskularnog sustava i NS.
Etiologija: Corynebacterium diphteriae, gram +, fakultativni aerobi; varijante - gravis, mitis, intermedius.
Epidemiologija: izvor - pacijent, nosilac (cijelo razdoblje bolesti je zarazno). Prijenos krzna - u zraku.
Patogeneza: penetracija u sluznicu - oslobađanje toksina - oštećenje stanica na mjestu inokulacije - upala, spori protok krvi, stvaranje fibrinoznog filma + toksina - oštećenje srca, NS, endokrini, bubrezi.
klasifikacija:
Klasifikacija difterije (Rozanov 1944)
1. prema lokalizaciji:
tipičan:
Difterija orofarinksa (lokalizirani isletous, loquate membranous, široko rasprostranjena, otrovna (1,2,3 st))
D gornjih dišnih puteva (grkljan (lokalizacija sapi), grkljana i dušnika (obična sapnica), grkljan + traheja + bronhija (silazna sapnica))
nazofarinksa
D nazalna (loquate membranska, raširena)
D oči (loko lobar, zajedničke, otrovne)
D koža (otrovna, otrovna)
D uho (lokalizirano, lokalizirano)
D genitalni organi (lokalizirani, rašireni, toksični)
kombinirana
atipičan:
subclinical
Kataralni orofarinks
Orofaringealni hipertoksik
D nazalni kataral, kataralno-erozivni
Oči su kataralne
D koža bez membrane, pustularna, impetigo, panaricijum, flegmon, panaric.
2. Prema težini:
Lako: lokalizirani oblici - orofaringealni isletous, d nos, d oči, uši, koža d, genitalni organi.
Umjerena: lokalizirani oblici - orofarinks, nazofarinks; Često - d nos, oči, uši, d kože, genitalni organi.
Teški: toksični, hipertoksični oblici.
3. Podnožje:
Nema komplikacija
S komplikacijama (miokarditis, PNS (pareza, paraliza), lezije nadbubrežne žlijezde)
4. Bakterijski nosač
Rekonvalistsentnyh
prolazan
Kratko (2 tjedna)
Dugotrajno (više od 1 mjeseca)
Kronični (više od 6 mjeseci)
Prema stupnju intoksikacije: - netoksični, - subtoksični, - toksični, - hemoragični, - hipertoksični.
Širenjem racije: - mjesnim; - uobičajeno
Rotogol difterije:
Kataralna groznica (atipična): povećani tonzile, slaba hiperemija sluznice, subfebrilnost, mala intoksikacija
Otočić F-ma: uvid bijele boje s nepravilnim rubovima (1-4 cm), usko povezan s umjereno povećanom površinom migdalina, T * C - do 38 *, bol pri gutanju, povećanje l / y, umjerena intoksikacija
Filmy f-ma: akutni početak. T * C do 39 *, glavobolja, gubitak apetita, povraćanje, zimica, bol pri gutanju, površina Migdalina je hiperemična, prekrivena bjelkasto-sivim cvatom s glatkom površinom; čvrsto zalemljeni na površinu, oticanje palatinskih lukova, uvula; ponekad paratonsularno tkivo; regionalni l / y su povećani i bolni, smanjenje T * C u 2-3 dana, uz održavanje racija do 6-7 dana
Uobičajena ph-ma: kao s membranskim ph-me + izraženijom intoksikacijom, racije izvan granica migdala (prednji lukovi, jezik, ponekad bočni i stražnji zidovi grla)
Toksični f-ma: također + izražena intoksikacija T * C do 41 *
Hipertoksična f-ma: također + teška intoksikacija CNS-om, pojavljivanje ITSH, DIC sindrom
Stupanj toksičnosti:
1. Edem PZHK preko povećanog l / w do sredine vrata
2. Oteklina ključne kosti
3. Edem ispod ključne kosti
Značajke difterije u djece prve godine života: rijetko se javlja, obično do 6 mjeseci; lokalizacija - nos (umjesto filmova kataralno-erozivni proces), koža, grkljan (blagi kašalj, stenotičko disanje nije izraženo, kratki stadiji), rotogloma; s toksičnim - blagi porast l / y, neizražen edem PZHK, anksična intoksikacija, značajan edem sluznice, rano širenje formiranja filma.
Larynx diphtheria (croup): često u prvoj godini života postoje: - lokalizirani sapi A (grkljan + traheja), - obična sapnica B (grkljan + traheja + bronhija). faza:
Kataralna (1-3 dana, T * C do 38 *, kašalj, promukli glas, oticanje sluznice);
Stenotski: - kompenzirana (otežano disanje, afonija, intoksikacija, hipoksija, cijanoza, 2-3 dana); - subkompenzacije (respiratorna insuficijencija, dispneinska stenoza); - dekompenzirani (agitacija, cijanoza, oslabljeno disanje, tahikardija)
Asphyctic (terminal)
Dijagnoza: klinika, bakteriološko ispitivanje, RNA, TPHA, bakterioskopija.
difdiagnostiki:
Lakunarni tonzilitis - ozbiljnija intoksikacija, svjetlija hiperemija krajnika, bliže jeziku; gnojni izljev, filmovi koji se lako uklanjaju
Folikularno grlobolja - izraženija intoksikacija, svjetlija hiperemija krajnika, lako uklonjeni filmovi, itd.
Gljivične upale grla - točka, ostenohni ili totalni napadi, izraženija intoksikacija, svjetlija hiperemija krajnika, lako uklonjivi filmovi
Nekrotična angina
Angina Simanovsky-Rauffusa
Aftozni stomatitis
Paratonzilit
Zagothy apsces
parotitis
Infektivna mononukleoza
Sapi s ARVI - iznenada se pojavljuje među potpunim zdravljem, nema afonije, brzo se eliminira (samostalno ili liječenjem)
Liječenje: specifični - antitoksični anti-difterijski serum (PDS) - primjenjuje se prema shemi, ovisno o obliku klina. Preliminarno ponašanje u uzorku (osjetljivost na strani protein). Ukupna doza po tečaju od 10-120 tona MO (prva doza od 10-80 tona MO, ponovljena 0-40 tona MO). Na jednom mjestu ne više od 10 tona. U slučaju toksičnog oblika, polovica se daje IV. Za kombinirane oblike, doza je lokalizirana i izjednačit će toksikozu. Kod blažih oblika AB (eritromicin, rifampicin, pinicilini, cefalosporini). Detoksikacija - prirodna plazma, reopoliglukin 5-10 ml / kg. S B1, PP. Prednizolon 2-3 mg / kg. Kada je ITSH - PDS 100-130 tisuća MO, prednizon, dopamin 1-3 mg / kg, heparin, kontrikal, ponos, korekcija metaboličke acidoze. Kada je sapi 1. (natrijev bromid, aminofilin, diuretik), 2. (AB, hormon, sedativ, intubacija).
Prevencija: AKDP (od 3 mjeseca - 0,5 * 3 puta u mjesecu, 1 put - 18 mjeseci 0,5 ml 2 - 6 godina), ADP-M (11,14 godina), ADP, AD-M. Kontakt podložan ADP-M, ADP + AB.
Shigelez (dizenterija)
20-21 Shigelez - akutna inf zab-e, koju uzrokuju bakterije roda Shigella, karakterizira oštećenje sluznice distalnog kolona, opća toksičnost, bol u trbuhu, traumatske nečistoće u fecesu (sluz, krv, gnoj).
Etiologija: podskupine: A (Sh. Dysenteriae - Grigorieva-Shiga -), B (Sh. Flexnery), C (Sh. Boydi), D (Sh. Sonnei).
Epidemiologija: izvor - pacijent, nosioci. Mm transmisija fekalno-oralno. Načini prijenosa: Grigorieva-Shiga - kontakt-kućanstvo, Sh. Flexnery - voda, Sh. Sonnei - prljave ruke.
Patogeneza: ulazna vrata - gastrointestinalni trakt (per os) - u želucu dio umire s nastankom endotoksina - ostatak u debeloj K-ku - reprodukciji (intracelularno).
klasifikacija:
prema tipu: tipično, atipično (izbrisano, dispeptično, subkliničko, hipertenzivno)
Po težini: blaga, srednja A (s prevalencijom lokalnog procesa), B (s toksičnim s-mami), C (mješovita)
Pokazatelji ozbiljnosti: simptomi intoksikacije (meningoencefalitis, kardiovaskularna bolest, metabolički poremećaj), lokalne c-mreže (x-p, učestalost, stolica, bol u trbuhu, gubitak ravnih mukoznih membrana, zjajan anus).
Trenutno: akutno (do 1 mjesec), produljeno (do 3 mjeseca), hron (više od 3 mjeseca) (kontinuirano, ponavljajuće).
Klinika: Inkubus - 1-7 dana.
Tipičan oblik je akutni početak, t = 38-39, mučnina, jednokratno povraćanje, anksioznost, bol u trbuhu, česta ispuštanja, tekuće izmet, zelenkasto s sluzi, m / b krv. Na kraju 2 dana - spastički kolitis (bol u lijevoj polovici, stolica do nekoliko desetaka puta / dan, lažne želje, tenesmus, rektalna pljuvačka. Suhi jezik, sigmoidna K-ka - uska bolna žila. Krv - leukocitoza s neutrofrom, ESR ,
Har-ka u male djece: akutni početak, t do 40, toksikoza s HC, CVS, neurotoksikoza, krv u obliku pruge ili nečistoća, isparavanje uvijek ima fekalnu har-r, često dugotrajnu, m / b konjunktivitis, sepsu, meningitis.
Komplikacije: gubitak sluznice K-ki, krvarenje, perforacija, peritonitis, invaginacija, pristupanje sekundarnog infarkta.
Dijagnoza: klinika, bakteriologija, koprološka istraživanja, RNGA.RPGA, RA (dijagnoza 1: 100, 1: 200 Flexner).
Diferencijalna dijagnoza:
1. Salmoneloza - češća, fetidna, u obliku močvare, tenesma nema, bolna-ke, povraćanje.
2. Ineteroinvazivna eseriheioza - T-brzina, isparavanje vodene, parcijalne, sluz, krv.
3. Stafilokokni enterokolitis - obično do 6 mjeseci, topla voda, gubitak mase, tekućina za isparavanje sa sluzom i krvlju, dugačak tijek.
4. Invaginacije - akutni početak, T-norma, bol, bez stolice.
Liječenje: dijeta, oralna rehidracija, etiotropska terapija (AB za ser i teške stupnjeve, do 1 godine - Polymexin M - 100 mg / kg / dan, gentamicin 4-6 mg / kg, rifampicin 20 mg / kg; s leginjama - nitrofuran - furazolidon, furadonin) Upotreba baktisubtila, lakto-i bifidobakterina. Enterosorpcija, enzimi. Oralna denoksifikacija (polaganje, mediji) parenteralno (niti). Liječenje komplikacija.
Prevencija: iscjedak nakon 1-2 negativnih buba istražuje se (2 tjedna nakon završetka liječenja). Promatranje 3-6 mjeseci. Kontakt - 7 dana + bakteriologija.
Salmoneloz
Akutne infektivne ljude i životinje, mačka uzrokuje salmonelu.
Etiologija: Gr-, AG - flagellar (H), stanična stijenka (O), ljuska (Vi).
Epidemiologija: izvor - meso, bolesna, jaja ptica, djeca do 1 godine - način kontakta: osoblje, majka, inf.
Patogeneza: gastrointestinalni trakt - endotoksin - df nije posuda, NA - reprodukcija - sekundarna diseminacija.
klasifikacija:
Po tipu: tipično, atipično.
Kln oblik: 1. Gastrointestinalni (gastritis, enterit, kolitis, mješoviti), 2. tifus, 3. septički, 3. izbrisani, 4. subklinički.
Prema težini: lagana, srednja, teška
Struja: akutna (do 1 mjesec), produljena (do 3 mjeseca), hron (više od 3 mjeseca).
Klinika: inkubacija - 2-3 sata - 5-7 dana.
Akutni početak, povišen t, zimica, mučnina, povraćanje (prva hrana - tada žuč), proljev (vodenast, s sluzom, fetidnim, zelenim), m / b neurotoksikoza; ako je kolitis m / b tenesmus. Trajanje 5-7 dana.
Značajke do 1 godine - češće enterokolitis, u izmetu krvi, toksikoza je izražena, često komplikacije (septički oblik, meningitis, encefalitis, osteomijelitis, pristup inf.), Teška struja, često smrtonosna. S razvojem do 10 dana - norma, nema povraćanja, hepatolijalni sindrom, meteoritis, toksikoza.
Komplikacije: ITSH, OPN, ICE, disbakterioza, reaktivni artritis.
Dijagnoza: klinička epidalna, laboratorijska - krvna, bakteriološka, RPHA (1: 80-1: 320).
Diferencijalna dijagnoza:
1. Dizenterija - kratkotrajna groznica, kolitisni sindrom, stolica.
2. Pojave koliinfekcije - enteritisa.
3. Virusni proljev - akutni, brzi protok, m / b kararalne pojave, isparavanje vodene bez ustajalih nečistoća.
4. Invaginacija - akutni početak, T-norma, bol, bez stolice
5. Tifusni paratif obs - I - valovita groznica, opijenost i osip.
Liječenje: hospitalizacija 1 godina, teška, umjerena forma. Etiotropni (tyazh, generaliz) - rifampicin 20 mg / kg, gentamicin 15 mn / kg, (pluća) - polivalentni bakteriofag salmoneloze 10-20 ml. Patogenetska - rehidracija. Kada je ITSH - reopoligliukin, dopmin, kortikosteroidi, diuretici. Kod neurotoksikoze - aminazin, dipiridoksin, diazepam, dropiridol. Također kompleks Ig enterosorbents, enzimi, vit, biologics.
Prevencija: prijem nakon negativnog bakteriološkog pregleda (2-3 dana nakon ukidanja AB), klinički pregled 3 mjeseca.
ehsherihiozom
- akutne gastrointestinalne bolesti, češće kod male djece, uzrokovane različitim sojevima E. coli.
Etiologija: Gr-, AG-somatska (O), membrana (K), flagelat (N). Podskupine: enteropatogene (EPE - O11, O55, O44, O127 ... - samo do 1 godine), entero-invazivne (EIE - O28, O124, O151, O144 ... - desenterija), enterotoksigene (ETE - O1, O8, O9, O20 ... - teeteropozitivne) ), entrohemoragično (EGE - O157, O159 - hemoragijski kolitis).
Epidemiologija: izvor - pacijent, nosilac. Hrana, kontakt-kućanstvo.
Patogeneza: infekcija - tanka do-ka (rijetko debela) - enterotoksin - d-e do enterocita, krvnih žila, NA - povećana vaskularna penetracija, povećana sekretorna aktivnost epitela K-ki - gubitak vode - acidoza - oštećenje bubrega, oštećenje hemodinamike.
U male djece - EPE inkubus razdoblje - 5-8 dana. Početak je akutan, t povećava se, trovanje, proljev (isparavanje vodenasto, žuto (narančasto), + sluz) - maksimalno 5-7 dana, toksikoza, eksikkoza, isparavanje do 10-15 puta / dan, povraćanje, sunčanje, poremećaj spavanja, smanjenje tjelesne mase. U teškom stupnju - + neurotoksikoza, toksikoza s dehidracijom.
Kod starije djece: EIE (dysenteria-like course) - Inkubacija - 2-3 dana. - akutna, povišena t, intoksikacija (prvih 1-2 dana), bol u trbuhu, slabost, bez tenesma, česta pražnjenja, s sluzi, krvlju. ETE - (akutni gastroenteritis) - inkubus - sat-3 dana - akutno, vodene stolice, baze mirisa i nečistoća, bol u epigastricu, norma t, trajanje 3-5 dana.
Dijagnoza: klinika, laboratorijska - bakteriologija (evakuacija, povraćanje, voda za pranje), IFA, RNGA.
Diff. dijagnoza:
1. Salmoneloza - uvredljiva, uvredljiva, zelena, bez tenesma, nježnosti u
2. Intestinalni staphylococcus inf - često nakon povlačenja majke, sekundarni poraz, postepeni razvoj.
3. Virusni proljev - akutni, brzi protok, m / b kararalne pojave, isparavanje vodene bez ustajalih nečistoća.
4. Jednostavna dispepsija - neprikladni dodaci, nakon regurgitacije jedenja, isparavanje s kiselim mirisom. Ispravak ishrane - obnova f-dijela.
AB - teški - polimeksin-M, biseptol, levimitsitin, gentamicin.
Biologics - Bifidumbacterin, Colibacterin, Lactobacterin, Acipol, Bakteriofag.
Rehidracija - tijekom prvih 6 sati - broj tekućine (ml / h)? M? P / 6? 10 (masa m-tijela, p-% gubitak mase). Nakon održavanja terapije (80-100 ml / kg) - glukozolan (NaCl 3,5 + Na bikarbonat 2,5 + KCl 1,5+ glukoza 20 g - na 1 l vode), rehidron (NaCl 3,5+ KCl 2,5 + citrat Na 2.9 + glukoza 10g + 1 l vode) - 1-2 čajne žličice svakih 5-10 minuta. + slatki čaj, izvarak riže. Oralna rehidracija - 1-2. Pri 3 st - in / in - koloidnim otopinama (1/3 tekućine), sastav: s izotoničnom dehidracijom 10% glukoze: otopine soli = 1: 1 (do 1 godine 2: 1), s solitiatom (1: 3 (1: 2)), s difuzijom vode (3: 1 (2: 1)). Pod kontrolom BCC, elektroliti. Obnova K, Na, Cl.
Prevencija: San Gig režim, izolacija izvora ...
Akutna crijevna inf., Uzrokovana uvjetno sucky florom.
1. intestinalna informacijska etiologija - lezija prema vrsti gastroenteritisa, enterokolitisa. Proteus - fakultativni anaerob, AG - somatski (O), flagelat (P). Epidemiologija: izvor - bolestan, nosilac, m / b životinje. Patogeneza: razvija se na pozadini smanjenog imuniteta, disbakterioze. S masivnom infekcijom - endotoksin uzrokuje uobičajenu intoksikaciju. U drugim slučajevima - proces je spor, može se ispustiti u krvotok s razvojem sekundarnih žarišta infekcije. Klinika: razdoblje inkubacije je 2-5 sati. U starijih - toksikoinfekcija hrane, kod mlađih (inkubacija - 2-5 dana) - enterit, enterokolitis - stolica - tekuća, zelena, nečistoća sluzi i krv. Dijagnoza: klinika, krv (leukopenija, neutropenija, limfocitoza, ESR), sigmoidoskopija, bakteriologija, RA, RNGA. Liječenje - AB - samo u teškim uvjetima.
2. informacije o crijevima koje uzrokuje Klebsiella - nastavljaju se prema vrsti. Etiologija: AH - somatska (O), kapsularna (K). Epidemiologija: izvor - bolestan, nosilac, m / b životinje. Novorođenčad često ima proizvode za njegu. Potogeneza: ulazna vrata - gastrointestinalni trakt - s masivnom infekcijom - toksemija - invazija - masovna bakterijemija. Klinika: inkubacijski period: 3-5 dana, akutni - T - 39-40, povraćanje, proljev (vodenast, zelenkast, s neprobavljenim komadima hrane), toksikoza, eksikkoza, umjereno natečen trbuh. Dijagnoza: sijanje, RA, RZK. Liječenje: isto.
3. informacije o crijevima uzrokovane Pseudomonas aeruginosa - često bolničke infekcije (obično upala pluća, meningitis ...). Etiologija: ukzotoksin, hemolizin, enterotoksin, leukocidin, kolagenaza, elastaza. Epidemiologija: izvor - pacijent, nosač, bolnička infekcija (gnojna rana, upala pluća ...), m / b životinje. Patogeneza: primarna (gastritis, enterit, enterokolitis), sekundarna. Klinika: razdoblje inkubacije: 3-5 dana, razvoj postupnog, pogoršanja općeg stanja, subfibrila T, evakuacija 5-20 puta / dan (tekuće, zelenkasto, uvredljivo, sluz, m / b krv). Dugo vremena, m / b valovita. Gestroenteritis (toksikoinfekcija hranom) u starijih osoba. Dignosis: Bakteriologija, PHA, RA. Liječenje: AB - gentamicin, polmeksin M sulfat.
4. informacije o crijevima uzrokovane kampilobakterom - Campilobacter etiologija (vibrio). Epidemiologija: izvor - životinje. Patogeneza - ulazna vrata - gastrointestinalni trakt - proliferacija guste i tanke to-ke - bakterijemije, toksemija - generalizacija. Klinika: inkubacijski period: 2-5 dana, akutni - T - 39-40, ponovljeno, ali ne često povraćanje, anoreksija, tromost, anksioznost, proljev (vodenast, fetidan - 2-20 puta / dan - sluz, krv se pojavljuje kasnije) bol u trbuhu, nakon pražnjenja k-ka smanjuje se, želudac je umjereno natečen. Dijagnoza: koprogram, zasijavanje, RA, RPGA, RZK. Liječenje: isto.
5. crijevni citrobacterium inf - izvor - pacijent, nositelj. m / b kućni ljubimci. Djeca rane dobi su bolesna. Kod starijih rijetko - toksikoinfekcija hrane. Klinika: kod male djece enterokolitis (stolica, krv, intoksikacija). Dignosis: Bakteriologija, PHA, RA. Liječenje: isto. Prevencija: nije razvijena.
1. OKI uzrokovan stafilokitisom
Etiologija: gr +, S. Aureus, S. Epidermidis, S. Saprophyticus.
Epidemiologija: izvor inf - bolesnika, nositelji.
klasifikacija:
Lokalizacijom: lokalizirani oblici (respiratorni trakt, gastrointestinalni trakt i bilijarni trakt, bubreg, središnji živčani sustav, ...), generalizirani.
Oštećenja probavnog trakta: gastroenterokolitis (toksikoinfekcija hrane), enterokolitis (primarni, sekundarni).
Po težini: lagana, srednja dob, teška.
Klinika: Primarni enterokolitis - nakon egzogene infekcije, češće kod djece prve godine života. Često u povijesti prerenednog omfalitisa, gnojnog konjunktivitisa, stafiloderme, majčine pretilosti (gnojni laktacijski mastitis), nepovoljnog premorbitskog stanja (rahitis, hipotrofija). Početak zab-I češće postupno (m / b akutno), t - subfibril, m / b pojedinačno povraćanje, isparavanje do 10 puta / dan (žuto, ili zelenkasto, s sluzom, rijetko pramenovima krvi), meteorizam. Trajanje do 4-5 tjedana. Tijek valovit. Možda postoji crijevna toksikoza s exsiccosis 1-2 St, t do 39, ponavljajuće povraćanje, evakuacija do 15 puta / dan (vodenasto), bljedilo, upale oči i fontane, suhe sluznice, nadutost, gubitak težine, hepatosplenomegalija, slabljenje tonova. Leukocitoza krvi, neutrofilija, pomak lijevo, ESR.
Sekundarno: kod sepse, upale pluća, gn. otitis media, m / b s disbakteriozom. Klinika + sa - mi glavni zab-ya.
Dijagnoza: klinika, bakteriologija, serumska AT razina.
1. AB (7-10 dana) - natrijeva sol oksacilina u / m, u / u 50 - 100 mg / kg * 4 puta / dan, karabinilin, gentamicin, Brolomicin, garamicin.
2. Imunoterapija: pasivna - anti-sphacophilus plazma, hiperimuni antistafilokokus Ig; aktivni - adsorbirani toksoid stafilokoka, antifagin stafilok, autovakcina.
3. Biološki proizvodi - bifidumbakterin, laktobakterin, bifikol.
4. Korekcija CBS, rehidracija.
Rotovirusna infekcija
Rotavir iinfekfíya - tse gosere infektsíyne zakhvoryuvnya, sprinchinene vírusom, yaky nalitit do madeža reovírusív, vrsta rotavírusív i yak har-Xia sindrom intoksikatsíí ro, rosvami za yarke trashey, trakt trav trav trav trav \\ t
Etiologija: rotavirus gr A (4 serotipa).
Epidemiologija: Dzherelo - bolí i nosije, mehanízm peredíí - kontakt bout; pik haemorum - lišće - lutija.
Patogeneza: usta - travni trakt - enocitom crijeva (proliferacija) - upalni proces - dyareny sindrom.
KLINIKA: Incubus - 1-5 dib; klip od gastry na 1 dobou - gastroenteritis i enteritis (na tržištu vodeni viporozhnennya, pínistí slabo rafiniran, bez patol kuće, s neznatno kyl-tyu sliz, s opor miris - 5-20 puta za doboo; T * S - 38-39 *). Trivijalan dan 7-10 dana. Slabost, u lya, adinamiya, golovniy Bil. Većina pacijenata ima 3-4 dana simptoma katarakte. Respiratorni sindrom: hiperemija i zrnatost zrna bez tendencije povećanja Mozhlyviy eikoz 1-2 žlice. U djece do 1 rock bílsh teške pebіg.
Dijagnoza: vrsta povijesti bolesti, epidamna anemija, laboratorijski laboratorij (IFA, RN, RTGA s antigenom rotavirusa).
Difdiagnostika: GKI - rotavirni gastroenteritis malosyndromniy; kolera - s infuzijom rotavirusa, har-ni viporozhnennya, život u životinjama, nadutost, katar; salmoneloza - sindrom opijenosti, zelena vorporozhnennya s domizkami slizu da krv, hepatolyshenalny sindrom.
Liječenje: djeteta s ograničenim brojem umivaonika; sorbent, eubíotiki; preporučiti - kolesteramin, smekta; kada neobhídností - regdratsíya.
Profilaktika: specifični nemak; Viyavlennya da izolacija horih.
pseudotuberculosis
Akutna inflatorna bolest, zoonoza, s otrovom, groznica, grimizni osip, oštećenje drugih organa i sustava.
ETIOLOGIJA - Iersinija psevdotuberkuloza. Kapsula, endotoksin (topljiva frakcija O-AG). Osjetljivo na sušenje, sunce. Za somatske S-AG i R-AG i bočice R-AG 6 (obično 1,3,4). Visoka invazivna sv-va - lako prodire kroz prirodne barijere.
EPIDEMIOLOGIJA Izvor - divlje i domaće životinje (uglavnom mišje poput glodavaca - inficiraju vodu i hranu). Način je hrana (salata, voće, mlijeko, voda). Ne nalazi se kod djece mlađe od 6 mjeseci. Sezonskost - cijelu godinu s maksimumom od veljače, ožujka.
PATOGENEZA Patogen - crijevo kroz usta (faza infekcije) - invazija sluznice (enteralna faza) - upala sluznice i limfe (faza regionalnog inf-ii) - krv - unutarnji organi (jetra, pluća, srce, bubrezi - faza generalizacije) ); alergijska komponenta (osip, artralgija, eritema nodoza).
CLASSIF-I KLINIČKE OBLIKE
Tipični oblici: grimizna, abdominalna, artralgična, ikterična, kombinirana, generalizirana
Atipično: kataralna, izbrisana, subklinička
Teški: lagani, srednji, teški. Pokazatelji ozbiljnosti - a) meningoencefalični sindrom, b) krvarenje, c) značajno oštećenje jetre, d) abdominalni, e) zglobni, e) generalizacija
Za: glatke, s pogoršanjima i recidivima, s komplikacijama.
KLINIKA Inkubus razdoblje - 3-19 dana (6-8), početak je akutan, podižući T na 38 - 400C. Intoksikacija, kataralni sindrom, osip 2-4 dana. Manifestacije svih sindroma (vidi klasifikaciju, ovisno o obliku - prevladava klinika ovog sindroma).
DIJAGNOSTIKA Krvna kultura i obrisci iz orofarinksa (1. tjedan), sputum, krma, urin - istaknuti Yersinia. Serologija - RA, RSK, RPGA (dijagnostički titar 1: 200), RTG. Metodom uparenih seruma - u prvim danima i 2-3 tjedna, titar se povećava 4 puta.
TRETMAN Način kreveta, potpuno razvijena prehrana, AB za umjerene do teške oblike - Levomycetin, tetraciklin, gentamicin V / m. Detoksikacija - 5% hl s inzulinom, albuminom, plazmom, reopoliglukinom. Hormoni: prednizon 1-2 mg / kg / dan - s teškim artritisom, nodosom eritemom. Metiluracil, pentoksil, Vit S. S poliartritisom - NSAID; kardiovaskularna posuda - korglikon, kordiamin; Hemoroidni sindrom - Heparin, aminokaproik.
PREVENCIJA Trajanje hospitalizacije - do 7-10 dana normalne T + normalne krvi i klinike. U izbijanju opažanja 3 tjedna, zabrana - sirovo povrće bez toplinske obrade. Kontrola glodavaca.
iersinioza
Akutna zarazna bolest. Anthropozoonoz s inx-s i primarna lezija probavnog trakta, jetre i zglobova.
EPIDEMIOLOGIJA Izvor - miševi, štakori. Prijenosni put - hrana, kontakt, aerogeni. Čimbenici - mlijeko, meso, povrće, voće, ruke, posuđe, proizvodi za njegu. Sezonskost - tijekom cijele godine, maksimalno od listopada do svibnja. Djeca od 3-5 godina uglavnom se razboljevaju.
ETIOLOGIJA Iersinia enterocolitica (Gr - bacillus ili coccobacterium), po izboru aerobik, nema kontroverze. Otporan na niske T, 5 biovara, za O-AG 30 serovare.
PATOGENEZA Patogen - usta - tanko crijevo (primarna lokalizacija) - razmnožavanje, maksimalno - u terminalnom dijelu tankog crijeva - upaljeno (od kataralne do ulcerozne nekrotike) - periferni limfociti (hiperplazija, nekroza ili mikroosupci) - završetak, ili: - krvni apscesi jetre, slezene, pluća, kostiju. Alergijske manifestacije - egzantem, artritis, artralgija, mijalgija, miozitis, bolest srca, nodozni eritem, Reiter sindrom.
KLASIFIKACIJA
Oblici: intestinalni (uglavnom), abdominalni, hepatitisni, septički, zglobni, eritemski nodozni.
KLINIKA Inkubus razdoblje 5-19 dana (7-10). Početak je akutan, T 38-39, inx-I, proljev (3-15): sluz, zelena, ponekad i krvna. Trajanje bolesti 3-15 dana. Uvijek će postojati sranje i druge manifestacije - ovisno o obliku. U velikim-va za svjetlo i umjereno. Simptom "kapuljače", "rukavice", "čarape" - osip. Generalizirani oblik: početak akutnog, inks-I, 2-3 dana - osip rubeole ili grimiz, mrlja, oko zglobova, hepato-splenomegalija, bilirubin povećan zbog povezanosti. Urin: albumin, cilindar, purija. ESR 50-70. U razdoblju prigušenja, ljuštenja: velike ploče - dlanovi, stopala, pityrius - trup, udovi. Stalni simptom bolesti - bol oko pupka i desnog ilijaka. Hepatitis - visoki T se ne smanjuje u ikteričkom razdoblju, proljev, bolovi u trbuhu, tamni urin za 3-5 dana, žutica. Jetra je uvećana, bolest ja gusta. Eritem je nodularan (djeca nakon 10 godina) - akutna, s otrovom, povišenim T, osip na nogama, u obliku bolnih ružičastih cijanotičnih čvorova. Nestaje c / o 9-22 dana.
DIJAGNOSTIKA Bakteriološka metoda - izolacija iz krma, krvi, urina, gnoja, sluzi iz ždrijela, l / a (1. 2-3 tjedna). Serologija: RA s živom ili mrtvom kulturom Yersinije (1:40 - 1: 160), 1: 200 RPGA.
TRETMAN Kloramfenikol sukcinata 7 dana, ako nema učinka gentamicina 7 dana. Također pogledajte pseudotubični tretman.
PREVENCIJA Odlukom nakon pražnjenja na rad omogućiti nakon 3-kratnog odbijanja pregleda cisterne. U izbijanju - završna dezinfekcija (nakon izolacije pacijenta), 18 dana za gledanje kontakta. Veterinarski nadzor za domaće i poljoprivredne životinje.
mononukleoza
Akutna febrilna bolest s poliadenitisom, pretežno cervikalni limfom, povećana slezena, jetra, tonzilitis, virociti u krvi.
ETIOLOGIJA Epstein-Barr virus (EBV), umnožava se u B-limfocitima bez citolize.
EPIDEMIOLOGIJA je sveprisutna, sporadična incidencija. Sezonskost - tijekom cijele godine, uglavnom proljeće, jesen. Izvor - pacijent, virus. Mehanizam - zračni, kontaktni. Ulazna vrata - orofaringealna sluz i gornji dišni sustav. Otporan na otpornost.
PATOGENEZA EBV je tropski prema limfoidnom-retikularnom sustavu, virus prodire u limfu, krv, zatim u limfu, jetru, slezenu. Poraz palatina, nazofaringealne tonzile - edem, hiperemija, poteškoće nosnog disanja. Poraz tonzila + bakterija = angina. Senzibilizacija org-ma - alergijske reakcije. Fiksacija EBV-a na površini B-limfocita - aktivacija T-ubojica, EK-stanica, K-stanica - povećanje aktivnosti T-supresora - inhibicija proliferacije i diferencijacije B-limfocita (stoga nije maligna). U ikteričnim oblicima, jednostruki žučni tromb i taloženje žučnog pigmenta u hepatocitima središnjih zona lobula.
KLASIFIKACIJA Tipični oblici: su lagani, umjereni, teški. Atipično - izbrisano, bez simptoma, visceralno. Indeks ozbiljnosti je stupanj opijenosti ,? limfni čvorovi, promjene u orofarinksu, poteškoće u nosnom disanju ,? jetre i slezene, promjene u krvi.
KLINIKA Inkubus razdoblje od nekoliko dana - 1-2 mjeseca. Započnite oštar ,? T do 38-40 godina, bol u mišićima i zglobovima. Nepravilna groznica 1-3 tjedna. Bol tijekom gutanja. Tonsilitis od kataralnog do nekrotičnog ulkusa s formiranjem filmova fibrina. Poliadenitis, ponekad mezadenitis, moguća korteks-, grimizna, urtikarnaya, hemoragijski osip (traje 1-3 dana). ? jetre, slezene od 3-5 dana. Puffiness lica, očni edem, tahikardija, prigušeni tonovi, ponekad sistolički šum. Groznica od 3 dana do 3 tjedna. Na kraju 1. tjedna nestaju racija iz krajnika i hiperemija ždrijela. L / y? h / s 2 tjedna - nekoliko mjeseci. Virociti otkriveni u krvi od 6 tjedana do 4-6 mjeseci.
DIJAGNOSTIKA Krv: leukocitoza 9-15 * 10 9 / l, virocytes 15-50%, ESR 20-30. Serologija: Okrug Paul-Bonnel-Davidson (s rar-eritrocitima), okrug Lovrik-Volnera, distrikt Hoff-Bauer (s konjima) - metoda ekspresije. IgG, M protiv virusnih kapsida AG. AntiWREBG IgG, M.
TRETMAN Dijeta - nemojte jesti: začinjene, pržene, ekstraktivne namirnice. Pijte puno. Vitamini. Isperite usta s 2% NaHCO3, izvarkom od kamilice, očistite zube, kapi za nos u nosu. AB - djeca mlađa od 3 godine u riziku? mikrobi, stariji - s masivnim slojevima na krajnicima (makrolidima). Hormoni - s teškim oblicima s izraženom alergijskom komponentom od 1-2 mg / kg / dan tijekom 3-5 dana. Oslabljena djeca - normalni ljudski Ig - 1-2 doze.
PREVENCIJA Posebna ne troši, za kontakt - nadzor 20 dana.
Infekcija enterovirusom
Nazvan enterovirusima - Coxsackie, ECHO, karakteriziran raznim klinikama povezanima s intoksikacijom, groznicom, oštećenjem NS i mišićnog sustava.
ETIOLOGIJA Coxsackie, ECHO - skupina intestinalnih virusa s jednolančanom linearnom RNA. Coxsackie - skupina A (24 serova), B (6 serovara). ECNO - 34 serotipa. Od osobe se izdvajaju iz nazofaringealnih ispiranja, krma, krvi, cerebrospinalne tekućine. U okolišu - u kanalizaciji, mušicama, nekim kućnim ljubimcima.
EPIDEMIOLOGIJA Izvor - psh ili nosač virusa. Prijenosni put - fekalno-oralni, zračni. Sezonskost - tijekom cijele godine, maksimalno - ljeto, jesen.
U novoridae, tipičan oblik je encefalomiokarditis; u prvim mjesecima života - enterovirusni proljev; 1-3 godine - paralitički poliomielitisni oblici; školska djeca - meningitis.
KLINIČKI OBLICI Opća klinika: inkubacija - 1-10 dana, početak je akutan, T 39-40 (3-5 dana). Intoksikacija sdm, crvenilo lica, vrata, ponekad s makulopapularnim osipom, hiperemija ždrijela, stražnji zid ždrijela, konjunktiva. Krv -? ESR, relativna neutrofilija, limfopenija.
Serozni meningitis: djeca od 5 do 9 godina, serozna upala mekih ljuski, ependima s hidrocefalnom-hipertenzivnom sdm. Mučnina, povraćanje, bol u trbuhu, delirij, konvulzije. Svi - vidi opću kliniku, + granularno meko nepce. Od prvog dana meningealnih znakova. Abdominalni refleksi ?. U djece rane dobi, proljeće je napeto, pulsira. Ponekad asimetrija lica, tetiva, refleksi kože. Liker - transparentan, ispod? tlak, citoza - 0,1-0,5 do 109 / l (normalni 1-6 do 106 / l), prvi neutrofilni-leukocit, od 7-8 dana limfocitnih ,? od 10. dana. Proteini - norma, šećer, kloridi - norma. ESR umjereno?, Groznica 1-10 dana, stopa cerebrospinalne tekućine za 3-4 dana.
Epidemija mialgije: Coxsackie B virus, vidi opću kliniku + jake bolove u prsima, gornjem dijelu trbuha, ekstremiteta, spastični karakter s napadima od 10-30 minuta ,? kad kašlje, kreće se. Zbog toga disanje postaje plitko, često. Ponekad bol u hipohondriji, ilijačna regija, blizu pupka. Fotofobija? submandibularni, cervikalni l / y, u plućima usamljeni suhi ili mokri hljebovi, povremeno? jetre i slezene. Teče u valovima 3-5-7-14 dana. Povratak je moguć. Krv - leukopenija, neutrofilija? ESR.
Paralitički oblik: Koksaki A. ESNO - djeca 4-8 godina starosti. Za pluća, T-normu, središnji živčani sustav - tromost monopareza udova, slabost M-C stražnjice i bedara, gastrocnemius, ponekad i lica. Tonus mc?, Tetiva ref-s ?, liker - norma. 7 para poraženih perifernim tipom, brzo obnovljeno. Može imitirati polio.
Herpangina: Coxsackie A, B, ECHO. T - 39-40, glavobolja, povraćanje, bol u trbuhu. Zev: hiperemija, na rukama, tonzile, jezik, stražnji zid ždrijela - papule, brzo se pretvaraju u vezikule - prsne - plitko sive žute ranice s crvenim rubom (5-10 ili više). Progutati boli. Submandibularni l / y? Osjetljivi. Krv -? ESR. Traje 1-7 dana, čirevi liječe 4-7 dana. Potpuni oporavak.
Enterovirusna groznica: Coxsackie, ECHO. 3 dana, blaga glavobolja, ponekad mučnina, povraćanje, paroksizmalna bol u trbuhu. Hipreremija grla, jezik prekriven? l / y, jetra, slezena. Corendiform osip. Traje 2-3 tjedna.
Epidemijski osip: Coxsackie, ECHO. Starija djeca. Inkubacija 4-5 dana. T 37.5-38. Glavobolja, bol u mišićima. Hipreremija grla. Nakon 2 dana T? Stanje se poboljšava, pojavljuje se osip na licu, prsima, udovima - eritematozni, točkasti. Nestaje c / o 2-4 dana. Na mukoznoj uočenoj enantemi. Bolest traje do tjedan dana. Pigmentacija 5-6 dana, bez pilinga.
Ljetna gripa: Coxsackie A, B, ECNO. T, goli bol, curenje iz nosa, suhi kašalj, mučnina, povraćanje. Lica hiperemija, ždrijelo, konjunktivitis ,? l / y, jetra. Lako za 1-5 dana.
Enteroviralni proljev: djeca mlađa od 4 godine, T 38-39, povraćanje, bol u trbuhu, srachka. Poop rijetke vodene, ponekad zelenkaste boje. Od 1 dana proljev je u kombinaciji s curenje iz nosa, hiperemija sluznice, suhi kašalj, traje 2 tjedna.
Encefalomiokarditis plemića: Coxsacke B. Infekcija od majke ili bolesnika, ili intrakutano. Početak je akutan, 38-40 godina, letargija, pospanost, povraćanje, srachka, razvoj nedostatka srca i encefalitisa s toničnim ili kloničkim konvulzijama, oslabljena svijest. Liker - stanice 0.1-0.3 * 109 / l ,? proteina. EKG -? napon, odbijanje T, sužavanje P, QRS ekstenzija, ST pomak. Za 1-2 dana - smrt.
DIJAGNOSTIKA Virologija - 1. dan, ispiranje iz nazofarinksa, krma, liker. Serologija - RAC metoda uparenih seruma u 1. danu i 2-3 tjedna (? Više od 4 puta).
LIJEČENJE? -Globulin 1-6 ml prvog dana, RNaza 3-20 mg 6 puta dnevno. Simptomatski: vrućica, dehidracija, detoksikacija, bol ?. Kod encefalomiokarditisa - hormona. Termalni postupci - mialgija, paralitički oblik. AB - s 2-satnom infekcijom.
PREVENCIJA Hospitalizacija - do 10 dana. Kontakt izolacije 14 dana.
Meningo-coccoin infekcija. Gnojni meningitis. Meningokokemija i dr.
Akutnu antroponsku bolest, uzrokovanu meningokokom (u daljnjem tekstu "m-coc"), karakterizira klinički polimorfizam (od nazofaringitisa i jednostavnog nošenja do generaliziranih oblika).
ETIOLOGIJA Patogen Neisseria meningitidis. Diplococcus Gr-. Prema AG strukturi, 13 serotipova (A, B, C, D). U bolesnika raste na sluznici nazofarinksa, cerebrospinalne tekućine, oslobađa se iz krvi. Može formirati L-oblike. Najveća virulentnost seroskupine A (zbog velike invazivnosti).
EPIDEMIOLOGIJA Izvor - pacijent i nosilac. Najopasniji bolesnici s meningokoknim nazofaringitisom emitiraju m-coc 3-4 tjedna. Zdravo stanje nositelja je od 2 do 6 tjedana (ima ih mnogo više). Mehanizam prijenosa je u zraku, doprinosi kašljanju, kihanju, curenju nosa. Nestabilan je u okolišu. Maksimalna incidencija je veljača - travanj. Indeks zaraznosti je 10-15%. Postinfektivni otporni tipski imunitet.
PATOGENEZA M-koke - nosna sluznica, ždrijelo - nazofaringitis, lokalno? propusnost barijere - limfa, krv (bakterijeremija). U ovoj fazi može biti ograničeno, ako nema patoloških pojava na mjestu invazije - zdravog nositelja. Intenzivna bakterijemija? reaktivnost org-ma-limfogenog prodire u krvotok, često se širi u mozak i kičmenu moždinu preko žilnog pleksusa moždanih komora - encefalitis, ventrikulitis, meningitis. Ako se m-koka unese u druge organe i tkiva (kožu, zglobove, srce, bubrege, pluća), meningokokemiju (m-kokalni sepsa). Endotoksin - vaskularni otrov (spazam kapilara, njihova propusnost). Patogeneza ITSH: proizlazi iz masivne bacmije i toksinemije. Pogoršana hemodinamika, mikrocirkulacija - DIC-sdm. Kao rezultat toga, hemoragijski sdm (nadbubrežni infarkt, krvarenje u sluznicu). Upala meningealnih membrana koja se ne rasteže? intrakranijski tlak = premještanje GM-a i prodiranje krajnika malog mozga u veliki foramen - smrt od respiratorne paralize. Cerebralni kolaps dovodi do razvoja subduralnog izljeva.
KLASIFIKACIJA Lokalizirani oblici: meningokokcija i akutni nazofaringitis. Generalizirani oblici: a) tipični - meningokokemija, meningitis, kombinirani meningoencefalitis; b) atipični - serozni meningitis, hiperakutna m-kokalna sepsa, fulminantna mokokemija munje. Rijetki oblici: m-kokalni endokarditis, artritis, sinovitis, iridociklitis, upala pluća.
KLINIKA Inkubus razdoblje 2-20 dana.
Nazofaringitis: početak akutne, T-norme, subfebre ili febrilne (1-3 dana). Glavobolja, grlobolja, nazalna kongestija, letargija, slabost, bljedilo. U grlu - hiperemija sluznice, stražnja granularnost ždrijela (hiperplazija limfoidnih folikula). Krv - u 50% slučajeva - neutrofilna leukocitoza. Natrag na pregled sluzi iz nazofarinksa, epidemiološka situacija.
Meningokokemija: akutni početak, T 38-39, inx-I, bol u leđima, udovima, žeđ, bljedilo. Nakon 4-6 sati hemoragični osip na stražnjici, bedrima, nogama, tijelu, nakon čega slijedi nekrotizacija, odbacivanje i stvaranje ožiljaka. Hemoragični sdm: krvarenja u bjeloočnicu, konjunktiva, sluznica ždrijela, maternica, nos, želudac. ? glavobolja, krik mozga, povraćanje, može doći do poremećaja svijesti, konvulzija. Poraz malih zglobova. Pluritis, artritis, tromboflebitis, endomioperikarditis, akutno zatajenje bubrega, glomerulonefritis, pijelitis. U super-oštrom obliku - Waterhouse-Frederiksen sdm. Kardiovaskularna insuficijencija (cijanoza, vlaknasti puls, krvni tlak, kolaps). ITSH se razvija, stupnjevi: 1 - kompenzirani: T 38-40,5, tahikardija,? BH, BP - norma. Konvulzivna spremnost, hiperkoagula. 2 - subkompenzirano: koža je blijedo siva, hladna, mokra, akrocijanoza, T 37.2. ? HR,? BH? BP. Tonovi su gluhi, oligurija, zbunjenost, acidoza, DIC 2. stadija (hipokagulum). 3 - dekompenzirani: nesvjesni, totalna cijanoza, višestruki hemoragijsko-nekrotični elementi, venska zastoj deformiteta. Puls je nestašan, kratak dah? Otkucaji srca, krvni tlak - 0. Mišićna hipertenzija, hiperrefleksija, patološki refleksi. Učenici su suženi, fotoreakcija ?, mening-s, konvulzije. Anurija, acidoza, DIC 3-4 Čl. Plućni edem je moguć, GM. 4 - agonalno stanje: nema svijesti, arefleksija, atonija, zenice proširene, ne reagiraju na svjetlo ,? oticanje GM-a, pluća.
M-kokalni meningitis: odjednom? T do 39-40, glavobolja u čelu, potiljak otežan poticajima - zvuk, svjetlo, povraćanje bez mučnine, psihomotorna uznemirenost zamjenjuje inhibicija, pospanost. Bolovi duž kralježnice, opća hipeestezija. Stavite "ukazujućeg psa". + sm Kernig, Brudzinsky, Huyen, Lesage, Babinsky, Gordon. Liker - prvog dana je proziran ili blago opalescentan, zatim - mutan, gnojan. Stanice - 1000 chi u mkl. Protein?, Šećer, kloridi?
M-kokalni meningoencefalitis: dominiraju encefalitički simptomi: motorna agitacija, poremećena svijest, konvulzije, lezija 3,6,7,8 parova. Moguće su hemi- i monopareza, bulbarna paraliza, ataksija. Tečaj je vrlo težak.
M-kokalni meningitis i mokokemija: najčešća varijanta generaliziranih oblika m-kokalne informacije. Jedan oblik dominira. Težina je posljedica izražene baktemije i promjena u središnjem živčanom sustavu i drugim organima i sustavima.
Klinika edema i oticanja GM-a: oslabljena svijest, povraćanje, psihomotorna agitacija, kloničko-tonički grčevi, crvenilo lica, cijanoza, hipertermija, izumiranje refleksa rožnice, stezanje zjenica? r-s na svjetlo? Promijeni li se broj otkucaja srca? HR. HELL? Onda ?.
U dojenčadi m-kokal inf-d prati cerebralna hipotenzija, s toksikozom i eksikkozom s proljevom. Razvija se akutno za nekoliko sati. Status? na oči. Lice je izoštreno, povraćanje, konvulzije, mišićna hipotonija,? refleksi. Kod povrede medulle oblongata, puls je rijedak, aritmijski, Cheyne-Stokes disanje. Smrt od plućnog edema, respiratornog zastoja. Ependimitis se javlja u ranim ili kasnim razdobljima meningitisa: pospanost. Motorno uzbuđenje, prostracija, sopor ili koma. Hipertonus MC, tremor ekstremiteta, konvulzije, hipeestezija. U dojenčadi - protruzija velike fontanel, divergencija šavova, noge izdužene, križane. Prsti su se savili u šaku. Karakterizira ga mršavost, graniči s kaheksijom (uz normalnu prehranu). Liquor xanthochromic ,? proteina, stanični sastav je normalan. Liker iz ventrikula - gnojni, uz prisutnost polinukleara i m-koka.
DIJAGNOSTIKA Izolacija zraka iz krvi, nazofarinksa, cerebrospinalne tekućine. Ekspresna metoda - bakterioskopija debelog kapi, pth koaglutinacija, enzim AT, metoda protuimunoelektroforeze. Serologija - rnga s meningokoknom eritrocitnom dijagnozom serogrupa A, B, C. Krv se ispituje u dinamici s intervalom od 5-7 dana + opća analiza cerebrospinalne tekućine.
M-coccal inf-1 djeca 1 godina: češće m-kokemija i njeni fulminantni oblici. Kod meningitisa, meningealni C-mi su blagi ili odsutni, prevladava uobičajeni simptom: hiperestezija, kloničko-tonički grčevi, tremor u ruci, brada, povraćanje, c-mi Lesage, držanje "psa psa". Prva tjeskoba, zatim slabost, plakanje, prodorni krik. U dojenčadi encefalitis, ependimatitis, liker-iscjedak trakt - hidrocefalus. Za sporu, dugotrajnu. Sanacija tekućine s kašnjenjem, često rezidualni učinci, komplikacije. Pristup 2 mikroflore.
LIJEČENJE Nositelji: grgljanje s 0.05-0.1% permanganata, 0.02% furacilina, UVR, 4-5 dana eritromicin, kloramfenikol, Vit, antihistaminik. Generalizirano: kloramfenikol 25 mg / kg, gripa? -Globulin 1-2 doze. S meningealnim sdme - lasixom 1-2 mg / kg. Uzbuđenje, konvulzije - seduksen. Uz opasnost od ITS, prednizon 2-3 mg / kg, s ITS, prednizon 5-10 mg / kg. Detoksikacija - reopol, albumin, 10% glukoze. Meningokokalni meningitis: benzilpenicilin - i / m 200 000-400 000 / kg (za djecu do 6 mjeseci - 300 000-500 000) svakih 4 sata, u prva 3 mjeseca - svaka 3 sata. Kada endotoksični šok - kloramfenikol sukcinat 80-100 mg / kg / dan svakih 6 sati. Liječenje ITS - ovisno o stupnju hidrokortizona 20-40-80 mg / kg / dan, prednizon - 5-20 mg / kg / dan, zatim sukcesivno re-poliol 10 ml / kg, 10% albumin 5-10 ml / kg, 4% soda - 2 ml / kg, 10% CaCl ili gluklat kao 1 ml godišnje. Cocarboxylase - 50-100 mg, 5% Vit C 5-10 ml, s konvulzijama - seduxen. Za stabilizaciju krvnog tlaka - dopamin 2-10 mg / kg / min, s akutni edem mozak - manitol 1-2 g / kg, furosemid 1-2 mg / kg, 10% albumin, koncentrirana plazma - 5-10 ml / kg, hormoni, antikonvulzivi, kisik. Liječenje DIC - intravenski heparin 100-50-15 U / kg prema fazi (4 je kontraindicirano), contrycal, trasiolol - 1-2 tisuća U / kg, svježe krvi donora, trombomer; dicinon 12,5% 0,5-2 ml svakih 4-6 sati; s krvarenjem protrombinom, aminokaproni.
PREVENCIJA Za grupne bolesti u zatvorenim kolektivima - karantena za 10 dana (termometrija svaki dan, ENT pregled). Svi kontakti bakisledovaniya sluz nazofarinksa - djeca 2 puta u razmaku od 3 dana, odrasli - 1 put. Svi pacijenti su izolirani i liječeni. Prijevoznici nisu dopušteni u dječjim ustanovama. U središtu inf-ii - tekuće dezinfekcije. U bolničkom osoblju u maskama. Specifični profil: serotipi polivalentnog cjepiva A, B, C. Nadzor oporavka: nakon meningokokemije tijekom 6 mjeseci, meningitis - 1 godina.
dječja paraliza
Poliomijelitis je akutna zarazna bolest, mačka koju karakteriziraju opće otrovne manifestacije i oštećenje CNS-a kao mlohava periferna paraliza.
Etiologija - Poliovirus hominis (enterovirus).
Epidemiologija - Izvor infekcije - bolesni ili virusni nositelji. Virus se izlučuje sluzom iz nazofarinksa (do 2 tjedna) i izmetom (do 1,5 mjeseca). Glavni putevi prijenosa su fekalno-oralni i zračni. Uglavnom su bolesna djeca mlađa od 7 godina; dojenčad prvih mjeseci rijetko se razboli - imunitet na translacentre. Nakon bolesti - održiv imunitet.
Patogeneza - infekcija - per os - aktivna reprodukcija u crijevnim i regionalnim limfnim čvorovima (enteralna faza) - prijenos u krv (hematogena faza viremije) - hematogeno širenje u perineuralnom, limfatičkom i perivaskularnom prostoru živčanog sustava: prednji rogovi kralježnične moždine (oštećenje motoneurona nije jednolično) moguća je asimetrična paraliza), područje jezgre kranijalnog živca, područje hipotalamusa, mali mozak. Proboj BBB - 1% zaraženo, ostatak - virus. Razvoj procesa usko je povezan sa stanjem reaktivnosti organizma. Periodi bolesti: preparativni (2-5 dana), paralitički, oporavak, rezidual. Često utječe na lumbalni SM, torakalni i vratni.
Klinika - razdoblje inkubacije - 5-26 dana (srijedom 10-12 dana). Oblici: bez poraza NA (subclin, abortive), s porazom NA (neparalitički polio - meningealni oblik, paralitički polio - spinalni, bulbarni, pontinski i encefalitički oblici). Početak je akutan, T - 38-39, intoksikacija, kataralni fenomeni; Bolovi u trbuhu, crijevni i crijevni poremećaji; bol u nogama, rukama, kralježnici, osobito ako želite sjesti. Prisilni položaj - simptom stativa (ruke iza leđa kad sjedite). (+) s. Brudzinsky, Lassega; smanjenje refleksa, grčevi mišića, tonički ili klonički grčevi, poremećaji kretanja. - smanjenje T, pojava paralize (dolazi do paralitičkog razdoblja) - zahvaćeni su donji udovi (80%), rjeđe gornji, mišići tijela, trbuh, vrat; u budućnosti - trofeji mišića, opuštanje zglobova, osteoporoza - razdoblje oporavka (2 tjedna)
Pontinna forma - poraz trigeminalnih, lica i abducentnih živaca; bulbar - oštećenje trupa i jezgre kranijalnih živaca; inaparantnaya (bez klinastih manifestacija, titar antitijela); neuspješan - bez paralize; klinika meningeala - serozni meningitis.
Dijagnoza - prisutnost flacidne paralize nakon vrućice, virološki pregled (ispiranje iz nosnog ždrijela, krv, feces, cerebrospinalna tekućina), serologija - metoda uparenih seruma (4-struko povećanje titra). Lumbalna punkcija: disocijacija stanica-proteina u prvih 5 dana i izražena proteinska stanica za 10-14 dana.
Različita dijagnostika - polradikuloneuritis, mijelitis, kongenitalna miotonija, neuritis facijalnog živca različite etiologije, serozni meningitis kod Coxsackie i ECNO.
Liječenje: posteljica, -Globulin (0,5 ml / kg 2-3 dana), diuretici, lumbalna punkcija, analgetici, bromidi; od 3-4 tjedna - prozerin 0.0005-0.001 2 puta dnevno, Dibazol 0.001-0.005 dnevno; galantamin do 20-30 dana + fizioterapija, masaža, gimnastika, ortopedsko liječenje.
Prevencija - izolacija do 21 dan od početka bolesti, kontakt - karantena za 20 dana; Cijepljenje - Poliomijelitis živog atenuiranog cjepiva Sebina s 3 mjeseca 3 puta s intervalom od mjesec dana mjesečno u isto vrijeme kao i cijepljenje AKDP-om. Ponovna vakcinacija - jednom u 2, 3, 6 i 14 godina života.
gripa
Akutna inf Zb-e s lezijama sluznice gornjih dišnih putova, trovanjem i vrućicom.
Etiologija - sojevi ortomiksovirusa A, B, C. Antigeni: hemaglutini, neuroaminidaza.
Epid - sklonost epidemijama i pandemijama, tipski specifični imunitet na cirkulirajuće sojeve virusa. Tijekom epidemije - varijabilnost virusa, nova verzija - povećana osjetljivost stanovništva; izvor zaraze je bolestan, zarazan od prvih sati bolesti, max - 2-3 dana; Prijenosnik je u zraku. Kod djece do 6 mjeseci imunitet od majke.
Patogeneza - epiteliotropna - reprodukcija u epitelu gornjih dišnih putova, stvaranje autoantigena - autoimune citotoksične reakcije. Od mjesta primarne lokalizacije - protok krvi, viremija, opći citotoksični učinak, uglavnom usmjeren na središnji živčani sustav, oštećenje predkapilara i kapilara; razvoj hemodinamskih poremećaja. U CNS - encefalopatija, u plućima - hemoragijski edem. Opći toksični učinak - inhibicija staničnog i humoralnog imuniteta, aktivacija infekcije. Moguće su alergije i automobili. alergijske reakcije.
Klinika: inkubus - sati, 1-2 dana; zimice, povećao T do 38-40, bol u mišićima. Tipični oblici su kataralna, subtoksična, toksična, toksično-kataralna; atipično - izbrisano, hipertoksično, fulminantno; mogućnosti - sindrom sapi, sindrom astme, primarna bolest pluća, segmentna plućna bolest, cerebralni sindrom, abdominalni, hemoragijski sindrom. Ozbiljnost - lagana, umjerena, teška. Tipična klinika je opća intoksikacija + kataralni fenomeni gornjih dišnih putova; groznica, slabost, glavobolja, bolovi u očima, mišići, fotofobija, znojenje, poremećaj spavanja. Do 38? - svjetlosna struja, 39 i više - teška. Rinitis, laringitis, traheitis. Nakon 2-3 dana - smanjenje T, poboljšanje općeg stanja.
Komplikacije - gnojni laringotraheobronhitis, žarišna ili segmentna upala pluća, meningitis, meningoencefalitis, encefalitis, neuralgija, neuritis, polradikuloneuritis, poremećena aktivnost srca (miokarditis).
Osobitosti tečaja u djece različite dobi - u novo ranjenim - postupno, brisanje klinike, bljedilo, odbijanje dojki, gubitak težine, povraćanje, često - spremnik komplikacija; 1-3 godine - osobito jaka ablacija, intoksikacija, oštećenje središnjeg živčanog sustava, meningoencefalitički sindrom, kataralni fenomeni - slabe, često plućne lezije, sindrom sapi, astmatični sindrom.
Dijagnoza - klinika, epidamne; izolacija virusa - ispiranje iz nazofarinksa; serološki (rtga - u dinamici povećanja titra 4 puta).
Diferencijalna dijagnoza - tifus, tifus, ornitoza, ospice, infekcije enterovirusa, crijevne infekcije, infiltrativni oblik tuberkuloze.
Liječenje - post, etiotropno: rimantadin (gripa A) - 50 mg 3 p / dan; protigripotični imunoglobulin - do 2 godine - 1 ml, 3-6 godina - 2 ml, nakon 6 - 3 ml; leukocitni interferon - intranazalno 5 kapi u 2-3 sata 5 dana. Topli napitak, Vit, Askorutin. Kada pričvrstite spremnik infekcije - antibiotici.
Neposredna pomoć kod hipertermije i sindroma konvulzija - paracetamol 0,01 / kg, tjelesno hlađenje; u odsustvu efekta - litičke smjese.
Paragipp
Akutno u respiratornom traktu, harmonija je umjereno otrovna, sa simptomima oštećenja sluznice VDP-a.
Etiol - paramiksavirus. Antigeni - hemaglutinin, neuraminidaza. Stabilnost antigenske strukture.
Epid - prije svega u djece do 2 godine, ovisno o dobu godine, razini pretilosti na gripi i drugim ORVI. Izvor informacija - pacijent. Izolacija virusa - tijekom akutnog razdoblja bolesti (7-10 dana). Put prijenosa je u zraku.
Patogeneza - kontakt sa sluznicom VDP-a, prodiranje u epitel - razaranje epitela, nakupljanje mukoznog eksudata, edem; viremija, opći toksični učinak. Senzibilizacija virusnim antigenima, pridržavanje bakterijske infekcije. U CNS - encefalopatija, u plućima - hemoragijski edem. Opći toksični učinak - inhibicija staničnog i humoralnog imuniteta, aktivacija infekcije. Moguće su alergijske i autoalergijske reakcije. Vaskularni i mikrocirkulatorni poremećaji su manji, grkljani trpe više.
Klinika - inkubirani period - 2-7 dana - povećana T, blaga intoksikacija i kataralni fenomeni; slabost, poremećaji apetita, san, glavobolja; rast kataralnih fenomena - uporan glasan suhi kašalj, bol u grlu, curenje iz nosa, skupina jabukovače. Težina je lagana, umjerena, teška. T - max do 3 dana, kašalj, curenje iz nosa - do 7-10 dana.
Klinika stenosing laryngotracheitis - među punom zdravlju, često noću dijete budi s glasnim kašalj + promuklost, bučno disanje.
Dijagnostika - klinika epid + + serologija - RSK, RPGA, PH (4 puta povećanje titra)
Liječenje: simptomatsko kod kuće, hospitalizacija zbog sindroma sapi i teška komplikacija spremnika.
Infekcija adenovirusom
Akutni rep-e, uzrokovan adenovirusima, Har-Xia umro ux, oštećenje sluznice VDP-a, konjunktive, bjeloočnice i limfoidnog tkiva
Etiol - virusi koji sadrže DNA, antigeni: A - skupina specifična, B - nositelj toksičnih koronarnih, C - tip - specifičan.
Epid - Izvor bolesti - bolesni + nosači, izolacija virusa - u prva 2 tjedna bolesti; Prijenosni mehanizam je u zraku, prehrambena hrana je moguća. Djeca prvih članova života imaju pasivnu transplacentalnu imunitet. Nakon patnje zab-i - aktivni imunitet.
Patogeneza - ulazna vrata - VDP, veznica, crijevo. Razmnožavanje u epitelu - viremija - oštećenje sluznice nosa, stražnje grlo, krajnici, regionalni limfni čvorovi. Upala je popraćena izraženom eksudativnom komponentom, moguće prodiranjem u pluća, razvojem upale pluća i bronhitisa.
Klinika - period inkubusa - 2-12 dana, akutni su, simptomi se javljaju dosljedno: prvo - povećanje T, kataralni simptomi, letargija, anoreksija, glavobolja? značajan serozni iscjedak iz nosa? muko-gnojni. Nosna sluznica je hipermetrirana, otežano je disanje u nosu. Poražavanje sluznice stražnjeg grla (granularni faringitis). Često prati mokar kašalj; Harmonično oštećenje sluznice oka - konjunktivitis može biti kataralno, folikularno, membransko. Mogući crijevni poremećaji kod male djece.
Oblici klinova: prema glavnom sindromu: katar VDP, vrućica s konjunktivom, konjunktivitis i keratokonjunktivitis, membranski konjunktivitis, upala pluća; dodatni sindrom: sindrom sapi, astmatični sindrom, sindrom proljeva, limfadenopatija, sindrom eksantema; uzorak protoka: lagan, umjeren, težak.
Dijagnoza: klin + epid, serologija: RSK, RPGA (povećanje titra 4 puta u parovima seruma). Ekspresna dijagnoza - metoda fluorescentnih antitijela.
Liječenje - uvjeti kod kuće, hospitalizacija - mala djeca s teškim oblicima i komplikacijama. Simptomatsko liječenje - desenzibiliziranje, multivitamini, 0,05% otopina deoksiribonukleaze, 3-4 kapi svaka 3 sata tijekom 2-3 dana.
Respiratorni sincicijski + rinovirus
PC-inf - akutni vir zab-e, praćen umjerenim simptomima intoksikacije, prevladavanje oštećenja VDP-a, čest razvoj bronhiolitisa.
Paramiksovirus koji sadrži Etiol-RNA. 2 serovara koji imaju zajednički antigen za vezanje komplimenta.
Epid - izvor inf - bolesnika, rijetko - nosači virusa. Izolacija virusa unutar 10-14 dana pomoću kapljica u zraku. Najosjetljiviji u djece od 4-5 mjeseci do 3 godine, imunitet je nestabilan, specifičan.
Patogeneza - poraz epitela VDP-a (kod male djece i NDP-a - proces koji se brzo širi na male bronhe i bronhiole) - epitelna hiperplazija, hipersekrecija, bronhijalna opstrukcija s gustom, viskoznom sluzom? kršenje drenažne funkcije bronhija, razvoj mikroatelektaze, poremećeni metabolizam kisika, uskraćivanje kisika, kratkoća daha, tahikardija, vezivanje spremnika inf.
Klinika - inkubirani period od 4 dana. Simptomi oštećenja VDP-a i NDP-a. Ozbiljnost ovisi o starosti pacijenta, stanju reaktivnosti organizma u trenutku lezije i primarnom ili sekundarnom susretu s virusom.
Klinasti oblici različitih dobnih skupina: starije dobi - tijek je lagan, prema vrsti akutnog katarina VDP-a, često bez povećanja T ili subfebrila, glavni simptom je suhi trajni kašalj; Trajanje protoka –2-3 tjedna; Djeca prve godine - akutni početak, povišeni T, suhi kašalj, nazalna kongestija, bljedilo, hiperemija sluzavih prednjih lukova, stražnji zid grla? pristupanje bronhiolitisa: paroksizmalni dugotrajni kašalj, na kraju napada - gusti, viskozni sputum. U teškim slučajevima - fenomen respiratornog zatajenja.
Dijagnoza - klinika + epidemiologija
Liječenje - kućni uvjeti, simptomatski, s opstruktivnim sindromom - aminofilin s dimedrolom, drugim antihistaminicima, iskašljavanje.
Rhinovirus - akutni vir-respiratorni trakt s dominantnom lezijom sluznice nosa i nazofarinksa.
Pikornavirus koji sadrži Etiol - RNA
Epid - izvor informacija - bolesni, nosioci virusa. Izolacija virusa tijekom 5 dana pomoću kapljica u zraku. Najmanja osjetljivost kod djece do 6 mjeseci zbog pasivne transplacentalne imunosti, imunitet je nestabilan, specifičan.
Patogeneza - ulazna vrata - nosna sluznica? reprodukcija - edem sluznice + hipersekrecija, prianjanje infekcije u spremnik
Klinika - inkubatorska traka - 1-5 dana, akutni početak: slabost, niska temperatura, kongestija nosa, kašljanje, bolovi u tijelu? obilan vodenast mukozni iscjedak iz nosa? 2-3 dana - mukopurulentno pražnjenje (priključak spremnika inf). Trajanje bolesti 5-7 dana.
Klini oblici različitih dobnih skupina: u novorođenčadi - prema vrsti katar VDP-a, u djece mlađe od dobi - češće od fenomena traheobronitisa, u starijim - lakše od vrste katar nazofarinksa.
Dijagnostika - klinika + epid, laboratorijska - izolacija virusa na kulturi tkiva; ekspresna dijagnostika - metoda imunofluorescencije.
Liječenje - simptomatsko, vazokonstriktor u nosu, toplo bogato piće, vruća kupka za stopala. Prvog dana, leukocitni interferon je intranazalni.
Virusni hepatitis
Virusni hepatitis je skupina antroponotskih virusnih bolesti s različitim mehanizmima prijenosa i specifičnosti patogeneze koje ujedinjuje hepatotropna priroda patogena i rezultirajuća sličnost. kliničke manifestacije (žutica, intoksikacija, hepatosplenomegalija).
Etiologija: Trenutno je dokazano postojanje sedam virusa koji pripadaju različitim skupinama koje su uzročnici istoimenog virusnog hepatitisa (VG): virus hepatitisa A (HAV), uzročnik virusnog hepatitisa A (HAV), virus hepatitisa B, virus hepatitisa. C (HCV) uzročnik HCV, virus hepatitisa D (delta virus HDV) uzročnik VGD, patogen virusa hepatitisa E (HEV) VGE, patogen virusa hepatitisa F (HFV) VGF, uzročnik virusa hepatitisa G (HGV) VGG.
Značajke
Hepatitis A
Hepatitis B
Hepatitis C
Hepatitis D
Hepatitis E
Preferencijalni prijenosni mehanizam
fekalno oralnim
parenteralno, seksualno, okomito
parenteralno
parenteralno
fekalno oralnim
Faktor prijenosa
vode, hrane
sve ljudske biološke tekućine
uglavnom krv
uglavnom krv
Značajke u različitim dobnim skupinama
Većinom su bolesna djeca i mladi, djeca od 1 godine ne bolestaju zbog placentnog imuniteta
Djeca od 1 godine češće obolijevaju, nakon 3 godine, zaboravljivost je značajno smanjena (smanjenje parenteralnih manipulacija)
Djeca od 1 godine češće obolijevaju, nakon 3 godine, zaboravljivost je značajno smanjena (smanjenje parenteralnih manipulacija)
Većina - kod djece rane dobi i pacijenata na hronu. Hep B
Djeca nisu dominantna dobna skupina.
širenje
rasprostranjen
rasprostranjen
rasprostranjen
svugdje, ali uglavnom u Aziji
Nekada - Azija, Afrika; Sada - u Europi, ne samo u slučajevima u zraku
Maksimalna zarazna
sve dok postoji virusna RNA
cijelo vrijeme postoji HBsAg i, osobito, HBeAg
posljednjih dana inkubacije i prvih dana perioda određivanja
sezonalnost
ljeto-Jesen
tijekom cijele godine
tijekom cijele godine
tijekom cijele godine
ljeto-Jesen
kliconoštvo
kronični
Patogeneza: Glavne patogenetske značajke VG uzrokovane su disfunkcijom hepatocita glavnog meta virusa. Mehanizam oštećenja hepatocita različit je u VG različitih etiologija. Kada je HAV izravni učinak virusa koji je prodro u stanicu, reprodukcija virusa dovodi do njezine smrti. U slučajevima HBV-a glavna uloga pripada imunološkim reakcijama, imunološkoj citolizi uz sudjelovanje T-limfocita ubojica, daljnjoj antitijelo-ovisnoj imunološkoj citolizi, autoimunim reakcijama. Kod HCV-a, mnogi mehanizmi su slični onima s HBV-om, ali HCV može, za razliku od HBV-a, također uzrokovati citopatogeni učinak, kao što je HAV. Osim toga, uloga autoimunih reakcija je velika, ali imunološka citoliza ovisna o antitijelima je manje izražena. Virus hepatitisa D ima izravan citopatogeni učinak, imunološka upala je slabo izražena, što objašnjava nedostatak učinka primjene imunosupresivnih lijekova.U HEV-u, kao i kod HAV-a, prevladava izravni citopatogeni učinak virusa na stanicu, ali su češća transformacija kolestaze i žljezdane stanice.
HAV - akutni inf-th, har-xia neznatne manifestacije inksa, abnormalna funkcija jetre i benigna prognoza.
Klassifni klinasti oblici: tipični (blagi, umjereni i teški oblici), atipični (anikterični, izbrisani, subklinički).
Klinika: pero inkubus - 10-45 dana - nema klina; prodromalni (preicteric period - 3-5 dana) - akutni početak, T - 38-39, slabost, glavobolja, mučnina, povraćanje, nelagoda, beznačajni kataralni fenomeni, mogući dispeptički poremećaji? nestanak simptoma inksa nakon 1-2 dana, su anoreksija, mučnina, povećana jetra, njezina osjetljivost, bol? pojavu žutosti kože, bjeloočnice, sluznice, akolija fekalija, zamračenje urina. Žučni period - pojava žutice - poboljšanje općeg zdravstvenog stanja, nestanak opijenosti; trajanje od 10-12 dana, povećanje jetre, slezena, oslabljena funkcija CVS-a (bradikardija, smanjenje krvnog tlaka, slabljenje tonova srca, značajno oštećenje BH.? smanjenje kliničkih manifestacija - poboljšan apetit, povećana diureza, oslabljena koža, smanjena jetra (do 40 dana ili više Razdoblje oporavka - nema pritužbi, dobro je dobro, uspostavlja se funkcionalno stanje jetre, moguća su astheno-vegetativna oboljenja (2-3 mjeseca).
Dijagnoza: epidamoza + klinika, laboratorij: povećanje ALT, AST, rast bilirubina uz prevlast izravnog, povećanja timolovog testa. Specifične metode: određivanje HAV u fecesu, prisutnost rasta antivirusnih antitijela i antitijela protiv antigena klase IgM.
Liječenje: dijeta broj 5, vitamini, choleretic lijekovi na kraju Acholia, s teškim - detoksikacijska terapija, Essentiale.
Prevencija: iscjedak 21. dana od pojave žutice u nedostatku simptoma opijenosti, smanjenje jetre, normalna razina bilirubina, enzimi. Promatranje disanja - 6 mjeseci. Kontakt - promatranje 35 dana, u ustanovama vrtića - karantena 35 dana.
Virusni hepatitis kod djece prve godine.
Etiologija: Najčešće uzrokovana HBV (HCV, HBD), koja se prenosi parenteralnim putem tijekom različitih manipulacija. Ponekad je moguća vertikalna transmisija (infekcija fetusa ili novorođenčeta majke, pacijenta ili nosioca).
Patogeneza: U slučajevima HBV, imunološka citoliza koja uključuje T-limfocite ubojice, imunološki citolizu ovisnu o antitijelima i autoimune reakcije igraju glavnu ulogu u imunološkom odgovoru. Kod HCV-a, mnogi mehanizmi su slični onima s HBV-om, ali HCV može, za razliku od HBV-a, također uzrokovati citopatogeni učinak, kao što je HAV. Osim toga, uloga autoimunih reakcija je velika, ali imunološka citoliza ovisna o antitijelima je manje izražena. Virus hepatitisa D ima izravan citopatogeni učinak, imunska upala je blaga, što objašnjava nedostatak učinka primjene imunosupresivnih lijekova.
Klinika: Incubus. razdoblje je 60-180 dana (obično 70-90 dana). Početno razdoblje 5-7 dana. Pojave opće intoksikacije, gubitak apetita, vrućica, gubitak težine, letargija.
S početkom žutice, simptomi intoksikacije se pojačavaju, žutica postupno raste tijekom 5-7 dana. U isto vrijeme, jetra je povećana i zadebljana, želudac je umjereno natečen, izmet je akoličan, mokra je mokra, splenomegalija je moguća. Intenzitet žutice ne mora odgovarati ozbiljnosti bolesti. Trajanje ikteričnog perioda je 7-10 - 30-45 dana. U razdoblju nakon žućenja, u pravilu, hepatosplenomegalija ostaje, skleralna ikterus, subikteričnost kože, aktivnost ALT, AST se smanjuje, disproteinemija ostaje. U razdoblju rekonvalencije, funkcionalno stanje i morf se obnavljaju. struktura jetre.
Karakteristično obilježje HBV-a u djece prve godine je visoka učestalost teških i malignih (fulminantnih) oblika, visoka smrtnost.
Dijagnoza: klin + epid. Lab: povećanje ALT, AST, bilirubina (zbog izravne frakcije). U urinu se povećava. urobilin, žučni enzimi. Specifičnosti: RPG, RPGA, ELISA, RIM - otkrivanje HBV antigena (HBsAg, HBeAg), antitijela na njih (anti-HBs, anti-HBe, anti-HBs).
Pokazatelji malignog oblika: neuropsihijatrijski poremećaji - hepatična encefalopatija (nagla agitacija s motoričkim nemirom, tremor u ruci, kloničko-tonički grčevi. Unutar 1-3 dana razvija se jetrena koma, značajno se povećava žutica. Karakteristično: disocijacija bilirubin-enzima (rast bilirubina) s smanjenjem aktivnosti enzima), to znači da se protrombin smanjuje u krvnom serumu, pojavljuju se hemoragijske manifestacije, veličina jetre se smanjuje, postaje mek, često - uopće ne opipljiv; Postoji "miris jetre".
Ishodi: HBV kod djece češće završava oporavkom uz potpunu obnovu funkcionalnog stanja i strukture jetre, oporavak s anatomskim defektom (fibroza jetre) ili razvoj komplikacija s žučnim kanalom i gastroduodenalnim područjem. HBV se može dovršiti stvaranjem CPG ili CAG. Uz fulminantnu formu, prognoza je ozbiljna. Oporavak se obično uočava u uvjetima korištenja složenog intenzivnog liječenja u stadiju prekursora jetrene kome.
Delta infekcija
IOP - akutno ili hronsko oštećenje jetre povezano s defektnim virusom bez premaza, mačka sadrži RNA i treba joj HBV
Značajke etiola i epidera: izvor inf - HBV pacijenata i nositelji HBsAg, inficirani s IOP - om. Prijenos kroz krv i lijekove, transplacentni prijenos. Najosjetljivija su djeca rane dobi i bolesnici s hroničnim hepatitisom B.
Klinika: izolirani mješoviti oblik (akutni HBV + IOP) - koinfekcija i hron HBV i IOP-superinfekcije.
Koinfekcija: razdoblje inkubacije je 8-10 tjedana, HBV klinika je ozbiljno razvijena s razvojem hepatodistrofije, dugotrajnog oblika s egzacerbacijama i valovitim produljenjem.
Superinfekcija: inkubiranje 3-4 tjedna? pogoršanje općeg stanja, povećanje jetre, pojava ili pojačanje žutice, povišene razine bilirubina, enzima. Tijek bolesti je težak, često se formira hronski hepatitis, ciroza.
Dijagnoza: početak egzacerbacije u bolesnika na HBV Hron, HBsAg, delta virus i delta antigen cirkulirajuće stanice u jetrenom tkivu, detekcija anti-HBc specifičnih antitijela na delta virus.
Liječenje: Hospitalizacija, terapija interferonom - Interferon, glukokortikosteroidni lijekovi u dojenčadi u prvoj godini života u fulminantnim oblicima i prekomi, koma + detoksikacijska terapija, inhibitori proteolize (trasilol, gordox, contrycal), kokarboksilaza, ATP, vit C, wicasol u slučaju hemografa. s DIC-om, soda s acidozom, ispiranjem želuca, visokim sifonskim klistirama; zamjenska transfuzija, hemosorpcija, plazmafereza, hemodijaliza, hiperbarična oksigenacija, simptomatsko liječenje.
Prevencija: Obvezni probir donora za HBsAg; zabrana transfuzije krvi i uporaba krvnih proizvoda koji nisu označeni za HBsAg; prijelaz na uporabu alata za jednokratnu upotrebu.
Specifična primjena specifičnog imunoglobulina s visokim titrom anti-HBs antitijela za djecu, mačka je rođena od majki s HBV.
Svrha i zadaća imunoprofilakse. Uloga i zadaće liječnika
Cilj je smanjiti morbiditet i smrtnost zbog infl. Bolesti (poliomijelitis, difterija, tetanus, ospice, epidalni parotitis, rubeola, tubus, hripavac, itd.) Koje se mogu spriječiti imunizacijom.
Zadaci: maksimalna pokrivenost dječje populacije profilaktičkim cijepljenjem kako bi se povećala imunost na inf-bolesti putem aktivne imunizacije.
Liječnik klinike obavlja:
1. sustavno promatranje osoba s poviješću komplikacija, preporuke za njihovo cijepljenje
2. Sudjeluje u radu komisije za cijepljenje poliklinike, koja bi trebala uključivati voditelja poliklinike i imunologa, alergologa i neuropatologa.
3. provođenje prvog brifinga o problemu imunizacije svih zdravstvenih djelatnika, koji su zaslužni za rad u poliklinici, dječjim školama i školama na području na kojem djeluje ambulanta
4. organizacija i provedba planiranog osposobljavanja za usavršavanje medicinskih radnika u poliklinici o pitanjima stručnjaka s naknadnim prihvaćanjem kredita
5. medicinsku pomoć za izradu mjesečnih planova za imunoprofilaksu na mjestima, dječjim ustanovama, školama
6. kontrola rada medicinskih sestara-cjepiva u klinici
7. Kako bi se pratilo cijepljenje djece, povremeno posjećivati školu za djecu i školu prema rasporedu koji je odobrio glavni liječnik.
8. kontrola formiranja dosjea o cijepljenju
9. kontrola cjelovitosti i kvalitete cijepljenja za osobe u riziku
10. Provesti mjesečnu i godišnju analizu provedbe plana cijepljenja za svaku infekciju.
11. Sudjelovanje u proučavanju uzroka i analizi svih slučajeva komplikacija nakon cijepljenja
12. izraditi plan cijepljenja za godinu na klinici
13. priprema izvješća o profilaktičkim cijepljenju za kvartal, semestar i godinu (F # 5)
14. Kontrola upotrebe i skladištenja pripravaka cjepiva-seruma
15. provođenje sanacijskih radova među stanovništvom
Raspored cijepljenja:
1. Protiv tuberkuloze: Vacc - 3-5 dana života; Revak: 1. - 7 godina, 2. - 14 godina (za djecu s (-) Mantoux)
2. Protiv poliomijelitisa: Wac - 3 mjeseca tri puta s intervalom od 1 mjeseca; Revak - 18 mjeseci, 3 godine, 6 godina i 14 godina
3. Protiv kašlja, difterije, tetanusa: Vac - 3 mjeseca tri puta s intervalom od 1 mjeseca; Revak - 18 mjeseci
4. Protiv difterije, tetanusa: Revak - 6, 11, 14, 17 godina
5. Protiv ospica: Wac: 12 mjeseci, revac - 6 godina
6. Protiv zaušnjaka: Vac 12 mjeseci
7. Protiv rubeole: Wac 12 mjeseci, revac - 15-16 godina (dev)
8. Protiv hepatitisa B: Vac: 1, 2, 7 mjeseci.
Događaji za maksimalni doseg:
Jaka suradnja između pedijatrijskih i epidemioloških službi;
Pun san santera radi u obitelji
Značajke lijekova za cijepljenje (protiv difterije, tetanusa, hripavca, dječje paralize, ospica, infekcije zaušnjaka). Uobičajeni tijek postvakcinacijskog razdoblja moguća je patološka reakcija nakon cijepljenja, njihova prevencija i liječenje.
Veliki kašalj, difterija, tetanus: koristite sljedeće lijekove:
1. Adsorbirano cjepivo Koklyushevo-difterija-tetanus (DTP) - predstavlja homogenu suspenziju I-faze Kokushevian mikroba, ubijenih natrijevom thimetskom kiselinom, pročišćenim i koncentriranim toksoidima difterije i tetanusa, adsorbiranih na gel aluminijevog hidroksida. U 1 ml cjepiva - 20 milijardi koklyushev mikrobnih tijela, 30 fluktuirajućih jedinica difterije i 10 jedinica vezanja tetanusnog toksoida.
2. Adsorbirani difterija-tetanusni toksoid (ADS) je mješavina pročišćenih i koncentriranih toksoida difterije i tetanusa adsorbiranih na gelu aluminijevog hidroksida. Pripravak sadrži 1 ml 60 fluktuirajućih jedinica difterije i 20 jedinica vezanja tetanusnog toksoida.
3. Adsorbirani difterno-tetanusni toksoid sa smanjenim sadržajem antigena (ADS-M) je smjesa pročišćenih i koncentriranih toksoida difterije i tetanusa adsorbiranih na gelu aluminijevog hidroksida. Pripravak sadrži 1 ml 10 fluktuirajućih jedinica difterije i 10 jedinica vezanja toksoida tetanusa.
4. Adsorirani toksoid difterije s smanjenim sadržajem antigena (AD-M) - pročišćeni, koncentrirani toksoid difterije adsorbiran na gelu aluminijevog hidroksida. Pripravak sadrži 1 ml 20 fluktuirajućih jedinica toksoida difterije.
5. AP-toksoid - pročišćeni, koncentrirani toksoid tetanusa adsorbiran na gelu aluminijevog hidroksida. Lijek sadrži 1 ml 20 jedinica vezivnog toksoida.
Pripravci su jednoliko mutna, bjelkasta tekućina, koja se nakon taloženja dijeli na bistru tekućinu i labav sediment, koji se potpuno potrese kad se mućka.
Cijepljenje - 3 mjeseca. DTP cjepivo. Tečaj cijepljenja - 3 intramuskularne injekcije od 0,5 ml u razmaku od 30 dana. RÉWAKA. - u 18 mjeseci Sa 6 godina revac. - ADP-toksoid, u dobi od 11, 14 i 18 godina - ključ. ADP-M-toksoid. Interval između vakcine. i 1. revac. - Ne< 12 мес. и не > 2 godine.
Reakcije na uvođenje: lokalno (hiperemija kože, oticanje mekih tkiva ili mala infiltracija na mjestu ubrizgavanja), općenito (povećanje tjelesne mase bez pogoršanja općeg stanja).
komplikacije:
1. Alergijski: angioedem, urtikarija tipa osipa, pogoršanje alergijske bolesti; rijetko reakcije tipa anafilaktičkog šoka.
2. Sažmi.
3. Encefalopatija: oslabljena funkcija mozga, intracerebralni pritisak, oslabljena svijest, grčevi, patološki refleksi, pareza udova, encefalitis.
4. Preostalo stanje: pojava napadaja na t?<39?C, если они отсутствовали в анамнезе и проявились в течении года после вакцинации. Острый нефрит, миокардит, серозный менингит (очень редко).
5. Iznenadna smrt.
6. Pogoršanje (ili prve manifestacije) kroničnih bolesti i oživljavanje latentne infekcije (izazivačka uloga cijepljenja).
Poliomijelitis: koristi se cjepivo koje je trovalentni pripravak atenuiranih sojeva virusa poliomijelitisa tipa Sebin I, II, III, dobivenih na primarnoj kulturi bubrega afričkih zelenih majmuna; namijenjeni za oralnu uporabu.
Cjepivo je bistra, crvenkasto-narančasta tekućina, bez sedimenta i nečistoća, dostupna je u bočicama od 2 ml (10 doza) i 5 ml (25 ili 50 doza). Omjer tipova virusa u cijepljenoj dozi iznosi 71,4% (I), 7,2% (II), 21,4% (III).
Cijepljenje počinje 3 mjeseca, provodi se tri puta s intervalom od 1 mjeseca (ne više od 6 mjeseci). Ponovno cijepljenje - 18 mjeseci, 3, 6 i 14 godina. Između cijepljenja i revakcinacije - ne< 6 мес.
Cijepljenje se provodi u jednom danu s cijepljenjem s DTP-cjepivom (DTP ili DTP-M-toksoid).
P-tion do uvođenja N praktički je odsutan. Kod male djece može doći do povećanja stolice bez narušavanja općeg stanja.
Komplikacije: osip prema vrsti urtikarije, angioedemu, dječjem paralizu povezanom s cjepivom.
Ospice: Živo cjepivo protiv ospica soja L-16 koristi se za aktivnu imunizaciju protiv ospica. Cjepivo je dostupno u liofiliziranom stanju, ima žućkasto-ružičastu boju, prije uporabe razrijedi se s otapalom, koje je pričvršćeno. Svaka doza = 0,5 ml, injektirana s / c.
Cijepljenje nakon 12 mjeseci. i 6 godina. Istovremeno, interval između uvođenja cjepiva protiv ospica i cijepljenja protiv poliomijelitisa, hripavca, difterije i tetanusa nije< 2 мес.
U uvodu: U N (-). Neka djeca imaju temperaturne četvrti, slabu hiperemiju orofarinksa, rinitis, slab kašalj, konjunktivitis, ospice poput ospica.
komplikacije:
1. Alergijski: polimorfni osip, angioedem, artralgija; sustavni tip anafilaktičkog šoka.
2. Encefalopatija: povreda moždanih funkcija, intracerebralni pritisak, oslabljena svijest, napadaji, encefalitis.
3. Toksični poremećaji: t?\u003e 38,6 ° C, manifestacije trovanja, kataralni simptomi, osip, akutni miokarditis.
Parotitis: Vakcina za živu parotitnu kulturu, dobivena kultiviranjem atenuiranog virusa parotitisa soja L-3. Dostupan je u obliku liofiliziranog preparata žuto-ružičaste ili ružičaste boje. Uveden je sc u dozi od 0,5 ml. Rutinska imunizacija u dobi od 12 mjeseci.
P-dio na uvodu: u N (-). Imaju li neka djeca? kataralne manifestacije nazofarinksa. U rijetkim slučajevima - blagi porast u parotidnih žlijezda slinovnica u nedostatku kršenja općeg stanja, blagi ispiranje kože, slab edem.
komplikacije:
1. Alergijski: osip prema vrsti urtikarije, angioedem.
2. Encefalopatija: oslabljena svijest, konvulzije.
3. Toksični poremećaji: t?\u003e 38,6 ° C, povraćanje, bolovi u trbuhu, serozni meningitis na pozadini povišenog t.
Prevencija komplikacija nakon cijepljenja:
Strogo poštivanje pravila cijepljenja predviđenih postojećim nalozima i uputama;
Individualnost pristupa svima koji su cijepljeni (upoznavanje s poviješću, nasljednošću, dinamikom tjelesnog i mentalnog razvoja, prošlih bolesti, obilježja reakcija na prethodna cijepljenja, prisutnost senzibilizacije na određene antigene);
Ne imunizirati neposredno prije prijema djeteta u predškolsku ustanovu;
Promatranje djece u razdoblju nakon cijepljenja;
Zaštita djece u razdoblju nakon cijepljenja (do 1 mjeseca) od kontakta sa zaraženim osobama, hipotermije, pregrijavanja, teškog fizičkog i psihičkog stresa.
Liječenje komplikacija nakon cijepljenja: ovisno o manifestacijama.
Metode ispitivanja djece s tuberkulozom
Glavna uloga u ispitivanju djece je tuberkulinska dijagnoza.
Tuberkulinska dijagnostika je biološki test, mačka se temelji na svetim peračima tuberkulina da uzrokuje upalne reakcije odgođenog tipa u organizaciji senzibilizirane osobe, a mačka se očituje kvantitativno i kvalitativno. Tuberkulin je predložio Koch - to je bioaktivna tvar, mačka sadrži MBT antigene, čestice uništenog MBT, endo i egzogenog antigena, te otpadne tvari MBT-a. Epruveta za uzorak: Mantoux test (0,2 ml tuberkulina u prednju površinu podlaktice - 2 TO, provedeno radi proučavanja infekcije populacije i odabira populacije za cijepljenje; skretanje - statistički značajna promjena u uzorku, zabilježena ako: se prvi put pojavi hipergardni test, pozitivan test je položen u hyperergic, veličina papule povećana za 6 mm ili više, negativni uzorak je prenesen u pozitivan).
U prisutnosti zavoja, hiperergične reakcije - provodite rendgenski pregled organa prsne šupljine.
1. Laboratorij: bakterioskopija, flotacijskom metodom, luminescencijskom mikroskopijom, bakteriološki (nasađivanje na medij Levenshtein-Jensen, rast u 24-30 dana), biološki
2. Ostale opće kliničke metode
Organizacija i provođenje tuberkulinske dijagnoze
Djeca i adolescenti podvrgavaju se tuberkulinskoj dijagnozi Mantoux testom jednom godišnje. Tehnika: na prednjoj površini kože podlaktice: 0,2 ml tuberkulina - 2 TO;
Provedena je studija o infekciji populacije i odabiru kontingenta na cijepljenje; skretanje - statistički značajna promjena u uzorku, bilježi se ako se: prvi put pojavio hiperergični test, pozitivan test se promijenio u hyperergic, veličina papule povećana za 6 mm i više, negativni test se promijenio u pozitivan.
Evaluacija rezultata Mantoux testa
Negativno: ako nema reakcije, ubrizgavanje točaka;
Sumnjivi: hiperemija bilo koje veličine, infiltracija do 5 mm;
Pozitivna: papula veća od 5 mm (izražen imunitet);
Hyperergic: u adolescenata, više od 17 mm papule
Dijagnostika tuba imuniteta
Znakovi
Postvaktsinatsionny
infektivan
Vrijeme pojave max (+) uzorka nakon cijepljenja
1 godinu nakon Mantoux testa s 2 TO
Kasniji izrazi
Veličine infiltracije
12 ili više, hyperergic reakcija (17 ili više)
Rezultat prethodnih uzoraka Mantoux
isti ili s velikim promjerom
manji promjer
Vrijeme nestanka papule
1 mjesec s kasnijom pigmentacijom
Dinamika epruveta za uzorke
slabi na 4-5 godina, na 6-7 godina - negativan
papule se s vremenom povećavaju
Priroda infiltracije
nejasan
jasno, uporno
Simptomi opijenosti
Kontakt s bolesnikom s tuberkulozom
Opterećeno nasljedstvo
Ožiljak nakon cijepljenja
slabo definirana
Intoksikacija cijevi u djece i adolescenata
TI je jedini oblik dječje tuberkuloze s neidentificiranom lokalizacijom, karakteriziran prisutnošću kompleksa trovanja tijela bez identifikacije lokalnih oblika tuberkuloze u njemu tijekom razdoblja tuberkulinske osjetljivosti i često paraspecifičnih reakcija. Razlikujte rane (do 10 mjeseci) i kronične (nakon 10 mjeseci)
Klinika - promjene u ponašanju djeteta (gubitak živosti i pokretljivosti - postaje kapriciozna, razdražljiva, brzo umorna, gubi sposobnost koncentracije), povećava T na 37.1-37.5, slab apetit, mikro-poliadenopatija. Paraspecifične reakcije: opći (febrilno-septički sindrom) i lokalni (sindromi: serositoza, reumatoidni, neurološki, srčani, abdominalni). Postoji nodularni eritem, umjerena hiperemija sluznice grla i nosa, curenje iz nosa, kašljanje, artralgija, flaktenulni keratokonjunktivitis, blefaritis
Dijagnoza: infestacija crva, xp tonzilitis, xp otitis, reumatska bolest srca, xp upala bilijarnog trakta.
Liječenje: Blagi način rada. Zagalnoukriplyayuschie. Isoniazid 10-15 mg / kg adin jednom dnevno tijekom 3-4 mjeseca. do trajnog nestanka simptoma.
Enterobiasis. Enterobioza - kronična invazija, popraćena crijevnim poremećajima i perianalnim svrbežom. Etiologija: pinworm (Enterobius vermicularis). Načini infekcije: od osobe (prljave ruke, posteljina i druge stvari kontaminirane s jajima) Klinika: svrbež anusa za 1-2 dana, zatim nestaje i pojavljuje se 2-3 tjedna, može biti trajno. + moguća dispepsija. Dijagnoza: struganje perianalnih nabora s naknadnom mikroskopijom, tri puta u razmaku od 3-5 dana. Tretman: San Gig događaj (pranje noću sapunom, ključanje rublja, čistoća ruku i noktiju). Pripravci - vermox 0,1 g 2p / dan. u roku od 3-4 dana uz obroke (djeca 2-10 godina na 0,05 g). Kontrolirati h / w 3-4 tjedna.
Ascariasis. Ascariasis je kronični helminthiasis, karakterizira prisutnost alergijskog sindroma u početnom stadiju bolesti i trbušne - u kasnim. Uzročnik je Ascaris Lumbricoides. Način uzgoja jaja iz tla - kontaminirano povrće, ruke, voda itd., Sezonski od travnja do listopada. Faze patogeneze ascariasis: rane migracije i kasne intestinalne. Klinika: rana faza ima izbrisani tečaj, 2-3 dana. nakon infekcije - slabost, groznica niskog stupnja, zatim - plućni sindrom (kašalj s ispljuvkom, preko pluća - skraćivanje udarnog tona, suhi i vlažni hljebovi, migracijski rendgenski infiltrati). Kronična crijevna faza - gastrointestinalni i neurološki (glavobolja, nemirni san, gubitak pamćenja). Cijeli ciklus zrenja okruglog crva - 75-90 dana., Živi u crijevima za oko godinu dana, a zatim se samostalno uklanja. Liječenje: stadij crijeva - decaris (50 mg za djecu od 10 do 20 kg, 75 mg - od 20 do 30, 1,5 sati nakon lagane večere), ili jednokratni pyrantel 10 mg / kg, vermox (2,5-5 mg) / kg 3 dana h / h sat nakon obroka). Djelotvornost liječenja je 2-3 tjedna. Trodnevni pregled fecesa.
Trichocephalosis u djece. Kronični helmintijaza, sa značajnim oštećenjem funkcije probavnog trakta. Patogen - bičevac (Trichocephalus trichiuris) - geohelminth. Izvor invazije je osoba koja oslobađa jaja s izmetom. Infekcija c / o usta prilikom konzumiranja kontaminiranog povrća, voća, vode. Patogeneza: u crijevima jajnih stanica formiraju se larve, koje su fiksirane na crijevnu sluznicu, osobito u ileocekalnom kutu. Tumorske formacije se formiraju, erozije sluznice, viscero-visceralni refleksi iz sluznice ileocekalnog kuta pridonose narušavanju sekretorne i motoričke funkcije gastrointestinalnog trakta. Klinika: mučnina, gubitak apetita, slinjenje, povremeni bolovi u trbuhu. Moguća je upala ulijeva kolika ili hemokolitis s čestim krvavim izmetom, anemijom, eozinofilijom. Liječenje: vermox (2,5-5 mg / kg 3 dana h / h sat nakon obroka). Kontrola ovoskopije p / z 3-4 tjedna, tri puta.
Primarni kompleks tuberkuloze
PTCL je jedan od lokalnih oblika primarne tuberkuloze. Har-specifična upala u plućnom tkivu (pulmonalna komponenta - pneumonitis), regionalni limfni čvorovi (komponenta limfnog željeza - limfadenitis), krvne žile (limfocularna komponenta - limfangitis), obično tijekom tuberkulinskog uvrtanja i paraspecifičnih reakcija.
Klinika: lokalizacija plućne komponente - obično u 1, 2, 4, 5, a rijetko 6.7 segmentima pluća. X-ray (4 faze):
1. upala pluća - intenzivne lezije u plućima, koje se spajaju sa sjenom korijena. Potonji je proširen, u njemu - konture uvećanih limfnih čvorova. Maksimalni klin simptoma
2. resorpcija - smanjuje se veličina napadaja, pojavljuje se simptom bipolarnosti (plućni i žljezdani sastojci PTCL-a i linearna sjena limfangitisa su jasno definirani, mačka povezuje Redeker-ov simptom)
3. inleji, organiziranje i pečaćenje
4. petrifikacija - simptomi klinastog tuberkuloze su odsutni
Diferencijalna dijagnoza: pneumonija, eozinofilna infiltracija, primarni rak pluća
Liječenje: 3 ili više lijekova (izoniazid + rifampicin + streptomicin (etambutol) i / ili pirazinamid). Nakon nestanka znakova trovanja, streptomicin se poništava.
Tuberkuloza intratorakalnih limfnih čvorova.
TVHLU je jedan od najčešćih kliničkih oblika primarne tuberkuloze s lezijama intratorakalnih limfnih čvorova, mačka je lokalizirana u srirosteniji, korijenu pluća i parietalnoj.
Klinika (opcije):
1. inertseptno (asimptomatsko) - dijagnoza se utvrđuje nakon što se utvrdi red reakcije mrava i nakon rendgenskog pregleda.
2. u prisutnosti znakova intoksikacije i otkrivanja povećanih limfnih čvorova korijena pluća i / ili medijastinuma na rendgenskom (tomo) -gramu.
3. kada se kombinira trovanje i bronho-plućni sindrom, mačka pokazuje kašalj. Također je podijeljena u glavu ozbiljnosti upalnih i nekrotičnih promjena.
inflitrativni
tumor
Diferencijalna dijagnoza: sarkoidoza, limfna granulomatoza, centralni rak pluća, limfosarkom, limfocitna leukemija
Liječenje: 3 lijeka - za 3-6 mjeseci, zatim 2 lijeka za 12 mjeseci + nespecifična terapija. Kemoterapija je manje učinkovita kod tumorske varijante, liječenja hir
Milijuni tuberkuloze
MT je bilateralno simetrično ukupno oštećenje pluća i drugih organa malim žarištima uz naglo smanjenu otpornost tijela.
Klinike (sindromi)
1. Plućna diseminacija
2. Sindrom intoksikacije
3. Respiratorna insuficijencija
Glavni simptomi: trovanje, kratkoća daha, bronhopulmonalni, znakovi oštećenja drugih organa. Uslovno podijeljena protjecanjem klina: plućna, tifusna, meningealna, septička.
Diff. dijagnostika: bolest srca, karcinomatoza pluća, žarišna upala pluća, Goodpastureov sindrom, idiopatski fibrozni alveolitis, plućna lezija cistične fibroze, toksoplazmoza pluća.
Liječenje: 3 lijeka - za 3-6 mjeseci, zatim 2 lijeka za 12 mjeseci + nespecifična terapija.
Tuberkulozni meningitis
TM - oštećenje membrana moždanih cijevi. često s milijardom epruvete.
Klinički i morfološki:
Bazilarni difuzni meningitis
Cerebralni meningoencefalitis
Serozni meningitis
Klinika: jaka glavobolja, mučnina, povraćanje, hiperestezija, može biti crijevna pareza, zadržavanje mokraće ili nevoljno mokrenje. Svijest je postupno zamračila. Karakteristično je držanje tijela - koljena se vode u želudac, glava se baca natrag. (+) meningealni znakovi. Karakterizirana je promijenjenom vaskularnom reakcijom - privremenim pojavljivanjem velikih crvenih mrlja na licu i torzu (Trusso mrlje), crvenim upornim dermografizmom. Potvrda dijagnoze - lumbalna punkcija (povišeni tlak, u studiji - pleocitoza, povećana količina proteina na 1-2 g / l, disocijacija stanica-proteina, smanjena glukoza na 0,6-1,1 mmol / l, reducirani kloridi).
Diff. dijagnoza: s meningitisom različite etiologije.
Liječenje: izoniazid, rifampicin, etambutol, streptomicin. Ako je pacijent u nesvijesti ili se stanje pogoršava, onda + dnevno subarahnoidni 0,1 kalijev klorid streptomicin, s usporenim protokom - prednizon. Za smanjenje glavobolje - kloral hidrat u klistirama (0,5 do 20 ml vode) ili analgin 0,3.
Tuberkulozna upala pluća.
Poraz pleure, razvija se kao samo-oblik ili kao komplikacija ili kao manifestacija poliserozitisa i har-Xia klinaste slike zbog izlučivanja u prsnu šupljinu (ili njezine odsutnosti)
1. Fibrinozni: bol u c-stanici, suhi kašalj, ne-subfebrilno stanje, slaba slabost, buka pleuralnog trenja
2. Eksudativni - bol u stanicama cg, kratkoća daha, povećava se s nakupljanjem eksudata; fizički - prigušeni udarni zvuk preko donjih dijelova pluća, slabljenje disanja; linija Elissa - Damouza - Sokolova - gornja granica izljeva
Potvrda dijagnoze - otkrivanje MBT u sputumu ili pleuralnom eksudatu + histološki putem pleuralne biopsije.
Dijagnoza: pleuritis druge etiologije
Liječenje: 3 lijeka - za 3-6 mjeseci, zatim 2 lijeka za 12 mjeseci + nespecifična terapija., Prompt - pleuralna punkcija, ako je indicirana - pleurektomija, dekortikacija
Komplikacije tuberkuloze u djece kojima je potrebna hitna medicinska pomoć.
Hemoptiza i plućna krvarenja: nalaze se uglavnom u destruktivnim oblicima tbc, bronhiektazije, bazalne skleroze. Osobito često u bolesnika s cirozom pluća. Ustani zbog puknuća posude u stijenci šupljine (s kavernoznim tbc), crvenih krvnih zrnaca znojenog kroz zid krvnih žila, s oštećenjem granulacijskog tkiva. Glavni uzrok su patološke promjene u vaskularnom zidu ili njihovo pucanje.
Intenzitet se dijeli s:
Hemoptiza - krv se kašlja individualnom pljuvačkom ili smjesom sputuma, u krvotocima i krvnim ugrušcima mogu biti tragovi krvi.
Krvarenje - pacijent istodobno kašlja 40-60 ml krvi.
Krvarenje - zbog rupture velike posude može biti veliko krvarenje.
Plućna krvarenja često završavaju smrću zbog gušenja uslijed punjenja bronhija i dušnika krvnim ugrušcima.
Glavni znakovi plućnog krvarenja ili hemoptizije, za razliku od nazalnih, laringealnih, želučanih ili jednjaka, su patološke destruktivne promjene u plućima. Krv iz pluća se oslobađa tijekom kašljanja, pjenušava, svijetlo crvena.
Lokalizacija mjesta krvarenja utvrđena je na temelju anamneze, auskultacije, perkusije, podataka iz Ro pregleda.
Liječenje: maks. i psiho. mirna, polusjedna u krevetu; smanjenje tlaka u plućnoj cirkulaciji - u / u eufilinu (10 ml 2,4% p-ra), papaverinu (1-2 ml 2% p-ra), atropinu (1 ml 0,1% p-ra); hemostatska terapija - vikasol, aminocaproic to-that, kontrykal (10 000-20 000 IU), fibrinogen (1-4 g u obliku 0,3% p-ra), kalcijev glukonat (10 ml 10% p-ra) ili klorid kalcij v / v (10 ml 10% p-ra); askorbinska do-to (za 0,1 do 3-5 p / dan).
Ako je konzervativno liječenje neučinkovito, koristiti umjetni pneumotoraks; neučinkovitost - kirurško liječenje.
Spontani pneumotoraks: najčešće se javlja zbog rupture bulozno-emfizematoznih pluća u slučajevima fibro-fokalnog, kroničnog hematogeno-diseminiranog tbc ili pluća ciste; rijetko se javlja zbog prodora šupljine u pleuralnu šupljinu. Klinika ovisi o veličini slobodne pleuralne šupljine, prirodi pneumotoraksa (zatvorena, otvorena, ventila), karakterizirana razvojem akutne respiratorne insuficijencije - bol u pogođenoj polovici prsnog koša, otežano disanje, kašalj; objektivno - značajna cijanoza, tahikardija, timpanitis, oštećenje disanja na strani spontanog pneumotoraksa. Potvrda dijagnoze - Ro.
Liječenje: Pola sjedi položaj, uvođenje morfija ili omnopona za smanjenje boli i potiskivanje refleksa kašlja; imenovati 2 ml 10% otopine sulfokamfokain p / k, terapiju kisikom. U teškom stanju - punkcija pleuralne šupljine s naknadnom aspiracijom plina za uspostavljanje negativnog tlaka (Bulau drenaža).
Tuberkuloza dišnog sustava u adolescenata.
Primarni tbc kompleks. To uključuje primarni fokus specifične upale u plućnom tkivu (Gon-fokus) i upale u regionalnim limfnim čvorovima, koje su međusobno povezane limfangitisom ("trakom"). Nastala u djetinjstvu i adolescenciji kod 98% ljudi, ponekad je potpuno asimptomatska. U središtu upale pluća, kao iu odgovarajućim limfnim čvorovima, formira se kazeozno tkivo i, kao alergijska reakcija, perifokalna nespecifična upala.
Klinika: izraženi fenomeni trovanja (febrilna t?, Naizmjenično s subfebrilnim stanjem), paraspecifične alergijske reakcije (nodozni eritem, obično povezani s pojavom infiltracije u zoni primarnog kompleksa). Naklonost pluća u obliku kratkog daha, suhog kašlja, lokalnog skraćivanja udarnog zvuka, odnosno do mjesta infiltracije plućnog tkiva, slabljenja disanja. S nedostatkom klinike, postoje različite promjene Ro. U krvi - leukocitoza, limfopenija, eozinofilija, ESR do 35-40 mm / sat. Tuberkulinski testovi uvijek (+).
Tuberkulom pluća. Kapsozni žarulji u obliku kapsula su okruglog ili ovalnog oblika promjera 1-1,5 cm, au polovici slučajeva u kombinaciji s lezijama bronha i stvaranjem fistule. Reakcija korijena pluća je gotovo uvijek umjerena, rijetko je trovanje. Za tromu, više od polovice otkriveno je nasumično profesionalnim ispitima.
Tbc hilarni limfni čvorovi (tbc bronhoadenitis). Najčešći lokalni oblik primarnog tbc u djece. Pat. proces zahvaća limfne čvorove ne samo korijen pluća, nego i medijastinum. Istodobno, unatoč prisutnosti znakova aktivnosti, kliničke i ro promjene u plućnom tkivu nisu otkrivene. Posebno mjesto zauzimaju mali oblici tbc bronhoadenitisa, koji se javljaju s istovremenim oštećenjem nekoliko limfnih čvorova, a ne izvan kapsule. Harpsa postupno početak apstinencije, beznačajan klinički i Ro erased manifestacije u obliku deformacije plućnog uzorka u zoni korijena, blago proširenje i infiltracija korijena. Infiltrativni i kazeozni oblici bronhoadenitisa, tromo teče, obično se javljaju s masivnom infekcijom, uglavnom u djece koja su u ranoj dobi imala kontakt s bolesnikom s tbc, osobito s kasnom dijagnozom i neadekvatnim liječenjem. Ovi oblici su svojstveni valoviti xp. za. Često komplicira formiranje bronhijalne fistule. Kliničke manifestacije: kašalj, često paroksizmalni, bitonalni (zbog kompresije bronha); napadi astme nalik astmi; uporni bolovi u intranskapularnom prostoru, proširena venska mreža na prsima i dilatirane kapilare u zoni VII vratnog kralješka (Sm Franka), skraćivanje udarnog zvuka duž kralježnice ispod trećeg prsnog kralješka (Sm Qurani), te u međuprostornom prostoru, parasternalna (Sm Filatov). U istom području -? bronhofonija i šapat (Sm D'Espin), bronhijalno disanje. Ro - povećanje veličine korijena s konveksnim vanjskim konturama, infiltracija u bazalno plućno tkivo. Komplicirana upala pluća, atelektaza, bronhija.
Šire pluća. Povezan s aktivnim procesom u medijastinalnim limfnim čvorovima. Klinom. tok je podijeljen akutno (miliarni), subakutni i xp. Kod djece i adolescenata prva dva dominiraju. Posebnost je tbc-oštećenje ne samo pluća, nego i drugih organa (bubrega, grkljana, pleure, peritoneuma, perikarda) s formiranjem malih tuberkula u svakoj od njih u hematogenom klizanju MBT-a.
Fokalna pluća. Razvoj upalnih žarišta nije\u003e 1 cm u 1-2 segmenta pluća. Kod djece i adolescenata ovaj oblik tbc obično je povezan s razdobljem primarne infekcije i aktivnim promjenama limfnih čvorova medijastinuma. Tijek oligosimptomatskog. Otkrio FG.
Infiltrativno plućno krvožilno tijelo. Pneumonski proces s prevladavajućom eksudativnom komponentom upale. Početak je akutan (slično kao i upala pluća). Potvrda dijagnoze - raspodjela ureda. Ro je neujednačena sjena s područjima prosvjetljenja koja su uzrokovana kolapsom plućnog tkiva i žarištima kontaminacije oko sjene.
Pećinski tbc pluća. Najopasniji oblik. Kod djece i adolescenata rijetko se primjećuje. Ro - špilja s sadnicama oko. Uz neadekvatno liječenje - pulmonarna fibroza, emfizem, bronhiektazije.
Trobojne bronhije. Rijetko se promatra (15-20% slučajeva). Specifične promjene u bronhijama javljaju se asimptomatski, imaju ograničenu produktivnost.
Načela i metode liječenja djece s tuberkulozom.
Terapiju treba provoditi uzimajući u obzir dob djeteta, njegove anatomske i fiziološke karakteristike, oblik i aktivnost tbc procesa.
Glavne metode davanja lijeka su uobičajena, pojedinačna doza dnevne doze lijeka, intermitentna, IV, inhalacija.
Kemoterapija. Glavna metoda liječenja. Početi odmah uspostavljanjem dijagnoze, provesti dugo vremena, kontinuirano, s lijekovima u različitim kombinacijama. Upotrijebljeni su pripravci skupine A (izoniazid, rifampicin), skupina B (streptomicin, pirazinamid, etambutol, kanamicin, cikloserin, viomicin) i skupina C (PAS-natrij).
Liječenje akutnih ograničenih oblika tbc treba započeti s tri glavna lijeka (isoniazid, rifampicin, streptomicin) i 3-4 mjeseca. nastaviti s izoniazidom s pirazinamidom, etambutolom ili protionamidom. U slučajevima ranog tbc trovanja djece predškolske dobi, može se liječiti jedan izoniazid. Ukupno trajanje liječenja zatvorenih oblika tbc je 6 mjeseci, od čega 1-3 mjeseca. u bolnici. Bolesnici s destruktivnim oblicima također se liječe isoniazidom, rifampicinom, streptomicinom. Ostali lijekovi ostaju u rezervi i propisani u slučaju nuspojava, netolerancije ili otpornosti na lijekove. Kombinira protu-cjevčicu. u obzir uzimaju osjetljivost Ureda prema njima prema bakteriološkim istraživanjima.
Kirurško liječenje. Radikalni (resekcija pluća), kolaps-kirurški (umjetni pneumotoraks, pneumoperitoneum, torakoplastika), srednji (kavernotomija, cavernoplastika, drenaža šupljine, podvezivanje bronha, plućna arterija).
Nespecifično liječenje. Higienodietski režim (rad, odmor, hrana, tretman zrakom, vodom, suncem). U isto vrijeme propisuju se i vitaminski pripravci i provodi se simptomatsko liječenje. San chickens tretman je široko korišten.
Rad u izbijanju tuberkulozne infekcije za prevenciju tuberkuloze u djece i adolescenata.
Djeci se daje prevencija infekcije, koja je važna u ranoj dobi, te prevencija bolesti (specifična).
Prevencija infekcije sastoji se u poboljšanju žarišta infekcije, provođenju sanitarne inspekcije rada, te redovito (2 puta godišnje) provjeravanja djelatnika dječjih ustanova u protuupotrebi. dispanzera, organizaciju rekreacijskih aktivnosti u cijeloj dječjoj populaciji.
Glavne metode specifične prevencije tbc u djece su BCG cijepljenje (revakcinacija) i kemoprofilaksa, organizacija specijaliziranih dječjih ustanova sanatorijskog tipa (vrtići u vrtićima, škole) za zaraženu djecu.
Cijepljenje protiv tuberkuloze i revakcinacija BCG-a.
BCG cijepljenje i revakcinacija provode se prema rasporedu cijepljenja kod novorođenčadi (za 3-5 dana života) te u dobi od 7 i 14 godina. Cijepljenje i revakcinacija provodi se jednom. Revakcinacija se provodi kod zdrave djece, u kojoj je Mantoux test s 2 TU PPD-L dao (-) rezultat (potpuno odsustvo infiltracije i hiperemije ili hiperemije s p-rumom od 1 mm).
Cijepljenje i revakcinacija doprinose smanjenju infekcije i učestalosti djece, sprečavaju razvoj akutnih i generaliziranih oblika bolesti.
Kemoprofilaksa tuberkuloze u djece i adolescenata.
Kemoprofilaksa se provodi u djece sljedećih skupina:
1. Oni koji su u kontaktu s pacijentima koji izlučuju MBT (2 dvomjesečna tečaja godišnje, u proljeće i jesen, 1-3 godine).
2. Savijanje tuberkulina, bez trovanja (jednom tijekom 3 mjeseca).
3. Tuberkulinski rekonvalescenti nakon ospica i hripavca (jednom za 2 mjeseca).
4. Davanje za uvođenje tuberkulinske hiperergične četvrti, u razvoju čija je glavna uloga tbc infekcija (jednom u 3 mjeseca.).
U tu svrhu koristi se izonijazid u dozi od 5-8 mg / kg / dan. Djeca s pozitivnom reakcijom na tuberkulin za kemoprofilaksu šalju se u protutijelo. sanatorij.
Sanitarna profilaksa je poboljšanje žarišta infekcije, sanitarne i veterinarske kontrole, provođenje zdravstvene edukacije, rano otkrivanje i liječenje bolesti u bolnici prvi put. Provodi se uglavnom u slučaju izbijanja infekcije tbc (stanovanje u kojem pacijent živi) aktivni oblik Tbc, naglašavajući ured. Istovremeno je važno održavati kulturu san-giga, dezinfekciju, kontrolu kontakta.
Postoji mnogo bolesti koje prate razni kožni osip. To uključuje alergijska stanja i sistemske bolesti i somatske bolesti. Ali ipak, većina bolesti u kojima se pojavljuje osip na koži zarazne su. Mnogi ljudi pate od infekcija u djetinjstvu. U ovom ćemo članku govoriti o značajkama osipa u nekim dječjim infekcijama.
Što trebate znati o prirodi osipa kod raznih infekcija kod djece?
Zašto se na raznim kožnim infekcijama javljaju razni osipi? Osip je osebujna reakcija kože na djelovanje toksičnih tvari patogena i njegovih metaboličkih produkata. Ove tvari ometaju mikrocirkulaciju u koži, mijenjaju propusnost njezinih žila, mogu uzrokovati oticanje, nekrozu i krvarenje u slojevima kože, kao i razne upalne procese.
Osip kože kod različitih infekcija je vrlo važan dijagnostički znak. Po prirodi osipa po svom položaju na tijelu, do trenutka nastanka, moguće je predložiti moguću dijagnozu i odmah započeti liječenje bolesnog djeteta.
Kod nekih bolesti osip je vrlo sličan. Za druge, naprotiv, osip je toliko karakterističan da je teško dijagnosticirati pogrešku. S obzirom na to da se značajan dio djece cijepi protiv brojnih infekcija u djetinjstvu, te su bolesti postale mnogo rjeđe. U tom smislu, mnogi roditelji uopće ne znaju kako izgleda osip na nekim dječjim infekcijama. Međutim, to znanje neće biti suvišno - niti za roditelje cijepljene djece, niti za one koji iz nekog razloga nisu cijepili dijete.
S ovčarima u njihovim životima, većina roditelja susreće se prije ili kasnije. Iako postoji cjepivo za ovu infekciju, ne postoji mnogo zaštićene djece. To je zbog činjenice da cijepljenje nije uključeno u kalendar i obavlja se isključivo na zahtjev roditelja. Uzrokovan jednim od herpes virusa, može se zaraziti kapljicama u zraku. Njegove vodeće manifestacije su osip na koži i opijenosti. U pravilu, u djetinjstvu se vodene kozice toleriraju bez ikakvih posebnih problema, ali postoje i vrlo ozbiljne komplikacije.
Trajanje latentnog razdoblja za ovu infekciju je od 11 dana do 3 tjedna. Tada postoje znakovi opijenosti, temperatura raste, pojava osipa na tijelu. U početku, podsjeća na ujed komaraca: crvene mrlje ili papule. Unutar nekoliko sati elementi osipa pretvaraju se u mjehuriće, unutar kojih se nalazi transparentan sadržaj.
Mjehurići u boginja su mekani, s blagom depresijom u sredini. Nakon nekoliko dana presuše, a na njihovom mjestu nastanu korice. Osip može biti lokaliziran u cijelom tijelu, čak i na vlasištu, ali to nije tipično za mjesto na nogama i dlanovima.
Beba s vodenim boginjama može imati nekoliko vrsta osipa u isto vrijeme: mrlje, papule, mjehuriće i kore. Osim toga, dijete je zabrinuto zbog svrbezne kože. S svakom novom posteljinom temperatura se ponovno povećava.
Na sluznicama (jezik, usta, grlo, stidne usne) javljaju se i osipi, ali tamo se zbog traume ubrzo rasprsnu mjehurići. Prebrzo zacjeljuju. Tijekom razdoblja osipa, dijete je vrlo zarazno za neoboljenu i necijepljenu djecu.
Osip ospica
Ospice su teške virusne infekciješto je vrlo opasno s komplikacijama. Njegove manifestacije uključuju visoka temperatura, teška intoksikacija, oštećenje očiju i dišnog sustava, te karakterističan osip. Ospice su vrlo zarazna infekcija, lako je uhvatiti virus. Rasprostire se pomoću kapljica u zraku.
Inkubacijsko razdoblje infekcije traje od tjedan do 17 dana (ponekad i do 3 tjedna). Tada započinje kataralno razdoblje bolesti, tijekom kojeg dijete brine o kašlju, curenju iz nosa, simptomima gnojnog konjunktivitisa, kao io groznici na pozadini teške intoksikacije. To razdoblje traje 3-4 dana. Tijekom kataralnog perioda ponekad postoji prodromalni osip na tijelu: mali crvenkasti elementi poput urtikarije. Ovaj osip brzo prolazi i nije uvijek slučaj.
Erupcija ospica najprije se pojavljuje na sluznicama usne šupljine (obrazi i usne). Osip se podsjeti griz: male su, sivkasto-bijele. Oko ovih malih papula postoji blago crvenilo. 1-2 dana nakon toga započinje stvarni period erupcije ospica.
Razdoblje osipa počinje novim valom porasta temperature. Elementi u obliku mrlja i papula (kvržica) imaju tendenciju spajanja. Zanimljiv osip: osip se spušta odozgo prema dolje. Prvi elementi mogu se naći iza ušiju, na koži lica. Do kraja prvog dana, osip se širi na gornji dio torza. Drugog dana su zahvaćeni cijeli torzo i ramena. I samo treći dan, cijelo tijelo je prekriveno elementima osipa.
Unutar 1-2 tjedna osip se mijenja. Postupno zatamni, postaje smeđa, ponekad se malo pahuljice. Držite osip 7-10 dana, a zatim postupno nestaju. Zajedno s izumiranjem osipa, glavne manifestacije bolesti opadaju, a dijete se polako oporavlja. Tu su i lagani i izbrisani oblici ospica, u kojima simptomi bolesti nisu toliko svijetli i osip možda nije tako klasičan.
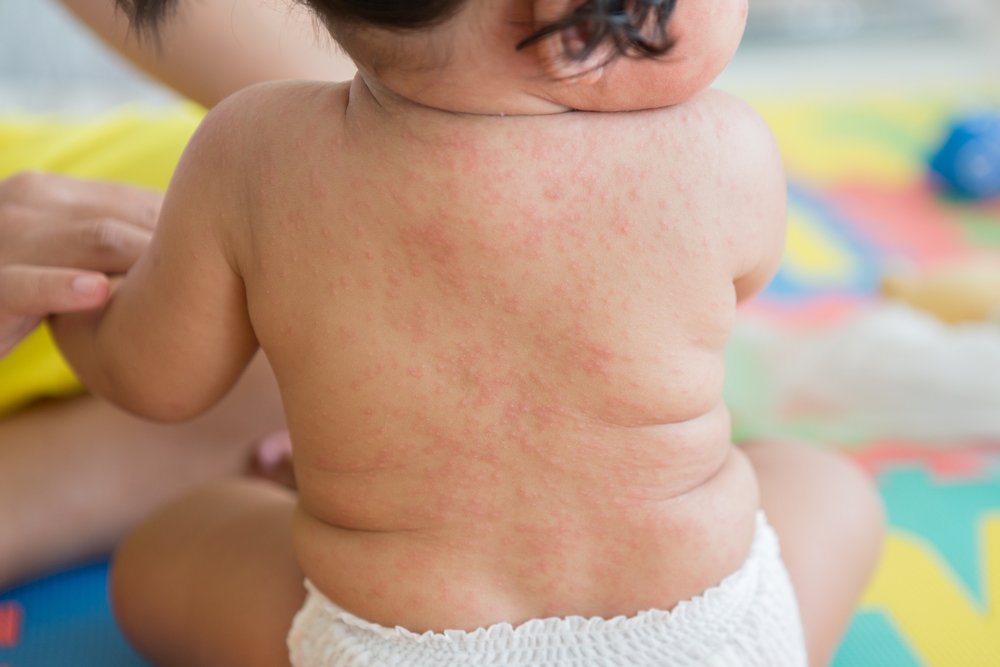
Rubela je virusna bolest koja je benigna kod velike većine djece, ali uzrokuje vrlo ozbiljne posljedice za fetus u razvoju kada je zaražena trudnica. Ta se infekcija prenosi između ljudi pomoću kapljica u zraku. Glavne manifestacije bolesti uključuju osip, umjerenu groznicu i znakove opijenosti, povećanje veličine limfnih čvorova, curenje iz nosa, kašalj.
Latentno razdoblje infekcije traje od 11 do 23 dana, prolazeći u prodromalnom razdoblju. U ovom trenutku, dijete je zabrinuto zbog porasta temperature na 38 stupnjeva, slabosti, a ponekad i glavobolje. Pacijent počinje uznemiravati bol u grlu, curenje iz nosa, kašalj, a limfni čvorovi u predjelu vrata i stražnjeg dijela vrata značajno se povećavaju. Na sluznici usne šupljine često su označene male crvene točke.
Nakon 1-2 dana počinje period osipa, koji traje ne više od tri dana. Rubelu karakterizira činjenica da se osip vrlo brzo širi kroz tijelo, nalazi se na tijelu, na rukama i nogama, na licu. Najveći broj osipa nalazi se na ekstenzornim površinama ruku, na leđima, u lumbalnoj regiji, na bočnim površinama nogu i stražnjice. Osip blijedo ružičaste boje, vrlo mali, koža ispod nje se ne mijenja. Po prirodi elemenata - točkasti. Nema tendenciju spajanja, kao kod ospica. Ne potamni i ne ljušti se, ne ostavlja trag iza sebe.
Do kraja razdoblja osipa i još dulje povećanje limfnih čvorova, što je glavni simptom bolesti. Povišena tjelesna temperatura nije uvijek, ne traje više od tri dana s nekompliciranom bolešću.
Osip od grimizne groznice
Scarlet groznica je bakterijska infekcija koju uzrokuje jedan od streptokoka. Glavni simptomi ove bolesti su opijenost, osip i tonzilitis poput upale grla. Grimizna groznica može se zaraziti kapljicama u zraku od bolesne osobe, kao i kontaktom s kućanstvom i hranom.
Često se javlja, nema cjepiva za ovu bolest. Najčešće su predškolci i djeca u osnovnoj školi bolesna. Grimizna groznica, kao i obično upaljeno grlo, vrlo je opasna s komplikacijama, pa je važno postaviti dijagnozu što je prije moguće.
Vrijeme inkubacije za grimiznu groznicu ne traje dulje od tjedan dana, ponekad je vrlo kratko (samo nekoliko sati). Od prvih simptoma vrijedi spomenuti glavobolju, često - povraćanje, upalu grla. Angina s grimiznom groznicom je različita, često folikularna ili lakunarna. Tu je i tipičan znak grimizne groznice u vezi s promjenama jezika. Na početku bolesti, ona je suha, obložena bijelim cvatom, jer uklanjanje plaka postaje "grimizno".
Osip s ovom infekcijom pojavljuje se već prvog dana bolesti. To je ružičasta, mala točkasta. Koža tijela nije uobičajene boje, već je blago crvenila. I na licu je osip, ali uglavnom na koži obraza. U području oko usta nema osipa. Došlo je do zadebljanja elemenata osipa u naboru kože, u trbuhu od dna i sa strane, na fleksorskoj površini ruku i nogu. Razdoblje osipa kod bolesti grimizne groznice ne traje dulje od tjedan dana. Kako nestaje, koža počinje guliti.
Meningokokna bolest odnosi se na bolesti u kojima kašnjenje u dijagnosticiranju i pružanju skrbi može koštati život bolesnog djeteta. Ova bakterijska infekcija, možete dobiti kapljice u zraku, kao i kontakt-kućanstvo. protiv meningokokna infekcija Postoji cijepljenje, ali nije uključeno u obvezni raspored cijepljenja. Stoga su djeca zaštićena od toga opasna bolestvrlo malo.
Oblici bolesti su različiti: brišu se i postoje munje koje mogu završiti smrću. U nastavku se govori o teškom obliku, čiji je jedan od simptoma karakterističan osip. Ovaj oblik se naziva meningokokemija.
Bolest počinje akutno: intoksikacija je vrlo izražena, karakteristična je visoka temperatura, te je moguće narušavanje svijesti. Nekoliko sati nakon početka bolesti na koži se pojavi osip. Po svojoj prirodi je hemoragična, to jest krvarenje u koži, različitog su promjera.
Elementi osipa su gusti, u njihovom središtu nalazi se nekroza, oni se uzdižu iznad površine kože. Ponekad se osip opisuje kao zvjezdasta forma. Osim hemoragijskih osipa, mogu postojati i elementi osipa drugačije prirode (crvene mrlje i noduli). Za osip meningokokne infekcije karakterizira određeno mjesto: stražnjica, noge, uključujući stopalo, donji trbuh.
Ponekad se ovaj oblik javlja kod meningitisa ili meningoencefalitisa. U ovom slučaju, osim kožnih manifestacija, simptomi živčanog sustava su vrlo izraženi (narušena svijest, konvulzije, žarišni simptomi itd.). Postoje i hiperakutni oblici bolesti u kojima se mora odmah paziti.
Važno je! Mnoge infekcije u djetinjstvu počinju jednako sa simptomima opijenosti, groznice, curenja nosa ili kašlja. Ako se takvi simptomi pojave, od roditelja se traži da nekoliko puta na dan pregledaju kožu golog djeteta. Ako se pojave neki dijelovi osipa, obavijestite svog pedijatra ili nazovite hitnu pomoć. Bolje je biti siguran i pokazati djetetu specijalistu nego preskočiti ozbiljne bolesti i ne započnite pravovremeno liječenje!