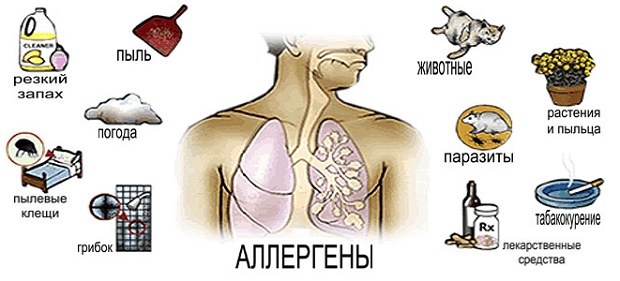
Kožni izpuščaj pri otrocih. Znaki infekcijskega izpuščaja pri otrocih. Izpuščaj in srbenje v obraz, odvzemanje.
Okužbe otrok
Streptokokna okužba.
Eden od najpogostejših infuzijskih rezervoarjev, ki je patogen za ljudi, je streptokok. Skupina Z združuje skupino streptokokoze (akutna in hronska nazofarinksa in srednje uho, koža, revmatizem, GN).
Etiologija: rod Strptococusus, tvorijo verige, gr +, aerobi. Skupine:, beta hemolitični alfa hemolitični, nehemolitični gama streptokok. Najbolj patogena hemolitična skupina A (škrlatinka, vneto žrelo, erizipelas), betta hemolitična skupina B (mastitis, urogenet inf pri ženskah in novorojenčkih - generalizacija infir klinaste oblike (meningitis, sepsa), pri starejših otrocih, urinarni organi, artritis, faringitis , pljučnica).
Zdravniki so prav tako začeli prepoznavati avto-vnetne motnje, ki se pojavijo pri prirojenih imunski sistem gre za napačno - kot se razlikuje od avtoimunskih bolezni. Čeprav oba napadata telo in povzročata vnetje, avtoimunska bolezen cilja antigene v določenih celicah in tkivih, avtoimunološka bolezen pa povzroči manj specifičen napad na telo.
Kakšne so vrste avtoimunskih bolezni?
Zaradi sposobnosti, da se pojavijo v skoraj vsakem delu telesa, se v mnogih variantah pojavi avtoimunska bolezen. Vendar pa bo bolezen vašega otroka verjetno spadala v eno od dveh glavnih skupin. Med tistimi, ki lahko prizadenejo otroke, so: anorganske motnje povzročajo težave v celotnem telesu.
- Bolezni organov so osredotočene na en organ ali določeno vrsto tkiva.
- Med tistimi, ki lahko prizadenejo otroke, so: sklerodermija.
Epidemiologija: Pri novorojenčkih in dojenčkih - ker obstaja imunost pred materjo, akutna streptokoka info, revmatizem, GN - se ne razvije !!! - s-e se kaže: otitis, rinoreja, cervikalni limfodenitis. Po 1 letu življenja - akutna streptococcus inf se pojavi na koži, žrela limfni obroč. Najvišja stopnja pojavnosti s kožnimi lezijami - pri otrocih predšolske starosti in z respiratornimi manifestacijami v mlajši šolski dobi.
Kdo je v nevarnosti za avtoimunske bolezni?
Poleg tega imajo otroci hkrati več kot eno avtoimunsko bolezen. Ker obstaja več deset tipov avtoimunskih bolezni, so dejavniki tveganja nekoliko odvisni od bolezni, o kateri govorite. Na splošno pa so raziskovalci odkrili močno sklicevanje na naslednje.
Ali je mogoče preprečiti avtoimunske bolezni?
Spol: avtoimunske bolezni so ženske skoraj trikrat pogostejše kot moški, pri čemer so najbolj ogrožene mladostnice in mlade ženske. Pri nekaterih boleznih, kot so sklerodermija in lupus, je več kot 85 odstotkov bolnikov žensk. Starost: Večina avtoimunskih bolezni prizadene mlade in ljudi srednjih let. Na primer, nekatere bolezni se začnejo posebej v otroštvo - na primer pri idiopatskem artritisu in juvenilnem dermatomiozitisu. Genetika: V družinski anamnezi avtoimunske bolezni je otrok izpostavljen večjemu tveganju. Dejansko je bilo ocenjeno, da je približno tretjina tveganja za razvoj avtoimunske bolezni povezana z nečim, kar je v genu otroka. Race: Nekatera poročila kažejo, da so otroci različnih ras lahko bolj nagnjeni k določenim avtoimunskim boleznim. Na primer, afriški Američani se zdijo bolj verjetno, da bodo razvili lupus in sklerodermo pri belcih, nasprotno pa velja za diabetes tipa 1 in multiplo sklerozo. Druge bolezni: otroci z eno avtoimunsko boleznijo so bolj izpostavljeni tveganju za razvoj drugega. Na primer, zdi se, da so otroci z diabetesom tipa 1 bolj dovzetni za razvoj celiakije ali Addisonove bolezni. Še vedno ni načina, da bi se avtoimunska bolezen ustavila, preden se začne.
Vir streptokoka inf - zdravi nosilci, nosilci-konzervativci, bolniki.
Mehanizem prenosa je v zraku, v stiku z m / b.
Imunost: protitoksičen, protimikrobni značaj.
Scarlet groznica.
Škrlatinka - pikantna nalezljive bolezni, strupena in septična značilnost, ki jo spremlja zastrupitev (vroča voda, bruhanje, poškodbe živčnega in kardiovaskularnega sistema), vneto grlo, izpuščaj na koži, razvoj zapletov septične in alergijske geneze.
Preprečevanje ostaja dolgoročni cilj, še posebej zato, ker je težko "izklopiti" škodljivo avtoimunsko aktivnost po njenem začetku. V nedavnem kongresnem poročilu so nacionalni inštituti za zdravje opisali tri težave, s katerimi se srečujejo raziskovalci.
Kateri so možni zapleti avtoimunske bolezni?
Priznavanje specifičnih genetskih modelov ljudi, ki so izpostavljeni avtoimunskim boleznim, v povezavi z okoljskimi dejavniki, ki lahko sprožijo bolezen, ki se pojavi z intervencijskimi potmi pred nastopom bolezni, kot tudi ustvarjanje javno dostopnih presejalnih programov. Zapleti so odvisni od določene bolezni in se lahko razlikujejo od relativno blage do zelo resne. Med najpogostejšimi zapleti pri otrocih z avtoimunsko boleznijo so vnetja oči, izpuščaji in pogoste rasti.
Etiologija. Beta-hemolitični streptoc razreda A (65 serotipov). Vir je bolna oseba, nosilec. Vrata: nazofarinks, usta, koža mb. Najpogosteje otroci, mlajši od 16 let.
Patogeneza. Pojem petja (vneto grlo) - kri (toksini, alergeni) - strupeni učinek na srčno-žilni sistem, endokrini, avtonomni NS - splošni zastrupitveni simptomi (zvišana telesna temperatura, bruhanje, izpuščaj itd.)
Življenjsko nevarni zapleti, kot je vnetje vitalnih organov, so redki. Poleg tega so lahko nekatera močnejša zdravila, ki se uporabljajo za zdravljenje avtoimunskih bolezni, pomembna neželeni učinki. Če so priporočeni za vašega otroka, se bo zdravnik vašega otroka podrobno pogovoril z vami o morebitnih zapletih.
Kakšna je dolgoročna perspektiva za mojega otroka?
Na splošno velja, da avtoimunske bolezni veljajo za vseživljenjske. Obstajajo nekatere bolezni, na primer, ki jih je mogoče "ozdraviti" v smislu, ko uspešno zdravljenje simptomi se nikoli ne ponovijo. Druge bolezni, kot so nekatere vrste, so dejstvo, da veliko otrok preprosto odraste. Tudi ko avtoimunska bolezen otroka "izgine", mora skrbno spremljati njeno zdravje skozi celo življenje, ker je njen imunski sistem že pokazal, da je sposobna napadati zdravo tkivo.
Linije patogeneze: toksični, alergični, septični
Razvrstitev:
1. Tipično
2. Atipično: izbrisano, ekstravudalno (odsotnost sprememb v žrelu), poslabšani simptomi (hipertoksično, hemoragično - zgodnja smrt)
Po teži:
1. Blaga s prehodom v zmerno - kataralno vneto grlo, rahel izpuščaj, temperatura 38 (3-5 dni) \\ t
Jersinioza in psevdotuberkuloza
Če ima vaš otrok resnejšo avtoimunsko bolezen, lahko pride do obdobij izboljšanja in poslabšanja. Nenadna, resna vrnitev simptomov, imenovana izbruh, ni redka. Težko se je s tem spopasti, zlasti dolgoročno, vendar lahko spremembe zdravljenja in načina življenja bistveno vplivajo na nadzor nad temi spremembami.
Tudi po diagnosticiranju specifične avtoimunske bolezni vašega otroka zdravniki ne morejo natančno predvideti, kaj se bo zgodilo. Lahko pa vam dajo splošno predstavo o prihodnosti in sodelujete z vami in vašim otrokom pri pripravi načrta zdravljenja, ki bo zagotovil najboljši rezultat.
2. Zmerno s prehodom v hudo - ponavljajoče bruhanje, vročo vodo (do 40), izpuščaj, enantemo, vneto grlo z rumeno-belo cvetenje v kriptah (7-8 dni)
3. Huda (strupena, septična, toksikoseptična) - ponavljajoče bruhanje, zvišana telesna temperatura, krči, meleggični s-mi, krvavitve
Adrift:
1. Gladkost brez alergijskih valov in zapletov
Znaki infekcijskega izpuščaja pri otrocih
Natančen razlog, zakaj nekateri otroški imunski sistemi začnejo napadati svoja telesa, je še vedno skrivnost. Vemo pa, da avtoimunske bolezni niso nalezljive in da se zdi, da jih ne povzroča nobena značilnost. Namesto tega znanstveniki verjamejo, da je delo večstopenjski proces.
Dednost: otrok deduje določene gene od staršev, zaradi česar je dovzeten za določeno bolezen. Hormonski dejavniki: Glede na to, da mnoge avtoimunske bolezni prizadenejo mladostnike in mlade ženske, lahko prisotnost ali količina nekaterih naravnih hormonov v telesu igra tudi vlogo, ko te bolezni pridejo v ospredje. Okoljski dejavniki. . Raziskovalci zdaj delajo, da bi ugotovili, kateri geni so vključeni in kako medsebojno delujejo, prav tako pa raziskujejo številne potencialne okoljske in hormonske sprožilce - da nas približajo enemu dnevu zdravljenja teh bolezni.
2. Z alergijskimi valovi
3. Pri zapletih: - alergen har-ra, - gnojni, - septikopemija
4. Neuspešno
Klinika: obdobje inkubusa - 1–12 dni, akutno, telesna temperatura - do 40 * C, bruhanje za enkratno uporabo, glavobol, šibkost, boleče požiranje, napihnjen obraz, povečana limfa, hipertenzija žrela; 1-3 dan - izpuščaj na vratu, prsni koš (petehialna, svetla, rdeča). Čez dan, škropi celotno telo (max - v gube in skimming površine). Izpuščaj se združi v eno hiperremijsko polje. Brada in blizu ust - ni izpuščaja. Beli dermografizem. Izpuščaj 2-7 dni; izginil brez sledu - podoba ploščastega lupljenja (debelih). Angina (omejena) - kataralna (1 dan), folikularna (do 5-7), nekrotična (2-7 dni, do 10), fibrinska. Nekroza je umazano sive ali zelene barve, v mehkem nebu pa je enantema šljuke. Sluznica ust je suha; jezik vlažen, prekrit s sivo-belim cvetom; 3-4 dni - jezik maline (1-2 tedna); SSS - tahikardija, gluhost tonov, zvišan krvni tlak; povečano srce in jetra
Znaki in simptomi avtoimunskih bolezni
Ni enotnega niza simptomov, ki bi pokrivali spekter avtoimunskih bolezni, najpogostejši simptomi pa so ponavadi nespecifični, to je lahko posledica nekaterih neavtomatskih bolezni. To lahko zdravniku oteži diagnozo vašega otroka in zakaj bi vaš otrok morda potreboval tudi vrsto testov, da bi omejil možnosti.
Zdravljenje in simptomi noric pri otrocih
Znaki, ki jih ima vaš otrok težave z imunskim sistemom, vključujejo. Ponavljajoča se vročina, utrujenost, izpuščaj, izguba telesne mase itd. Niso konkretni dokazi, da ima vaš otrok avtoimunsko bolezen, vendar to pomeni, da jo nekaj boli in potrebuje zdravniško oskrbo. Morate jo peljati k svojemu pediatru, ki vas bo napotil k specialistu, najverjetneje, pediatrični revmatologu, če sumite na avtoimunsko bolezen.
Simpatikus (3-5 dni) - tahikardija, zvišan krvni tlak, suha koža, pospešitev izginotja dermofizma, povečanje krvnega sladkorja
Vagus (5 dni) - bradikardija, zalivanje, znižanje krvnega tlaka, znižan sladkor; Dermografija se hitro pojavi, počasi izgine.
Krv: nevtrofilna levkocitoza, povečana ESR, od 4-6 dni m / b eozinofilija
Pri majhnih otrocih so manifestacije malo, a pogoste septične zaplete.
Pogosta vprašanja o avtoimunskih boleznih
V: Zakaj je moj otrok dobil avtoimunsko bolezen? Odgovor: Ne vemo natančno, zakaj imunski sistem nekaterih otrok začne napadati svoja telesa - to je posledica nečesa v njihovih genih in verjetno tudi številnih drugih neznanih dejavnikov. Pomembno je vedeti, da bolezen vašega otroka ni bila posledica tega, kar ste storili, in ne bi mogli storiti ničesar, da bi ga preprečili.
V: Zakaj dekleta pogosteje trpijo za avtoimunsko boleznijo? Odgovor: Raziskovalci se še vedno sprašujejo, zakaj ta skupina bolezni tako pogosto prizadene mladostnike in mlade ženske, vendar mnogi verjamejo, da lahko igrajo pomembno vlogo visoke ravni nekaterih ženskih hormonov, ki se povečujejo po puberteti in v letih rodne starosti. .
Zapleti: limfadenitis, vnetje ušesa, sinusitis, mastoiditis, nefritis, artritis, miokarditis (3-4 tedne), ponovna okužba, superinfekcija.
Diagnoza: značilna klinika
Razlika: Pseudotuberkuloza: izpuščaj, 2-8 dni, točkovanje, na telesu in v bližini sklepov, sm “rokavice in nogavice”, poškodbe sklepov, dispeptični pojavi
Rubela: angina je neobvezna ali neomejena; izpuščaj - bledo roza, majhna pikasta-papularna, večinoma na ekstenzorskih površinah izgine za 3-4 dni
V: Zakaj je toliko vrst avtoimunskih bolezni? Ko je okvarjen, lahko napada skoraj kjerkoli, od kože do sklepov krvnih žilda se vsi različno odzivajo in pogosto zahtevajo različne strategije zdravljenja. Ali je lahko avtoimunska bolezen usodna? Na srečo so te bolezni zelo redke, zdravljenje pa je namenjeno ohranjanju zdravja teh vitalnih organov.
Okužba je za nekatere otroke še ena potencialno smrtno nevarna težava; Vendar pa je lahko ob prepoznavanju njenih znakov in simptomov ustrezno zdravljenje nujno. V: Ali obstaja test, ki lahko pokaže, kakšno bolezen ima moj otrok? Poleg tega lahko nekateri laboratorijski testi, kot je revmatoidni faktor, ki se pogosto uporablja za razvrščanje, dajo napačne ali lažno negativne rezultate.
Ošpice: prodromalno obdobje (rinitis, konjunktivitis, bronhitis, madeži Belsky-Filatov); izpuščaj –3-4 dni, makulopapular, ki se spremeni v hiperpigmentacijo
Hospitalizacija - 1 leto življenja, hude oblike
Postelja, pol-tekoča prehrana
Antibiotiki (penicilin 100-300 tisoč U / kg, eritromicin, ampioks)
Razstrupljanje (gemodez, glukoza)
Klinični tipi virusnih eksantemov so
Zato lahko zdravnik vašega otroka pri postavljanju diagnoze uporablja številne teste, pa tudi skrbno pregledovanje simptomov vašega otroka in rezultatov fizičnega pregleda. Kirurško zdravljenje avtoimunskih bolezni je zelo redko.
Kateri zdravniki so povezani avtoimunske bolezni? Odvisno od tega, katera tkiva ali organi so prizadeti, so lahko drugi strokovnjaki, kot so dermatologi in nefrologi, vključeni v skrb za vašega otroka. Toliko otroških bolezni, nalezljivih in nenalezljivih, da jih tukaj ni mogoče navesti. Vendar pa bomo predstavili nekatere najpogostejše, vključno z virusnimi, pa tudi alergijske in imunološke bolezni.
Vitamini, antihistaminiki (difenhidramin, pipolfen) + zdravljenje zapletov
Preprečevanje: - ni specifičnega, zgodnjega odkrivanja, izolacije za 10 dni, karantene - 22 dni, kontaktne - karantene za 7 dni po stiku, 17 dni, ko bolni otrok ostane v ekipi.
Ošpice.
Ošpice so akutna nalezljiva bolezen, za katero so značilne splošna zastrupitev, vnetje VDP, ustna sluznica, žrelo, oči in makulo-papularni izpuščaj.
Več različnih vzrokov bronhiolitisa, ki prizadene otroke, mlajše od 1 leta. Najpogostejši simptom bronhiolitisa je vse navedeno in piskanje. To je običajno v zimskih mesecih, nekateri otroci pa bodo potrebovali hospitalizacijo, če so simptomi dihanja zelo hudi. Zdravljenje bronhiolitisa se razlikuje od astme; Lahko pa se uporabijo nekatera enaka zdravila. Pri majhnem odstotku dojenčkov je lahko ta prva epizoda hripave gripe predhodnica diagnoze astme v prihodnosti, za večino pa je enkrat.
Zelo pogosti pri otrocih in zaradi disfunkcije Eustahijevih cevi, cevi, ki povezujejo notranja ušesa s grlom in služijo kot odtok za vse tekočine, ki se lahko tam zbirajo. Ko se tekočina zbira, privlači bakterije in druge mikrobe, ki se lahko razmnožujejo in povzročajo simptomatsko okužbo. Simptomi vključujejo zvišano telesno temperaturo, bolečine v ušesih, trzanje v ušesu ali celo odtekanje iz ušesnega kanala. Zdravljenje okužb ušes lahko vključuje opazovanje ali antibiotike. Včasih je treba iztisniti tekočino v srednjem ušesu.
Etiologija: sup. Paramixoviride je rod Morrbiliviride. Hemoliza Ee, hemoglutinacija, simplastoma-e.
Epidemiologija: vir - bolnik od 4 do 10-dnevnega izpuščaja. Otroci do 3. meseca starosti imajo prirojeno imuniteto.
Patogeneza: vhodna vrata - sluznica HD in veznica. Poleg limfoma in razmnoževanja - krvno - toksično-alergijske poškodbe dihalnih poti, centralnega živčnega sistema, prebavil.
Razvrstitev:
Po vrsti: tipična, atipična (izbrisana, methingirovannuyu, cepljena, z AB in hormonsko terapijo, hemoragična).
Po resnosti: blago, zmerno, hudo (s hemoragičnim sindromom, brez njega).
Jadranje: gladko; ne gladko - z zapleti (pljučnica, vnetje srednjega ušesa, sapo, stomatitis, gnojne kožne lezije, kolitis, meningoencefalitis); neuspešen.
Klinika: Incubus - 9-17 dni (z imunizacijo - do 21). Obdobja:
1. Kataralna: (3-7 dni) t-38-39, glavobol, kašelj, šibkost, motnje spanja in apetita, kataralni pojavi, razvoj sindroma sapnika, konjunktivitis, fotofobija. Kraji Belsky Filatov-Koplika.
2. Izpuščaji: (4-9 dni) madeži, enantema, izpuščaj (pjegasto-papularni), pikasti izpuščaj (videz - 1 dan - glava, 2-telo, 3-kraki), levkopenija, anksioznost, zaspanost, delirij.
3. Pigmentacija: (1-1,5 tedna) t-norma, pigmentacija (kot tudi izpuščaj), astenija, anergija.
Zapleti: pljučnica, vnetje srednjega ušesa, sapo, stomatitis (kataralna, aftozna), gnojne kožne lezije, kolitis, meningoencefalitis, laringitis, larengotraheobronchitis, absces.
Diagnoza: klinika, RZK, RGGA, RNGA, ELISA, levkopenija, limfocitoza, eozinopenija, monocitopenija, ESR.
Razlika:
1. ARVI - hitro razvijajoča se akutna zastrupitev, kataralni pojavi, brez kožnega izpuščaja in madežev.
2. Rubeola - kataralno obdobje je odsotno, izpuščaj brez lokalizacije, majhen na ekstenzorju po-s, bl-roza, izgine brez sledu, povečanje limfomov materničnega vratu.
3. Izpuščanje enterovirusa - 2. dan, patisno-papularno, visoko t, brez har-x izpuščaja, driska, mialgija, hepatosplenomegalije.
4. Škrlatna vročica - tonzilitis, hiperemija žrela, škrlatni jezik, brez kašlja in izcedka iz nosu, eksantem se zdi, da se enkrat zloži gube in gub, nasolabialni skrčnik, brez izpuščaja, na 7-8.
5. Mononukleoza - polimorfni izpuščaj po 3-5 dneh, po telesu, hitro preide, tonzilitis, poliadenitis, hepatosplenomegalija, levko-, limfo-, monocitoza, atipične mononuklearne celice.
6. Meningokokemija - hiter začetek, visoka stopnja t, intoksikacija je izrazita, hemoragično-nekrotični izpuščaj po vsem telesu, zlasti na riti in nogah; neitrofilna hiperleukocitoza, meningokokus v krvi.
7. Alergijska eksantema - brez kataralnega obdobja in doslednosti, svetla, polimorfna, šuga, eozinofilija.
8. Stephen-Johnsonov sindrom - nekrotične-ulcerozne lezije sluznice (oči, usta, anus), eksudativni z nastankom velikih buleznih elementov.
1. hospitalizacija - do 1 leta, hude, zapleti, epidirne indikacije (zaprte šole za otroke).
2. Izolacija. Prezračevanje. Postelja - 7-10 dni. Pijte veliko vode. Hrana Higienska sluznica.
3. Na hladnem: naftizin, protargol.
4. Kašelj: Bromheksin, libeksin.
5. Vit. C, retinol, antihistaminiki.
Rubella.
Rubeola je akutna nalezljiva bolezen, ki jo povzroča virus, ki filtrira (mksovirusne skupine, ki vsebujejo RNA).
Epidemiologija. Vir - bolnik 1 dan bolezni - 5-dnevni izpuščaj (s prirojeno rdečico so nalezljive do 1,5-2 leta). Bolj pogosto, bolan je od 1 do 7 let, je nevarno pri nosečnicah, če do 3 mesece - prirojene. 4-6 mesecev - prirojena imunost.
Patogeneza: ustna sluznica - krvne kožne lezije, l / y, sprememba v krvi (nevtralizirajoča protitelesa za 2-3 dni izpuščaja), tkiva zarodka (prirojeno oko, sluh, CVS, CNS).
Razvrstitev: - prirojena, - pridobljena (po resnosti)
Klinika: inkubus - 15-24 dni; nastop - letargija, kataralni pojavi (konjunktivitis, lahka hiperemija žrela, enantem v ustih), zvišana telesna temperatura, glavobol; izpuščaj na 1-2 dni bolezni (obraz - celotno telo (ekstenzorske površine)), rahlo, bledo roza, makulo-papularna, izgine v 2-3 dneh brez sledu; povečano l / y na zadnjem vratu (boleče, gosto); kri - levkopenija, limfocitoza, plazemske celice.
Zapleti (redki): encefalitis, encefalomielitis.
Diagnoza: klinika, RPGA.
Razlika:
Ošpice - kontakt z bolnikom, gama globulin, značilen izpuščaj, serodiagnoza.
Enterovirus ekzantema - na 2. dan, patisno-papularno, visoko t, brez har-x izpuščaja, driska, mialgija, hepatosplenomegalija.
Zdravilo ekzantema - anamneza, brez zastrupitve, eozinofilija
Zdravljenje in preprečevanje: Simptomatska, izolacija (5 dni po pojavu izpuščaja, karantena za skupino 21 dni), za nosečnice - serologija ob stiku, za bolezen - splav do 12 tednov; cepljenje - 12 mesecev, revakcinacija - dekletom - 14-15 let.
Piščanci
Norice so akutna inflacijska bolezen, ki jo povzroča virus za filtriranje (virus herpes DNA Zoster), ki ga prenašajo kapljice v zraku in vročina, ter vezikularni izpuščaj na koži in sluznicah.
Epidemiologija: vir - bolnik (1-2-dnevno inkubacijsko obdobje. Do 5 dni po pojavu zadnjega izpuščaja); možen transplacentni prenos.
Patogeneza: sluznica VDP - limfne / poti - krvne epitelne celice kože in sluznice - mehurji kože (max. Koncentracija virusa); nastajanje mehurčkov: poškodbe celic sloja konice - hiperplazija - nastajanje oksifilnih vključkov - podoba večjedrnih velikanskih celic - degeneracija balona - nekroza - kopičenje intersticijskih tekočin - mehurčkov; z generaliziranimi oblikami lahko prizadenejo prebavila, jetra, ledvice, centralni živčni sistem itd.
Razvrstitev:
Po tipu: - značilen, - atipičen (- izbrisani - roseolous - papularni izpuščaj z majhnimi mehurji; - pustularna; - tiran, - hemoragična; - gangrenozna (4 zadnje v zgodnjem otroštvu), - generalizirana - pri otrocih s hipertermijo; in poškodbe organov, pogosto smrt).
Po resnosti: - lahka, - srednja, - težka; kazalniki resnosti: hipertermija, izpuščaj, hemoragični sindrom, nevrotoksikoza, sapo.
Adaptacija: - z zapletom, - brez zapletov.
Klinika: traja 3 tedne: inkubus - 11-21 dni; prodromalno obdobje - 24-48 ur (povišani T * C, kataralni pojavi, m / b prodromal cvetijo na prsih); 1-2 dni bolezni - osip v obliki kapilar ali lis, v nekaj urah enokomorni mehurčki - v obliki mehurčkov; nekaj madežev izgine, nekateri se spremenijo v papule; izpuščaji madežev, papule in mehurčki se pojavijo »šoki« od 3 do 5-krat; po 1-2 dneh se mehurček posuši (srbenje): mehurček - skorja - skorja izgine; hkrati se izpušča v različnih fazah razvoja - lise, papule, mehurčki, skorje. Intoksikacija je nekoliko izrazita.
Zapleti: encefalitis (hemiplegični, ataksični, poškodbe subkortikalnih ganglij), meningoencefalitis, mielitis, nefritis, miokarditis, bakterijski zapleti (flegmon, absces, impetigo, buleznaya streptoderma, limfadenitis, stomatitis. Suppurativni konjunktivitis, absces, absces, limfadenitis.
Diagnoza: klinika, laboratorij - Aragao tele (virus v vezikularni tekočini), RZK, ELISA, rast na embrionalnih človeških celičnih kulturah.
Razlika:
Herpes - v bližini ust (ustnice), srbenje nosu, mehurčki.
Herpes zoster - bolečina enostranska vzdolž živcev in izpuščaj
Vezikularni gamazoriketioz - ugriz klopa, primarni učinek (nekroza s krasto, eritematozni venec, limfadenitis)
Zdravljenje: hospitalizacija po epidemijah in klinastih indikacijah (življenjske razmere in resnost), izolacija do 5 dni po zadnjem elementu izpuščaja, počitek v postelji - 1 teden, razmazanje mehurčkov z zeleno barvo ali 0,04% gramicidina, oči - zardevanje 2% \\ t kapljični albumin 15-20%, farsin furatsilin 1: 5000; v hudih primerih interferon, aciklovir, imunoglobulin; z gnojnimi zapleti antibiotikov.
Preprečevanje: izolacija do 5 dni po zadnjem elementu izpuščaja, kontakt - izolacija od 11 do 21 dni stika.
Herpes infekcija (herpes simplex)
Herpes simplex je virusna bolezen, za katero je značilen dolg latentni potek z občasnimi ponovitvami, ki jih spremlja manifestacija vezikularnega izpuščaja, poškodbe osrednjega živčnega sistema in notranjih organov.
Etiologija: herpes simplex vires (HSV), ki si jo delijo HSV-1, HSV-2.
Epidemiologija: nosilci bolezni, vir HSV-1 - prenos v zraku in stik (koža, sluznice), HSV-2 - spolna pot (genetska in neonatalni herpes). Največja občutljivost - od 5 mesecev do 2 leti.
Patogeneza: vhodna vrata (sluznice) - razmnoževanje v tkivih ekto- in endodermalnega izvora - vezikularni izpuščaj; HSV-1 se zadrži v živčnih celicah trigeminalnega živca, HSV-2 - v vozliščih ishiadičnega živca. Širjenje nevrogenih, limfnih in hematogenih. HSV-2 ima onkološke lastnosti.
Razvrstitev: - prirojena, - pridobljena (primarna, sekundarna, lokalizirana, posplošena)
Klinika: obdobje inkubiranja - 2-14 dni; lokaliziran f-ma - srbenje, bolečina, vezikularni izpuščaj na ozadju hiperemije (vezikli se lahko združijo z \\ t velik mehurček, po odprtju - erozija), postopoma vsebnost postane motna, za 3-4 dni vezikli posušijo z nastankom skorje, za 5-7 dni - izgine z nastankom rahle pigmentacije. Pri otrocih z ekcemom - herpetiformni ekcem Kaposija (akutni potek, t-do 40 *, veliki mehurji na ekcematozni koži, povečanje regionalnega l / y; pogosto pometanje). Pri porazu sluznice - aftozni ponavljajoči se gingivostomatitis (pri otrocih 3-6 let). Virus lahko okuži roženico v obliki herpetičnega keraoto-neuktivitisa, razjed, keratitisa. Poraz živčevja - encefalitis, meningitis, meningoencefalitis, meningoencefaloradicitis.
Prirojeni herpes: ekstra-maternična smrt, malformacije (mikro, anencefalija, mikrofltalmija), herpetična sepsa.
Herpes pri novorojenčkih: pojav - 5-10 dni življenja, temperatura –39–40 *, zastrupitev, bruhanje, akrocijanoza, vznemirjenost; za 2-3 dni - oslabljena zavest, meningealni znaki, krči, patolni refleksi, pareza; smrti
Diagnostika: klinične, virološke in citološke preiskave, RZK, RNGG, ELISA.
Razlika: herpes zoster, streptococcus impetigo, erysipelas, ekcem, herpangina, mumps in enterovirusni encefalitis.
Zdravljenje: aciklovir, riboverin, alpizarin, chelepin, flakozil, arbiter.
Preprečevanje: izolacija v prisotnosti izpuščaja, novorojenčka ob stiku z bolnikom - humani imunoglobulin; herpeticno cepivo 0,1-0,2 ml po 2-3 dneh, 2-krat na leto. Dogodki v izbruhu ne držijo.
Mumps (mumps)
Okužba z mumpsom - akutna virusna bolezen, ki jo povzroča virus (epidemija parotitis, rodu paramyxovirus) se širi s kapljicami v zraku in je značilna sistemska poškodba žleznih organov (parotidna, slinavka), endokrinih in NS.
Etiologija: sposobna aglutinirati eritrocite gvinejskih prašičev !!! Gee-gee ...
Epidemiologija: vir - bolnik ob koncu inkubacijske dobe in do 9 dni bolezni.
Patogeneza: vhodna vrata - lupina ust, nosu, grla (razmnoževanje v epitelnih celicah) - limfna pot - kri (primarna viremija) - slinavke, trebušne slinavke in žleze z notranjim izločanjem, NS (replikacija) - kri (sekundarna viremija) - poškodba drugih organov.
Razvrstitev:
1. Tipično:
Glandularna (parotidna, podmandibularna, moda)
Izolirana lezija CNS (serozni meningitis, meningoencefalitis)
Kombinirano
2. Atipično: izbrisano, asimptomatsko.
Po resnosti: lahka, srednja, težka.
Klinika: inkubacije 11–21 dni (do 23-26). Slabost, mialgija, glavobol, motnje spanja in apetit, slabost, bruhanje, zaprtje, m / b driska, podložen jezik, mrzlica, do 40, povečane pljučne žleze (boleče, pastozne), suha usta, bolečina v ušesih, med žvečenjem in pogovorom. SM Filatov (bolečina izražena spredaj in za ušesom), otekanje vratu, sm Murson (hiperemija sluznice v bližini stenonskega kanala). CNS lezije: mening znaki, glavobol. SSS: bradikardija, gluhost tonov, sistolični šum, znižanje krvnega tlaka. Krv: levkopenija, limfocitoza, ESR. Kazalniki resnosti: stopnja poškodbe žleze (otekanje, otekanje, bolečina), poškodbe centralnega živčevja (resnost mening znakov), stopnja zastrupitve.
Z dvosmernim arhivom m / b sterilnosti.
Serozni meningitis: 3–9 let, akutni začetek, povečan t, ponavljajoče bruhanje, glavobol, krči, meningealni znaki rahel pritisk cerebrospinalne tekočine, limfocitna citoza harfe, pandy Pandi je rahlo pozitiven.
Meningoencefalitis: ista + splošna hiperestezija, prizadetost zavesti, psihomotorna agitacija, halucinacije.
Diagnoza: klinika, epidamoza, RZK, ROGA, spinalna punkcija
Zdravljenje: hospitalizacija s hudo obliko. Etiotropic no. Simptomatično: prekomerno pitje, tekoča hrana, izpiranje ust, suha toplota na žlezah, s hipertermijo - analgin in drugi, s pankreatitisom - mlečna prehrana, prehlad na epigastriji, pankreatin; meningitis: magnezijev sulfat, diakarb, kontrikal, gordoks, trasilol, glukoza, vit C, albumin, plazma, prednizon, humani levkocitni interferon, AB med gnojnim procesom. Z arhivom: postelja, hladno za jajca, suspenzor, antihistaminik, protivnetno (aspirin, prednizolon), ribonukleaza 0,5 mg / kg * 4-krat / dan - 10 dni.
Preprečevanje: izolacija 9 dni po okrevanju, v otroških ustanovah - karantena 21 dni. Kontakt - nepriznavanje kolektiva od 11-21 dni od trenutka stika. Specialist strokovnjak - cepivo za žive mumps (15-18 mesecev) - s / c 0,5 ml. Trajanje imunosti 3-6 let.
Oslovski kašelj.
Oslovski kašelj - akutna inf zab mačka se razvije s pertusis palico in je označena z lezijo dihalnega trakta s prisotnostjo tipične klinične c-ma - spazmodičnega (konvulzivnega) kašlja.
Etiologija: palica Borde-Zhang (Haemophilus pertussis).
Epidemiologija: vir - bolniki (zlasti atipične oblike) - od 1 dneva do 4-5 tednov. Načini prenosa: zračna kapica s tesnim dolgotrajnim stikom. Pogosteje bolne novorojenčke in do 3 leta. Visoka smrtnost do 2 leti.
Patogeneza: epitelij dihalnih poti (razmnoževanje) - sproščanje toksinov - zastrupitev NS, CNS, DS - krči dihalnih mišic, spastično krčenje, respiratorna odpoved (nevroza dihalnih poti) - zmanjšana ventilacija in dihanje - hipoksija, hipoksemija, acidoza. Stalno agitacijo - spastične manifestacije (bruhanje, krči prepone, periferne krvne žile, konvulzivni sindrom) - lezije CNS - oslovski kašelj oslovski kašelj. Možna alergijska reakcija z asmatično komponento.
Razvrstitev: tipična (lahka, srednja, težka), atipična (izbrisana, subklinična (v cepljenih)).
Po obdobjih:
1. inkubacija (3-15 dni).
2. kataralni (6-14 dni) - suhi kašelj, izcedek iz nosu, t do 38. \\ t
3. obdobje spastičnega kašlja (2-5 tednov) - povečan kašelj, paroksizmalna, harpo-ponovitev (globoki konvulzivni vzdihi po izdihovalnem kašlju), steklast morkot, bruhanje, krvavitev iz nosu, obraz s krvjo, solzenje, jezik in jezik, poškodovani nehotene diferenciacije in uriniranja. Ro - povečana preglednost pljuč. Levkocitoza, limfocitoza. Blaga - 10-15 napadov + 3-5 ponovitev; srednja stopnja - 20-25 napadov + do 10 ponovitev; huda stopnja - 40-50 napadov + več kot 10 ponovitev + apneja;
4. Rešitveno obdobje (1-3 tedne) - spazmodični har-r in repriza izginejo.
Trajanje bolezni 1,5 - 4 mesece.
Značilnosti 1 leto. Inkubus 4-6 dni. Catarral –5-7 dni. (+ izcedek iz nosu, kihanje, kašelj), spastično obdobje kašlja (2–3 mesece) - kašelj se pojavi, m / b ne pride do povračila, napad se konča s apnejo, krči in sindromom encefalopatije.
Zapleti: vorichnaya okužbe (avto-, super-), CNS lezije (encefalopatija), konvulzije, pnevmotoraks, emfizem, kila, nazalna krvavitev, krvavitve v koži in veznica, atelektaza, epilepsija, paraliza, tik, pljučnica.
Diagnoza: klinika s kašljem, levkocitoza, limfocitoza. Bakteriologija - kultura sputuma, ELISA, RZK, RPGA.
Diferencialna diagnoza:
1. Paracoclusum - inf zab. Povzroča paracoccalcus bacillus (Bardetella perapertussis) in je v kliničnih manifestacijah podoben oslovskemu kašlju. Epid: vir - bolnik, prenos - v zraku; pogosto otroci 2-7 let; obstaja navzkrižna imunost-pertussis-parakoklush. Klinika (inkubacijska doba - 5-15 dni), poslabšanje kašlja do spazmodičnega značaja, m / b reprises, bruhanje, t - normalno, kašelj 2-3 tedne, brez zapletov, diagnoza - sejanje z nasogramom in AT titrom v serumu. Simptomatsko zdravljenje.
2. ARVI - pomemben katar pojava, kašelj 5-7 dni, s poznejšim zmanjšanjem. Ni ponovitve.
Zdravljenje: hospitalizacija - do 1 leta, zapleti, hudi. Svež zrak, dihalne vaje, hrana. Etiotropic: ampicilin, eritromicin, levomicetin, gentamicin. Patogenetski: aeroterapija, vitamini A, C, c. V, desenzibilizacija. Do 1 leta starosti - Ig 3 ml, nevroplegiki (aminozin, seduxen, propazin), oksigenacija (kisikov šotor), inhalacija.
Preprečevanje: izolacija 30 dni od začetka zaprtja (20 od začetka spastičnega kašlja), stik do 7 let - izolacija 14 dni. Specialist strokovnjak - AKDP (3 mesece 0,5 ml, po enem mesecu 3-krat a / m; revakcin - 18 mesecev), pasivni strokovnjak - Ig 3 ml 2 dni.
Difterija
Difterija je akutna bakterijska antroponotična okužba, za katero je značilen vnetni proces z nastankom fibrinskega filma na mestu invazije patogena, simptomi splošne zastrupitve in poškodbe srčno-žilnega sistema in NS.
Etiologija: Corynebacterium diphteriae, gram +, fakultativni aerobi; variante - gravis, mitis, intermedius.
Epidemiologija: vir - bolnik, nosilec (celotno obdobje bolezni je kužno). Prenos krzna - v zraku.
Patogeneza: penetracija v sluznico - sproščanje toksinov - poškodbe celic na mestu inokulacije - vnetje, počasen pretok krvi, tvorba fibrinskega filma + toksini - poškodbe srca, NS, endokrine, ledvice.
Razvrstitev:
Klasifikacija davice (Rozanov 1944)
1. po lokalizaciji:
Tipično:
Difterija orofarinksa (lokalizirana isletous, loquate membranous, razširjena, strupena (1,2,3 st))
D zgornjih dihalnih poti (grlo (lokalizacija križca), grla in sapnika (navadna sapnica), grla + sapnika in bronhijev (padajoči križ))
Nasofarinks
D nazalna (loquate membranska, razširjena)
D oči (loko lobar, skupne, strupene)
Koža D (loquate, strupena)
D uho (lokalizirano, lokalizirano)
D genitalni organi (lokalizirani, razširjeni, strupeni)
Kombinirano
Atipično:
Podklinična
Kataralni orofarinks
Orofaringealni hipertoksik
D nosni kataral, kataralno-erozivni
D očesne
D koža brez membrane, pustularna, impetigo, panaricija, flegmon, panarik.
2. Po resnosti:
Enostavno: lokalizirane oblike - orofaringealni izlet, d nos, d oči, ušesa, koža d, spolni organi.
Zmerna: lokalizirane oblike - orofarinks, nazofarinks; Pogosti - d nos, oči, ušesa, koža, genitalni organi.
Huda: strupene, hipertoksične oblike.
3. Jadranje:
Brez zapletov
Pri zapletih (miokarditis, PNS (pareza, paraliza), lezije nadledvične žleze)
4. Bakterijski nosilec
Prenova
Prehodni
Kratko (2 tedna)
Dolgotrajno (več kot 1 mesec)
Kronična (več kot 6 mesecev)
Glede na stopnjo zastrupitve: - nestrupena, - subtoksična, - strupena, - hemoragična, - hipertoksična.
S širjenjem racije: - lokalno; - pogosti
Difterija rotogol:
Kataralna mrzlica (atipična): povečane tonzile, rahla hiperemija sluznice, subfebrilnost, majhna zastrupitev
Otoček F-ma: vpogled belkaste barve z nepravilnimi robovi (1-4 cm), tesno povezan z zmerno povečano površino migdalina, T * C - do 38 *, bolečina pri požiranju, povečanje l / y, zmerna zastrupitev
Filmy f-ma: akutni začetek. T * C do 39 *, glavobol, izguba apetita, bruhanje, mrzlica, bolečine pri požiranju, površina Migdalina je hiperemična, prekrita z belkasto-sivim cvetom z gladko površino; tesno spajkane na površino, otekanje okroglih lokov, uvula; včasih paratonsular tkivo; regionalni l / y so bili povečani in boleči, zmanjšanje T * C v 2-3 dneh, obenem pa so ohranili racije na 6-7 dni
Običajen ph-ma: kot z membranskim ph-me + bolj izrazito zastrupitvijo, racije zunaj meja migdalcev (sprednji loki, jezik, včasih stranski in zadnji steni grla)
Strupeno f-ma: tudi + izrazita zastrupitev T * C do 41 *
Hipertoksična f-ma: tudi + huda intoksikacija CNS, možen je pojav ITSH, sindrom DIC \\ t
Stopnja strupenosti:
1. Edem PZHK nad povečanim l / w do sredine vratu
2. Otekanje ključnice
3. Edem pod ključnico
Značilnosti davice pri otrocih prvega leta življenja: redko se pojavi, običajno do 6 mesecev; lokalizacija - nos (namesto filmov kataralno-erozivni proces), koža, grlo (blagi kašelj, stenotično dihanje ni izrazito, kratke faze), rotogloma; s strupenimi - rahlo povečanje l / y, neizražen edem PZHK, nagnjena zastrupitev, znaten edem sluznice, zgodnje širjenje filmske tvorbe.
Larynx diphtheria (croup): pogosto v prvem letu življenja so: - lokalizirani sapi A (grlo + sapnik), - navadni met B (grlo + sapnik + bronhi). Stopnje:
Kataralna (1-3 dni, T * C do 38 *, kašelj, hripav glas, otekanje sluznice);
Stenotična: - kompenzirana (težko dihanje, afonija, zastrupitev, hipoksija, cianoza, 2-3 dni); - subkompenzacije (respiratorna odpoved, dispneja); - dekompenzirana (vznemirjenost, cianoza, oslabljeno dihanje, tahikardija)
Asphyctic (terminal)
Diagnoza: klinika, bakteriološka preiskava, RNA, TPHA, bakterioskopija.
Diagnostika:
Lacunarni tonzilitis - hujša zastrupitev, svetlejša hiperemija tonzil, bližje jeziku; gnojni izliv, enostavno odstranljivi filmi
Folikularno vneto grlo - bolj izrazita zastrupitev, svetlejša hiperemija tonzil, enostavno odstranjene folije itd.
Glivično vneto žrelo - točka, ostenochny ali skupne racije, bolj izrazita zastrupitev, svetlejša hiperemija tonzil, lahko odstranljivi filmi \\ t
Nekrotična angina
Angina Simanovsky-Rauffusa
Apthhous stomatitis
Paratonsilite
Zagothyjev absces
Parotitis
Infekcijska mononukleoza
Križ z ARVI - nenadoma se pojavi med popolnim zdravjem, ni afonije, hitro se izloči (samostojno ali z zdravljenjem)
Zdravljenje: specifični - protitoksični anti-difterični serum (PDS) - apliciran po shemi, odvisno od oblike klina. Predhodno preizkušanje v vzorcu (občutljivost na tuji protein). Skupna doza na tečaj 10-120 ton MO (prvi odmerek 10-80 ton MO, ponovi 0-40 ton MO). Na enem mestu ni več kot 10 ton. V primeru strupene oblike se polovica daje IV. Pri kombiniranih oblikah je odmerek lokaliziran in uravnava toksikozo. Pri blažjih oblikah AB (eritromicin, rifampicin, pinicilini, cefalosporini). Razstrupljanje - nativna plazma, reopoliglukin 5-10 ml / kg. Z B1, PP. Prednizolon 2-3 mg / kg. Ko ITSH - PDS 100-130.000 MO, prednizon, dopamin 1-3 mg / kg, heparin, contrycal, ponos, popravek presnovne acidoze. Ko je kri 1. (natrijev bromid, aminofilin, diuretik), 2. (AB, hormon, sedativ, intubacija).
Preprečevanje: AKDP (od 3 mesecev - 0,5 * 3-krat na mesec, 1-krat - 18 mesecev 0,5 ml 2–6 let), ADP-M (11,14 leta), ADP, AD-M. Kontakt pod ADP-M, ADP + AB.
Shigelez (dizenterija)
20-21 Shigelez - akutna inf zab-e, ki jo povzročajo bakterije iz rodu Shigella, je značilna poškodba sluznice distalnega kolona, splošna toksičnost, bolečine v trebuhu, travmatične nečistoče v blatu (sluz, kri, gnoj).
Etiologija: podskupine: A (Sh. Dysenteriae - Grigorieva-Shiga -), B (Sh. Flexnery), C (Sh. Boydi), D (Sh. Sonnei).
Epidemiologija: vir - bolnik, nosilci. Mm prenos fekalno-ustno. Načini prenosa: Grigorieva-Shiga - kontaktno gospodinjstvo, Sh. Flexnery - voda, Sh. Sonnei - umazane roke.
Patogeneza: Vhodna vrata - gastrointestinalni trakt (per os) - v želodčnem delu umre z nastankom endotoksina - ostalo v debeli K-ku - razmnoževanje (intracelularno).
Razvrstitev:
po vrsti: tipična, atipična (izbrisana, dispeptična, subklinična, hipertenzivna)
Po resnosti: blago, srednje A (s prevalenco lokalnega procesa), B (s strupenim s-mami), C (mešano)
Indikatorji resnosti: simptomi zastrupitve (meningoencefalitis, bolezni srca in ožilja, presnovne motnje), lokalne c-mreže (x-p, pogostost, blato, bolečine v trebuhu, izguba ravne sluznice, zevajoči anus).
Tok: akutna (do 1 meseca), podaljšana (do 3 mesece), hron (več kot 3 mesece) (neprekinjeno, ponavljajoče se).
Klinika: obdobje inkubusa - 1-7 dni.
Značilna oblika je akutni začetek, t = 38-39, slabost, enkratno bruhanje, anksioznost, bolečine v trebuhu, pogoste izcedke, iztrebki, zelenkasto s sluzi, m / b kri. Ob koncu 2 dni - spastični kolitis (bolečina v levi polovici, blato do nekaj deset krat / dan, napačne želje, tenesmus, rektalna pljučnica. Suhi jezik, sigmoidna otipljiva K-ka - tesna boleča vrvica. Krv - levkocitoza z nevtrofi, ESR .
Har-ka pri majhnih otrocih: akutni začetek, t do 40, toksikoza s HC, CVS, nevrotoksikoza, kri v obliki prog ali nečistoč, izhlapevanje ima vedno fekalne har-r, pogosto dolgoročne, m / b konjunktivitis, sepsa, meningitis
Zapleti: izguba sluznice K-ki, krvavitev, perforacija, peritonitis, invaginacija, pristop sekundarnega infarkta.
Diagnoza: klinika, bakteriologija, koprološka raziskava, RNGA.RPGA, RA (diagnoza 1: 100, 1: 200 Flexner).
Diferencialna diagnoza:
1. Salmoneloza - pogostejša, fetidna, v obliki močvirja, tenesma ne, boleče-ke, bruhanje.
2. Ineteroinvazivna eseriheioza - stopnja T, izhlapevanje vodena, delna, sluz, kri.
3. Stafilokokni enterokolitis - običajno do 6 mesecev, vroča voda, izguba mase, tekočina za izhlapevanje s sluzjo in krvjo, dolg potek.
4. Invaginacije - akutni začetek, T-norma, bolečina, brez blata.
Zdravljenje: prehrana, peroralna rehidracija, etiotropna terapija (AB za ser in hude stopnje, do 1 leta - Polymexin M - 100 mg / kg / dan, gentamicin 4-6 mg / kg, rifampicin 20 mg / kg; pri legstvuy - nitrofuran - furazolidon, furadonin) Uporaba baktisubtila, lakto- in bifidobakterina. Enterosorpcija, encimi. Peroralna denoksifikacija (položite, nosilci) parenteralno (prameni). Zdravljenje zapletov.
Preprečevanje: razrešitev po 1-2 negativnih žuželkah (2 tedna po koncu zdravljenja). Opazovanje 3-6 mesecev. Kontakt - 7 dni + bakteriologija.
Salmoneloza
Akutne infekcijske ljudi in živali, mačka povzroča salmonelo.
Etiologija: Gr-, AG - flagellar (H), celična stena (O), lupina (Vi).
Epidemiologija: vir - meso, bolan, jajca ptic, pri otrocih do 1 leta - način kontaktne življenjske dobe: osebje, mati, inf.
Patogeneza: gastrointestinalni trakt - endotoksin - df ne žile, NA - razmnoževanje - sekundarna diseminacija.
Razvrstitev:
Po vrsti: tipična, atipična.
Oblika kln: 1. gastrointestinalni (gastritis, enterit, kolitis, mešani), 2. tifus, 3. septik, 3. izbrisani, 4. subklinični.
Po resnosti: lahka, srednja, težka
Tok: akutna (do 1 meseca), podaljšana (do 3 mesece), hron (več kot 3 mer).
Klinika: inkubacijska doba - 2-3 ure - 5-7 dni.
Akutni začetek, povečan t, mrzlica, slabost, bruhanje (prva hrana - nato žolč), driska (voden, s sluzjo, fetidnim, zelenim), m / b nevrotoksikoza; če kolitis m / b tenesmus. Trajanje 5-7 dni.
Značilnosti do 1 leta - pogosteje enterokolitis, v blatu krvavitev, je izrazita toksikoza, pogosto zapleti (septična oblika, meningitis, encefalitis, osteomijelitis, pristop inf.), Hudi tok, pogosto smrtno. Z razvojem do 10 dni - norma, ni bruhanja, hepatolienalnega sindroma, meteoritisa, toksikoze.
Zapleti: ITSH, OPN, ICE, disbakterioza, reaktivni artritis.
Diagnoza: klinična epidermalna, laboratorijska - krvna, bakteriološka, RPHA (1: 80-1: 320).
Razlika:
1. Dizenterija - kratkotrajna vročina, sindrom kolitisa, blato.
2. Koliinfekcija - pojava enteritisa.
3. Virusna diareja - akutni, hitri tok, m / b kararalnye pojave, izhlapevanje vode brez zastarelih nečistoč.
4. Invaginacija - akutni začetek, T-norma, bolečina, brez blata
5. Tifusni paratifus obs - I - valovita vročina, zastrupitev in izpuščaj.
Zdravljenje: hospitalizacija 1 leto, huda, zmerna oblika. Etiotropic (tyazh, generaliz) - rifampicin 20 mg / kg, gentamicin 15 mn / kg, (pljuca) - polivalentna bakteriofag salmoneloze 10-20 ml. Patogenetska - rehidracija. Ko ITSH - reopolyglyukin, dopmin, kortikosteroidi, diuretiki. Z nevrotoksikozo - aminazin, dipiridoksin, diazepam, dropiridol. Tudi kompleksni enterosorbenti Ig, encimi, vit, biologi.
Preprečevanje: sprejem po negativnem bakteriološkem pregledu (2-3 dni po ukinitvi AB), klinični pregled za 3 mesece.
Escherichiosis
- akutne bolezni prebavil, pogosteje pri majhnih otrocih, ki jih povzročajo različni sevi E. coli.
Etiologija: Gr-, AG - somatska (O), membrane (K), flagelate (N). Podskupine: enteropatogene (EPE - O11, O55, O44, O127 ... - samo do 1 leta), enteroinvazivni (EIE - O28, O124, O151, O144 ... - desenterijski), enterotoksigeni (ETE - O1, O8, O9, O20 ... - teeteropozitivni) ), entrohemoragična (EGE - O157, O159 - hemoragični kolitis).
Epidemiologija: vir - bolnik, nosilec. Hrana, kontaktno gospodinjstvo.
Patogeneza: okužba - tanka do-ka (redko debela) - enterotoksin - d-e do enterocitov, krvne žile, NA - povečana vaskularna penetracija, povečana sekretorna aktivnost epitelija K-ki - izguba vode - acidoza - poškodba ledvic, motena hemodinamika.
Pri majhnih otrocih - EPE inkubus - 5-8 dni. Nastop je akuten, t narašča, zastrupitev, driska (izhlapevanje vodeno, rumena (oranžna), + sluz) - največ 5-7 dni, toksikoza, eksikoza, izhlapevanje do 10-15 krat / dan, bruhanje, sunki, motnje spanja, zmanjšanje telesne mase. V hudi stopnji - + nevrotoksikoza, toksikoza z dehidracijo.
Pri starejših otrocih: EIE (dysenteria-like course) - inkubacijska doba - 2-3 dni. - akutna, povečana t, zastrupitev (prvih 1-2 dni), bolečina v trebuhu, šibkost, brez telesma, pogosto praznjenje, s sluzi, krvjo. ETE - (akutni gastroenteritis) - inkubus - ur-3 dni - akutno, voden blato, vonj in nečistoče, epigastrična bolečina, t norma, trajanje 3-5 dni.
Diagnoza: klinika, laboratorijska - bakteriologija (evakuacija, bruhanje, voda za pranje), IFA, RNGA.
Razlikuj. diagnoza:
1. Salmoneloza - žaljiva, žaljiva, zelena, brez tenesmov, nežnosti v
2. Intestinalni staphylococcus inf - pogosto po odvzemu matere, sekundarni poraz, postopen razvoj.
3. Virusna diareja - akutni, hitri tok, m / b kararalnye pojave, izhlapevanje vode brez zastarelih nečistoč.
4. Enostavna dispepsija - neprimerni dodatki, po regurgitaciji jedi, izhlapevanje s kislim vonjem. Prehranska korekcija - obnova f-tacije.
AB - težka - polimeksin-M, biseptol, levimitsitin, gentamicin.
Biologics - Bifidumbacterin, Colibacterin, Lactobacterin, Acipol, Bakteriofag.
Rehidracija - v prvih 6 urah - število tekočin (ml / h)? M? P / 6? 10 (m-telesna masa, p-% izguba mase). Po vzdrževalni terapiji (? 80-100 ml / kg) - glukozolan (NaCl 3,5 + Na bikarbonat 2,5 + KCl 1,5+ glukoza 20 g - na 1 l vode), rehidron (NaCl 3,5+ KCl 2,5 + citrat Na 2,9+ glukoza 10 g + 1 l vode) –1-2 čajne žličke vsakih 5-10 minut. + sladki čaj, decoction riža. Ustna rehidracija - 1-2. Pri 3 st - in / in - koloidnih raztopinah (1/3 tekočine), sestava: z izotonično dehidracijo 10% glukoze: raztopine soli = 1: 1 (do 1 leta 2: 1), s solitiatom (1: 3 (1: 2)), z difuzijo vode (3: 1 (2: 1)). Pod nadzorom BCC, elektroliti. Obnovi K, Na, Cl.
Preprečevanje: režim San Gig, izolacija vira ...
Akutna črevesna inf., Ki jo povzroča pogojna flora.
1. intestinalna informacijska etiologija - lezija po vrsti gastroenteritisa, enterokolitis. Proteus - fakultativna anaerob, AG - somatska (O), flagelatna (P). Epidemiologija: vir - bolan, nosilec, m / b živali. Patogeneza: razvija se na ozadju zmanjšane imunosti, dysbacteriosis. Z masivno okužbo - endotoksin povzroča običajno intoksikacijo. V drugih primerih - je postopek počasen, lahko se sprosti v krvni obtok z razvojem sekundarnih žarišč okužbe. Klinika: inkubacijska doba je 2-5 ur. V starejših - toksikoinfekcija hrane, pri mlajših (inkubacija - 2-5 dni) - enterit, enterokolitis - blato - tekoča, zelena, nečistoče sluzi in kri. Diagnoza: klinika, kri (levkopenija, nevtropenija, limfocitoza, ESR), sigmoidoskopija, bakteriologija, RA, RNGA. Zdravljenje - AB - samo v težkih pogojih.
2. črevesne informacije, ki jih povzroča Klebsiella - potekajo po vrsti. Etiologija: AH - somatska (O), kapsularna (K). Epidemiologija: vir - bolan, nosilec, m / b živali. Novorojenci imajo pogosto izdelke za nego. Potogeneza: vhodna vrata - gastrointestinalni trakt - z veliko okužbo - toksemija - invazija - masna bakterijemija. Klinika: inkubacijska doba: 3-5 dni, akutna - T - 39-40, bruhanje, driska (vodena, zelenkasta, z neprebavljenimi kosi hrane), toksikoza, eksikoza, zmerno otekel trebuh. Diagnoza: sejanje, RA, RZK. Zdravljenje: isto.
3. črevesne informacije, ki jih povzroča Pseudomonas aeruginosa - pogosto bolnišnična okužba (ponavadi pljučnica, meningitis ...). Etiologija: ukzotoksin, hemolizin, enterotoksin, levkocidin, kolagenaza, elastaza. Epidemiologija: vir - bolnik, nosilec, bolnišnična okužba (gnojne rane, pljučnica ...), m / b živali. Patogeneza: primarna (gastritis, enterit, enterokolitis), sekundarna. Klinika: inkubacijsko obdobje: 3-5 dni, razvoj postopnega, poslabšanja splošnega stanja, subfibrila T, evakuacija 5-20 krat / dan (tekoča, zelenkasta, žaljiva, sluz, kri m / b). Dolgo časa, m / b valovita. Gestroenteritis (toksikoinfekcija s hrano) pri starejših osebah. Dignoze: Bakteriologija, PHA, RA. Zdravljenje: AB - gentamicin, polmeksin M sulfat.
4. informacije o črevesju, ki jih povzroča kampilobakter - etiologija Campilobacterja (vibrio). Epidemiologija: vir - živali. Patogeneza - vhodna vrata - gastrointestinalni trakt - proliferacija debele in tanke do-ke - bakterijemije, toksemija - generalizacija. Klinika: inkubacijsko obdobje: 2-5 dni, akutno - T - 39-40, ponavljajoče se, vendar ne pogosto bruhanje, anoreksija, počasnost, anksioznost, driska (voden, fetiden - 2-20 krat / dan - sluz, kri se pojavi pozneje) bolečine v trebuhu, po praznjenju k-ka se zmanjša, želodec je zmerno otekel. Diagnoza: koprogram, sejanje, RA, RPGA, RZK. Zdravljenje: isto.
5. črevesna citrobakterija inf - vir - bolnik, nosilec. m / b hišni ljubljenčki. Otroci v zgodnji starosti so bolni. Pri starejših redko - toksikoinfekcija hrane. Klinika: pri majhnih otrocih, enterokolitis (blato, kri, zastrupitev). Dignoze: Bakteriologija, PHA, RA. Zdravljenje: isto. Preprečevanje: ni razvito.
1. OKI, ki ga povzroča stafilokitis
Etiologija: gr +, S. Aureus, S. Epidermidis, S. Saprophyticus.
Epidemiologija: vir inf-bolnikov, nosilcev.
Razvrstitev:
Po lokalizaciji: lokalizirane oblike (respiratorni trakt, prebavni trakt in žolčevod, ledvice, centralni živčni sistem, ...), generalizirane.
Poškodbe prebavnega trakta: gastroenterokolitis (toksikoinfekcija hrane), enterokolitis (primarni, sekundarni).
Po resnosti: lahka, srednja starost, težka.
Klinika: Primarni enterokolitis - po eksogeni okužbi, pogosteje pri otrocih prvega leta življenja. Pogosto v zgodovini prerenednega omfalitisa, gnojnega konjunktivitisa, stapiloderme, materine debelosti (gnojni laktacijski mastitis), neugodnega premorbitnega stanja (rahitis, hipotrofija). Nastanek zab-I pogosteje postopno (m / b akutno), t - subfibril, m / b enkratno bruhanje, izhlapevanje do 10-krat / dan (rumeno ali zelenkasto, s sluzjo, rdečimi progami krvi), meteorizem. Trajanje do 4-5 tednov. Pretok valovit. Morda obstaja črevesna toksikoza z eksikozo 1-2 St, t do 39, ponavljajočim bruhanjem, evakuacijo do 15-krat na dan (voden), bledico, potopljenimi očmi in vodnjaki, suhimi sluznicami, napihnjenim trebuhom, izgubo telesne teže, hepatosplenomegalijo, oslabitvijo tonov. Krvna levkocitoza, nevtrofilija, levi premik, ESR.
Sekundarna: pri sepsi, pljučnici, gn. vnetje srednjega ušesa, m / b z disbakteriozo. Klinika + z glavnim zab-ya.
Diagnoza: klinika, bakteriologija, serumska raven AT.
1. AB (7-10 dni) - natrijeva sol oksacilina v / m, v / v 50 - 100 mg / kg * 4-krat / dan, karabinilin, gentamicin, Brolomicin, garamicin.
2. Imunoterapija: pasivna - anti-sphacophilus plazma, hiperimunski antistafilokokus Ig; aktivni - adsorbirani toksoid stafilokokov, antifagin stafilok, avtovoccina.
3. Biološki proizvodi - bifidumbakterin, laktobakterin, bifikol.
4. Popravek CBS, rehidracija.
Okužba z rotovirusom
Rotavir iinfekfíya - tse gosere infektsíyne zakhvoryuvnya, sprinchinene vírusom, yaky nalitit do madeža reovírusіv, vrsta rotavírusív і ja Har-Xia sindrom intoksikatsíí ro, rosvami za yarke trashey, trakt trav трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав трав
Etiologija: rotavirus gr A (4 serotipi).
Epidemiologija: Dzherelo - bolí i nosija, mehanízm peredіі - kontakt; pik haemorum - listni padec - lutija.
Patogeneza: ustno - travni trakt - enocitom črevesja (proliferacija) - vnetni proces - dyareny sindrom.
KLINIKA: Incubus - 1-5 díb; storži gastry na 1 dobou - gastroenteritis in enteritis (trg vodni viporozhnennya, pínistí rahlo rafinirano, brez patol hiše, s neznatno kyl-tyu sliz, z ostrega vonja - 5-20 krat za doboo; T * S - 38-39 *). Neznaten dan 7-10 dni. Slabost, v lya, adinamiya, golovniy Bil. Večina bolnikov ima 3-4 dni simptomov katarakte. Dihalni sindrom: hiperemija in zrnatost zrn brez nagnjenosti k povečanju Mozhlyviy eikoz 1-2 žlici. Pri otrocih do 1 roke je težka pebíg.
Diagnoza: vrsta anamneze, epidamna anemija, laboratorijski laboratorij (IFA, RN, RTGA z antigenom rotavirusom).
Difdiagnostika: GKI - rotavirni gastroenteritis malosyndromniy; kolera - z infuzijo rotavirusa, har-ni viporozhnennya, ki živijo v živalih, napenjanje, katarje; salmoneloza - sindrom zastrupitve, zelena vorporozhnennya s domizkami slizu, da je kri, hepatolyshenalny sindrom.
Šifriranje: dieta z določljivem vogledovív, več bílka; sorbent, eubíotiki; priporočamo - cholesteramіn, smekta; ko neobhídnostі - regdratsіya.
Profilaktika: specifični nemak; Viyavlennya, da izolacija horih.
Pseudotuberkuloza
Akutna inflacijska bolezen, zoonoza, inks, vročina, škrlatni izpuščaj, poškodbe drugih organov in sistemov.
ETIOLOGIJA - Iersinija psevdotuberkuloza. Kapsula, endotoksin (topna frakcija O-AG). Občutljivo na sušenje, sonce. Za somatske S-AG in R-AG ter brazdaste R-AG 6 serovarje (običajno 1,3,4). Visoka invazivna sv-va - zlahka prodre skozi naravne ovire.
EPIDEMIOLOGIJA Vir - divje in domače živali (večinoma mišje kot glodalci - okužijo vodo in hrano). Pot je hrana (solata, sadje, mleko, voda). Ne najdemo pri otrocih, mlajših od 6 mesecev. Sezonskost - celo leto z največ februarjem, marcem.
PATOGENEZA Patogen - črevo skozi usta (faza okužbe) - invazija sluznice (enteralna faza) - vnetje sluznice in limfe (faza regionalnega inf-ii) - kri - notranji organi (jetra, pljuča, srce, ledvice - faza generalizacije) ); alergijske komponente (izpuščaj, artralgija, nodoza eritem).
KLASIČNE OBLIKE CLASSIF-I
Značilne oblike: škrlatna, trebušna, artralgična, ikterična, kombinirana, generalizirana
Atipično: kataralna, izbrisana, subklinična
Težka: lahka, srednja, težka. Indikatorji resnosti - a) meningoencefalični sindrom, b) krvavitev, c) precejšnje poškodbe jeter, d) trebuh, e) sklep, e) posploševanje
Za: gladko, z eksacerbacijami in ponovitvami, z zapleti.
KLINIKA Inkubusno obdobje - 3-19 dni (6-8), pojav je akuten, zvišanje T na 38 - 400 ° C. Intoksikacija, kataralni sindrom, izpuščaj 2-4 dni. Manifestacije vseh sindromov (glej klasifikacijo, odvisno od oblike - prevladuje klinika tega sindroma).
DIAGNOSTICS Kultiviranje krvi in brise iz orofarinksa (1. teden), izpljunitev, kakec, urin - za poudarjanje Yersinia. Serologija - RA, RSK, RPGA (diagnostični titer 1: 200), RTG. Po metodi parnih serumov - v prvih dneh in po 2-3 tednih se titer poveča 4-krat.
ZDRAVLJENJE Način postelje, popolna prehrana, AB za zmerne do hude oblike - Levomycetin, tetraciklin, gentamicin V / m. Razstrupljanje - 5% hl z insulinom, albuminom, plazmo, reopoliglukinom. Hormoni: prednizon 1-2 mg / kg / dan - s hudim, artritisom, nodosom eritema. Metiluracil, pentoksil, Vit S. S poliartritisom - NSAID; kardiovaskularna žila - korglikon, kordiamin; Hemoroidni sindrom - Heparin, aminokaproik.
PREPREČEVANJE Trajanje hospitalizacije - do 7-10 dni normalne T + normalne krvi in klinike. V opazovanju izbruha 3 tedne, prepoved - surova zelenjava brez toplotne obdelave. Nadzor glodalcev.
Jersey
Akutna nalezljiva bolezen. Anthropozoonoz z inx-s in primarno lezijo prebavil, jeter in sklepov.
EPIDEMIOLOGIJA Vir - miši, podgane. Prenosna pot - hrana, stik, aerogena. Dejavniki - mleko, meso, zelenjava, sadje, roke, jedi, izdelki za nego. Sezonskost - vse leto, največ od oktobra do maja. Otroci, stari od 3 do 5 let, večinoma zbolijo.
ETIOLOGIJA Iersinia enterocolitica (Gr - bacillus ali coccobacterium), po izbiri aerobna, brez spora. Odporen na nizke T, 5 biovarov, za O-AG 30 serovarjev.
PATOGENEZA Patogen - usta - tanko črevo (primarna lokalizacija) - razmnoževanje, največ - v terminalnem delu tankega črevesa - vnetje (od kataralnega do ulceroznega nekrotičnega) - periferni limfociti (hiperplazija, nekroza ali mikrobisca) - zaključek, ali: - krvni abscesi jeter, vranice, pljuč, kosti. Alergijske manifestacije - eksantem, artritis, artralgija, mialgija, miozitis, bolezni srca, nodozni eritem, Reiter sindrom.
KLASIFIKACIJA
Oblike: črevesno (večinoma), abdominalno, hepatitisno, septično, sklepno, eritemsko nodozno.
KLINIKA Čas inkubiranja 5-19 dni (7-10). Nastop je akuten, T 38-39, inx-I, driska (3-15): sluz, zelena, včasih kri. Trajanje bolezni 3-15 dni. Vedno bo sranje in druge manifestacije - odvisno od oblike. V velikih-va za svetlobo in zmerno. Simptom "kapuco", "rokavice", "nogavice" - izpuščaj. Generalizirana oblika: pojav akutnega, inx-I, 2-3 dni - rdečkast ali rdeč kot izpuščaj, madež, okrog sklepov, hepatoplenomegalija, bilirubin se je povečal zaradi povezanega. Urin: albumin, jeklenka, purija. ESR 50-70. V obdobju slabljenja, luščenje: velike plošče - dlani, noge, pityrius - deblo, okončine. Trajni simptom bolezni - bolečina okoli popka in desnega ilijaka. Hepatitis - visoka T se ne zmanjša v ledeničnem obdobju, driska, bolečine v trebuhu, temen urin za 3-5 dni, zlatenica. Jetra so povečana, bolezen I, gosta. Eritem je nodularen (otroci po 10 letih) - akutni, z inksom, povišan T, izpuščaj na nogah, v obliki bolečih rožnatih cianotičnih vozlov. Izginja c / o 9-22 dni.
DIAGNOSTIKA Bakteriološka metoda - izolacija iz kake, krvi, urina, gnoja, sluzi iz žrela, l / a (1. 2-3 tedna). Serologija: RA z živo ali mrtvo kulturo Jersinije (1:40 - 1: 160), 1: 200 RPGA.
ZDRAVLJENJE kloramfenikola sukcinata 7 dni, če ni učinka gentamicina 7 dni. Glejte tudi psevdotubično zdravljenje.
PREPREČEVANJE Odobritev po razrešnici za delo omogoči po 3-kratnem zavrnitvi pregleda tankerja. V izbruhu - končna dezinfekcija (po izolaciji pacienta), 18 dni, da pazi na stik. Veterinarski nadzor za domače in kmetijske živali.
Mononukleoza
Akutna febrilna bolezen s poliadenitisom, pretežno limfom materničnega vratu, povečana vranica, jetra, tonzilitis, virociti v krvi.
ETIOLOGIJA Epstein-Barr virus (EBV) se razmnožuje v B-limfocitih brez citolize.
EPIDEMIOLOGIJA je vseprisotna, občasna pojavnost. Sezonskost - celo leto, večinoma pomlad, jesen. Vir - bolnik, virus. Mehanizem - zračni, kontaktni. Vhodna vrata - orofaringealna sluz in zgornja dihala. Odporna na imunost.
PATOGENEZA EBV je tropni za limfoidno-reticularni sistem, virus prodre v limfo, kri, nato v limfo, jetra, vranico. Poraz palatine, nazofaringealne tonzile - edem, hiperemija, težave z nosnim dihanjem. Poraz tonzil + bakterije = angina. Preobčutljivost org-ma - alergijske reakcije. Fiksacija EBV na površini B-limfocitov - aktiviranje T-morilcev, EK-celic, K-celic - povečanje aktivnosti T-supresorjev - zaviranje proliferacije in diferenciacije B-limfocitov (zato niso maligni). V ikteričnih oblikah, enojni žolčni tromb in odlaganje žolčnega pigmenta v hepatocite osrednjih con lobul.
KLASIFIKACIJA Tipične oblike: so lahke, zmerne, težke. Atipično - izbrisano, brez simptomov, visceralno. Indeks resnosti je stopnja zastrupitve ,? bezgavke, spremembe v orofaringeksu, težave z nosnim dihanjem ,? jetra in vranica, spremembe v krvi.
KLINIKA Obdobje inkubusa je nekaj dni - 1-2 meseca. Začnite z navdušenjem? T do 38-40, inx, bolečine v mišicah in sklepih. Nepravilna vročina 1-3 tedne. Bolečine med požiranjem. Tonzilitis od kataralnega do nekrotičnega ulkusa s tvorbo fibrinskih filmov. Poliadenitis, včasih mesadenitis, možna skorja, škrlatni, urtikarnaya, hemoragični izpuščaj (traja 1-3 dni). ? jetra, vranica od 3-5 dni. Zabuhlost obraza, edem vek, tahikardija, utišani toni, včasih sistolični hrup. Vročina od 3 dni do 3 tedne. Ob koncu prvega tedna izginjajo racije iz mandljev in hiperemija grla. L / y? h / s 2 tedna - nekaj mesecev. Virociti odkriti v krvi od 6 tednov do 4-6 mesecev.
DIAGNOSTICS Krv: levkocitoza 9-15 * 10 9 / l, virocytes 15-50%, ESR 20-30. Serologija: okrožje Paul-Bonnel-Davidson (z rameni eritrociti), okrožje Lovrik-Volnera, okrožje Hoff-Bauer (s konjskimi konji) - metoda ekspresne diagnostike. IgG, M proti virusni kapsid AG. AntiWREBG IgG, M.
ZDRAVLJENJE Dieta - ne jejte: začinjene, ocvrte, ekstraktivne hrane. Pijte veliko. Vitamini. Usta izperite z 2% NaHCO3, decoction iz kamilice, si umijte zobe, kapljice za nos v nosu. AB - otroci do 3. leta starosti v nevarnosti? mikrobi, starejši - z masivnimi plastmi na tonzilah (makrolidi). Hormoni - s hudimi oblikami z izrazito alergijsko komponento od 1-2 mg / kg / dan za 3-5 dni. Oslabljeni otroci - normalni človeški Ig - 1-2 odmerki.
PREPREČEVANJE Posebna ne porabi, za stik - nadzor 20 dni.
Okužba z enterovirusom
Poimenovani z enterovirusi - Coxsackie, ECHO, za katere je značilna vrsta klinik, povezanih s zastrupitvijo, zvišano telesno temperaturo, poškodbo NS in mišičnega sistema.
ETIOLOGIJA Coxsackie, ECHO - skupina intestinalnih virusov z enoverižno linearno RNA. Coxsackie - skupina A (24 serovarjev), B (6 serovarjev). ECNO - 34 serotipov. Od osebe izstopajo iz nazofaringealnih izpiranj, krma, krvi, cerebrospinalne tekočine. V okolju - v kanalizaciji, muh, nekaterih hišnih ljubljenčkih.
EPIDEMIOLOGIJA Vir - nosilec virusa psh ali virus. Pot prenosa - fekalno-oralno, v zraku. Sezonskost - vse leto, največ - poletje, jesen.
Pri novoridae je značilna oblika encefalomiokarditis; v prvih mesecih življenja - enterovirusna driska; 1-3 let - oblike paralitičnega poliomijelitisa; šolarji - meningitis.
KLINIČNE OBLIKE Splošna klinika: inkubacija - 1-10 dni, začetek je akuten, T 39-40 (3-5 dni). Intoksikacija sdm, zardevanje obraza, vratu, včasih z makulopapularnim izpuščajem, hiperemija žrela, zadnja stena žrela, veznica. Kri -? ESR, relativna nevtrofilija, limfopenija.
Serozni meningitis: otroci, stari 5-9 let, serozno vnetje mehkih lupin, ependyma s hidrocefalično-hipertenzivnim sdm. Slabost, ponavljajoče bruhanje, bolečine v trebuhu, delirij, konvulzije. Vsi - glejte splošno kliniko, + mehko zrnato nebo. Od 1. dneva meningealnih znakov. Abdominalni refleksi? Pri otrocih v zgodnji starosti je pomlad napet, utripa. Včasih asimetrija obraza, tetive, kožne reflekse. Liker - transparenten, pod? tlak, citoza - 0,1-0,5 do 109 / l (normalno 1-6 do 106 / l), prva nevtrofilna-levkocitna, od 7-8 dni limfocitna ,? od 10. dne. Beljakovine - norma, sladkor, kloridi - norma. ESR zmerno ?, povišana telesna temperatura 1-10 dni, stopnja cerebrospinalne tekočine za 3-4 dni.
Epidemicna mialgija: Coxsackie B virus, glejte splošno kliniko + hude bolecine v prsih, zgornjem delu trebuha, okoncinah, spasticnost z napadi 10-30 minut ,? med kašljanjem, premikanjem. Zaradi tega postane dihanje plitvo, pogosto. Včasih bolečine v hipohondriji, ilijačni regiji, v bližini popka. Fotofobija? submandibularno, cervikalno l / y, v pljučih samotno suho ali mokro rales, občasno? jetra in vranica. Pretoka v valovih 3-5-7-14 dni. Relapse je možno. Kri - levkopenija, nevtrofilija ,? ESR.
Paralitična oblika: Koksaki A. ESNO - otroci stari od 4 do 8 let. Za pljuča, T-norma, centralni živčni sistem - počasno monopareza okončin, šibkost M-C zadnjice in stegna, gastrocnemius, včasih obraza. Tonus mc ?, tetiva ref-s ?, liker - norma. 7 par poraženih s perifernim tipom, hitro obnovljen. Lahko posnemajo otroško paralizo.
Herpangina: Coxsackie A, B, ECHO. T - 39-40, glavobol, bruhanje, bolečine v trebuhu. Zev: hiperemija na rokah, tonzile, jezik, posteriorna stena žrela - papule, hitro se spremeni v mehurčke - razpočene - plitvo sivo rumene rane z rdečim robom (5-10 ali več). Pogoltne boli. Podčlovek l / y ?, občutljiv. Kri -? ESR. Traja 1-7 dni, razjede se zdravijo 4-7 dni. Popolno okrevanje.
Enterovirusna vročina: Coxsackie, ECHO. 3 dni, blag glavobol, včasih slabost, bruhanje, paroksizmalna bolečina v trebuhu. Hipreremija grla, jezik prekriven ,? l / y, jetra, vranica. Corendiform izpuščaj. Traja 2-3 tedne.
Epidemijski izpuščaj: Coxsackie, ECHO. Starejši otroci. Inkubacija 4-5 dni. T 37.5-38. Glavobol, bolečine v mišicah. Hipreremija grla. Po 2 dneh T? Se stanje izboljša, na obrazu, prsih, okončinah se pojavi izpuščaj, eritematozni, madežasti. Izginja c / o 2-4 dni. Na sluzasto pikčasti enantemi. Bolezen traja do 1 tedna. Pigmentacija 5-6 dni, brez pilinga.
Poletje gripa: Coxsackie A, B, ECNO. ? T, gola bolečina, izcedek iz nosu, suh kašelj, slabost, bruhanje. Obrazna hiperemija, žrelo, konjunktivitis ,? l / y, jetra. Enostavno za 1-5 dni.
Enterovirusna driska: otroci, mlajši od 4 let, T 38-39, bruhanje, bolečine v trebuhu, srachka. Poop redkih voden, včasih zelenkast. Od 1 dneva je driska v kombinaciji z izcedkom iz nosu, hiperemija sluznice, suhi kašelj, traja 2 tedna.
Encefalomiokarditis plemičev: Coxsacke B. Okužbe matere ali bolnikov ali intrakutalno. Nastop je akuten, 38-40, letargija, zaspanost, bruhanje, srachka, razvoj pomanjkanja srca in encefalitis s toničnimi ali kloničnimi krči, oslabljena zavest. Liker - celice 0,1-0,3 * 109 / l ,? veverica EKG -? napetost, zavrnitev T, koničast P, razširitev QRS, odmik ST. Za 1-2 dni - smrt.
DIAGNOSTIKA Virologija - 1. dan izpiranje iz nazofarinksa, krma, liker. Serologija - RAC metoda pari sera v 1. dan in 2-3 tedna (? Več kot 4-krat).
ZDRAVLJENJE? -Globulin 1-6 ml 1. dan, RNaza 3-20 mg 6-krat na dan. Simptomatska: zvišana telesna temperatura, dehidracija, razstrupljanje, bolezen. Z encefalomiokarditisom - hormoni. Termalni postopki - z mialgijo, paralitično obliko. AB - z 2-urno okužbo.
PREPREČEVANJE Hospitalizacija - do 10 dni. Izolacijski kontakt za 14 dni.
Meningo-coccoin okužba. Gnojni meningitis. Meningokokemija in dr.
Za akutno antroponotično bolezen, ki jo povzroča meningokok (v nadaljevanju "m-coc"), je značilen klinični polimorfizem (od nazofaringitisa in preprostega prenašanja do generaliziranih oblik).
ETIOLOGIJA Patogen Neisseria meningitidis. Diplococcus Gr-. V skladu s strukturo AG 13 serotipov (A, B, C, D). Pri bolnikih raste na sluznici nazofarinksa, cerebrospinalna tekočina, se sprošča iz krvi. Lahko oblikuje L-oblike. Največja virulenca seroskupine A (zaradi visoke invazivnosti).
EPIDEMIOLOGIJA Vir - bolnik in nosilec. Najbolj nevarni bolniki z meningokoknim nazofaringitisom oddajajo m-coc 3-4 tedne. Zdravo stanje nosilca je od 2 do 6 tednov (veliko več). Mehanizem prenosa je v zraku, prispeva k kašlju, kihanju, izcedku iz nosu. V okolju je nestabilen. Največja pojavnost je februar - april. Indeks kužnosti je 10-15%. Postinfekcijska odporna tipska imunost.
PATOGENEZA Mokoki - nosna sluznica, žrelo - nazofaringitis, lokalno? pregradnost pregrade - limfa, kri (bakterijeremija). Na tej stopnji je lahko omejen, če na mestu invazije ni patoloških pojavov - zdravega nosilca. Intenzivna bacteremija ,? reaktivnost org-ma-limfogene snovi prodre v krvni obtok, pogosto se razširi v možganih in hrbtenjači skozi žilni pleksus možganskih prekatov - encefalitis, ventrikulitis, meningitis. Če se m-koka vnaša v druge organe in tkiva (koža, sklepi, srce, ledvice, pljuča), meningokokemijo (m-kokalni sepso). Endotoksin - žilni strup (spazam kapilar, njihova prepustnost). Patogeneza ITSH: izvira iz velikih bacemij in toksinemije. Hemodinamika z zmanjšano endotoksinom, mikrocirkulacija - DIC-sdm. Kot rezultat, hemoragični sdm (nadledvični infarkt, krvavitev v sluznico). Vnetje meningealnih membran, ki se ne raztezajo +? intrakranialni tlak = premik GM in prodiranje tonzile malih možganov v velik foramen - smrt zaradi dihalne paralize. Cerebralni kolaps vodi do razvoja subduralnega izliva.
KLASIFIKACIJA Lokalizirane oblike: meningokocusija in akutno nazofaringitis. Generalizirane oblike: a) značilne - meningokokemija, meningitis, kombinirani meningoencefalitis; b) atipični - serozni meningitis, hiperakutni m-kokalni sepsa, fulminantna mokokemija. Redke oblike: m-kokalni endokarditis, artritis, sinovitis, iridociklitis, pljučnica.
KLINIKA Inkubus 2-20 dni.
Nazofaringitis: pojav akutnih, T-norm, subfebr ali febrilnih (1-3 dni). Glavobol, vneto grlo, zamašen nos, letargija, šibkost, bledica. V žrelu - hiperemija sluznice, zadnja stranska zrnatost (hiperplazija limfoidnih foliklov). Kri - v 50% primerov - nevtrofilna levkocitoza. Nazaj pregled sluzi iz nazofarinksa, epidemiološko stanje.
Meningokokemija: akutni začetek, T 38-39, inx-I, bolečina v hrbtu, okončinah, žeja, bledica. Po 4-6 urah hemoragični izpuščaj na zadnjici, stegnih, nogah, telesu, sledi nekrotizacija, zavrnitev in nastanek brazgotin. Hemoragični sdm: krvavitve v beločnico, veznica, sluznica žrela, maternica, nos, želodec. ? glavobol, možganski krik, ponavljajoče bruhanje, motnja zavesti, krči. Poraz majhnih sklepov. Pleuritis, artritis, tromboflebitis, endomioperikarditis, akutna odpoved ledvic, glomerulonefritis, pielitis. V izjemno ostri obliki - Waterhouse-Frederiksen sdm. Kardiovaskularna insuficienca (cianoza, nitasti pulz, krvni tlak, kolaps). Razvija se ITSH, stopnje: 1 - kompenzirana: T 38-40,5, tahikardija ,? BH, BP - norma. Konvulzivna pripravljenost, hiperkoagula. 2 - subkompenzirana: koža je bledo siva, hladna, mokra, akrocijanoza, T 37.2. ? HR,? BH ,? HELL. Toni so gluhi, oligurija, zmedenost, acidoza, DIC 2. stopnje (hipokagulum). 3 - dekompenzirana: nezavestna, popolna cianoza, večkratni hemoragično-nekrotični elementi, venska zastoj deformacije. Impulz je utrujen, zadihan? Srčni utrip, krvni tlak - 0. Mišična hipertenzija, hiperrefleksija, patološki refleksi. Učenci so zoženi, fotoreakcije ?, mening-s, konvulzije. Anurija, acidoza, DIC 3-4 Art. Pljučni edem je možen, GM. 4 - agonalno stanje: ni zavesti, arefleksija, atonija, zenice razširjene, ne reagirajo na svetlobo ,? otekanje GM, pljuča.
M-kokalni meningitis: nenadoma? T do 39-40, glavobol v čelu, zatrtost otežena zaradi dražljajev - zvok, svetloba, bruhanje brez slabosti, psihomotorna agitacija se nadomesti z zaviranjem, zaspanostjo. Bolečine vzdolž hrbtenice, splošna hipeestezija. Pozo "kazalec". + sm Kernig, Brudzinsky, Huyen, Lesage, Babinsky, Gordon. Liker - 1. dan je prosojen ali rahlo opalescenten, nato - blaten, gnojen. Celice - 1000 chi v mkl. Beljakovine, sladkor, kloridi ?.
M-kokalni meningoencefalitis: prevladujejo encefalitični simptomi: motorična agitacija, motnje zavesti, konvulzije, lezije 3,6,7,8 parov. Možne so hemi- in monopareza, bulbarna paraliza, ataksija. Pot je zelo težka.
M-kokalni meningitis in mokokcemija: najpogostejša varianta generaliziranih oblik m-kokalnih informacij. Prevladuje ena oblika. Resnost je posledica izrazite baktemije in sprememb v centralnem živčnem sistemu ter drugih organih in sistemih.
Klinika edema in otekanja GM: oslabljena zavest, bruhanje, psihomotorna agitacija, klonično-tonične konvulzije, zardevanje obraza, cianoza, hipertermija, izumrtje refleksov roženice, zoženje učencev ,? r-s na svetlobo? Ali se srčni utrip spremeni? HR. Torej?
Pri dojenčkih m-kokal inf-d spremlja možganska hipotenzija, s toksikozo in eksikozo z drisko. Razvija se v nekaj urah. Stanje? na oči. Obraz se izostri, ponavljajoče bruhanje, konvulzije, mišična hipotonija ,? refleksov. Pri kršitvi podolgovate medule je pulz redka, nepravilna, Cheyne-Stokesova dihanje. Smrt zaradi pljučnega edema, zastoja dihanja. Ependimitis se pojavi v zgodnjem ali poznem obdobju meningitisa: zaspanost. Motorno vznemirjenost, izčrpanost, sopor ali koma. Hiperton MC, tremor udov, konvulzije, hipeestezija. Pri dojenčkih - izboklina velikega fontanela, divergenca šivov, podolgovate noge, križane. Prsti so upognjeni v pest. Značilnost je izčrpanost, ki meji na kaheksijo (z normalno prehrano). Liquor xanthochromic ,? beljakovin, sestava celic je normalna. Liker iz prekatov - gnojni, s prisotnostjo polinuklearjev in m-kokov.
DIAGNOSTIKA Izolacija zraka iz krvi, nazofarinksa, cerebrospinalne tekočine. Ekspresna metoda - bakterioskopija debele kapljice, pth koaglutinacija, encim AT, metoda proti imunoelektroforeze. Serologija - rnga z meningokokno eritrocitno diagnozo seroskupin A, B, C. Krv se pregleduje v dinamiki s intervalom 5-7 dni + splošno analizo cerebrospinalne tekočine.
M-coccal inf-1 otroci 1 leto: pogosteje m-kokemija in njene fulminantne oblike. Pri meningitisu so meningealne C-mi blage ali odsotne, prevladuje pogost simptom: hiperestezija, klonično-tonični konvulzije, tremor v roki, brada, ponavljajoče bruhanje, c-le Lesage, drža "pes pes". Prva tesnoba, nato šibkost, jok, prodorni krik. Pri dojenčkih encefalitis, ependimatitis, tekočinski razkrojni trakt - hidrocefalus. Za počasno, dolgotrajno. Sanacija tekočine z zamudo, pogosto rezidualni učinki, zapleti. Pristop 2 mikroflore.
ZDRAVLJENJE Nosilci: grlo z 0,05-0,1% permanganata, 0,02% furacilina, UVR, 4-5 dni eritromicin, kloramfenikol, Vit, antihistaminik. Splošno: kloramfenikol 25 mg / kg, gripa? -Globulin 1-2 odmerki. Pri meningealnem sdme - lasixu 1-2 mg / kg. Navdušenje, krči - seduksen. Z nevarnostjo ITS, prednizon 2-3 mg / kg, z ITS, prednizon 5-10 mg / kg. Razstrupljanje - reopolija, albumin, 10% glukoza. Meningokokni meningitis: benzilpenicilin - i / m 200 000-400 000 / kg (za otroke do 6 mesecev - 300 000-500 000) vsake 4 ure, v prvih 3 mesecih - vsake 3 ure. Ko endotoksični šok - kloramfenikol sukcinat 80-100 mg / kg / dan vsakih 6 ur. Zdravljenje ITS - odvisno od stopnje hidrokortizona 20-40-80 mg / kg / dan, prednizon - 5-20 mg / kg / dan, nato zaporedno ponovno poliolo 10 ml / kg, 10% albumin 5-10 ml / kg, 4% soda - 2 ml / kg, 10% CaCl ali gluklat kot 1 ml na leto življenja. Kokarboksilaza - 50-100 mg, 5% Vit C 5-10 ml, s konvulzijami - seduxen. Za stabilizacijo krvnega tlaka - dopamin 2-10 mg / kg / min, z akutni edem možgani - manitol 1-2 g / kg, furosemid 1-2 mg / kg, 10% albumin, koncentrirana plazma - 5-10 ml / kg, hormoni, antikonvulzivi, kisik. Zdravljenje DIC - intravensko heparin 100-50-15 U / kg glede na fazo (4 je kontraindicirana), contrycal, trasiolol - 1-2000 U / kg, sveže darovalne krvi, trombomer; ditsinon 12,5% 0,5-2 ml vsakih 4-6 ur; s krvavitvijo protrombinom, aminokaproic.
PREPREČEVANJE Za skupinske bolezni v zaprtih kolektivih - karantena za 10 dni (termometrija vsak dan, ENT pregled). Vse kontaktne bakisledovaniya sluz nazofarinksa - otroci 2-krat z intervalom 3 dni, odrasli - 1-krat. Vsi bolniki so izolirani in zdravljeni. Prevozniki niso dovoljeni v otroških ustanovah. V središču inf-ii - trenutno dezinfekcijo. V bolnišničnem osebju v maskah. Posebni profil: serotipi polivalentnega cepiva A, B, C. Nadzor okrevanja: po meningokokemiji 6 mesecev, meningitis - 1 leto.
Poliomijelitis
Otroška paraliza je akutna nalezljiva bolezen, mačka, za katero so značilne splošne strupene manifestacije in poškodbe centralnega živčevja kot upadajoča periferna paraliza.
Etiologija - Poliovirus hominis (enterovirus).
Epidemiologija - Vir okužbe - bolni ali virusni nosilci. Virus se izloča iz sluznice iz nazofarinksa (do 2 tedna) in z blatom (do 1,5 meseca). Glavne poti prenosa so fekalno-oralne in zračne. Večinoma so bolni otroci, mlajši od 7 let; dojenčki prvih mesecev redko zbolijo - prevajalska imunost. Po bolezni - trajno imuniteto.
Patogeneza - okužba - per os - aktivno razmnoževanje v črevesnih in regionalnih bezgavkah (enteralna faza) - prenos v kri (hematogena faza viremije) - hematogeno širjenje v perineuralnih, limfatičnih in perivaskularnih prostorih živčevja: prednji rogovi hrbtenjače (motoneuronalna poškodba ni enakomerna) možna je asimetrična paraliza), območje jedra lobanjskega živca, hipotalamična regija, mali možgani. Preboj BBB - 1% okuženih, ostalo - virus. Razvoj procesa je tesno povezan s stanjem reaktivnosti organizma. Obdobja bolezni: pripravljalna (2-5 dni), paralitična, okrevanje, ostanek. Pogosto prizadene ledveno SM, prsno in vratno.
Klinika - inkubacijsko obdobje - 5-26 dni (sreda 10-12 dni). Oblike: brez poraza NA (subciline, abortiv), z porazom NA (neparalitična polio - meningealna oblika, paralitična polio - spinalna, bulbarna, pontinska in encefalitna oblika). Nastop je akuten, T-38-39, zastrupitev, kataralni pojavi; Bolečine v trebuhu, črevesne in črevesne motnje; bolečine v nogah, rokah, hrbtenici, še posebej, če želite sedeti. Prisilni položaj - simptom stojala (podporne roke zadaj, ko sedi). (+) s. Brudzinsky, Lassega; zmanjšanje refleksov, mišičnih krčev, toničnih ali kloničnih krčev, motenj gibanja. • zmanjšanje T, pojav paralize (pojavlja se paraliza) - prizadeti so spodnje okončine (80%), manj pogosto zgornji del, mišice telesa, trebuh, vrat; v prihodnosti - trofeje mišic, sprostitev sklepov, osteoporoza - obdobje okrevanja (2 tedna)
Pontinna oblika - poraz trigeminalnih, obraznih in ugrabitvenih živcev; bulbar - poškodba debla in jedra lobanjskih živcev; inaparantnaya (brez klinastih manifestacij, titer protiteles); neuspešen - brez paralize; meningealna - serozna klinika meningitisa.
Diagnoza - prisotnost flacidne paralize po vročini, virološki pregled (pranje iz nosne žrela, kri, blato, cerebrospinalna tekočina), serologija - metoda parnih serumov (4-kratno povečanje titra). Lumbalna punkcija: disociacija celic-beljakovin v prvih 5 dneh in izrazita beljakovinska celica za 10-14 dni.
Različna diagnostika - polradikuloneuritis, mielitis, prirojena miotonija, nevritis obraznega živca različne etiologije, serozni meningitis pri Coxsackie in ECNO.
Zdravljenje: Posteljni počitek,? -Globulin (0,5 ml / kg 2-3 dni), diuretiki, lumbalna punkcija, analgetiki, bromidi; od 3-4 tednov - prozerin 0.0005-0.001 2-krat na dan, Dibazol 0.001-0.005 na dan; galantamin do 20-30 dni, + fizioterapija, masaža, gimnastika, ortopedsko zdravljenje.
Preprečevanje - izolacija do 21 dni od nastopa bolezni, kontaktna - karantena za 20 dni; Cepljenje - Poliomijelitis živih oslabljenih cepiv Sebina s 3 meseci 3-kratnim presledkom v enem mesecu na mesec hkrati s cepljenjem s AKDP. Ponovno cepljenje - pri 2, 3, 6 in 14 letih življenja.
Gripa
Akutna inf Zb-e z lezijami sluznice zgornjih dihal, zastrupitvijo in vročino.
Etiologija - sevi ortomiksovirusa A, B, C. Antigeni: hemaglutini, neuroaminidaza.
Epid - nagnjenost k epidemijam in pandemijam, tipsko specifična imunost na krožeče seve virusa. Med epidemijami - spremenljivostjo virusa, nova različica - povečana dovzetnost prebivalstva; vir okužbe je bolan, nalezljiv od prvih ur bolezni, največ 2-3 dni; Prenosni mehanizem je v zraku. Pri otrocih do 6 mesecev - imuniteta pred materjo.
Patogeneza - epiteliotropna - razmnoževanje v epitelu zgornjih dihal, nastanek avtoantigenov - avtoimunske citotoksične reakcije. Od kraja primarne lokalizacije - pretok krvi, viremija, splošni citotoksični učinek, usmerjen predvsem na centralni živčni sistem, poškodbe predkapilacij in kapilar; hemodinamičnih motenj. V CNS - encefalopatija, v pljučih - hemoragični edem. Splošni toksični učinek - zaviranje celične in humoralne imunosti, aktivacija okužbe. Alergije in avtomobili so možni. alergijske reakcije.
Klinika: inkubus - ure, 1-2 dni; mrzlica, povečala T do 38-40, bolečine v mišicah. Tipične oblike so kataralna, subtoksična, strupena, strupeno-kataralna; atipični - izbrisani, hipertoksični, fulminantni; možnosti - sindrom sapnika, astmatični sindrom, primarna pljučna bolezen, segmentna pljučna bolezen, možganski sindrom, abdominalni, hemoragični sindrom. Resnost - lahka, zmerna, težka. Tipična klinika je splošna zastrupitev + kataralni pojavi zgornjih dihal; zvišana telesna temperatura, šibkost, glavobol, bolečine v očeh, mišice, fotofobija, potenje, motnje spanja. Do 38? - svetlobni tok, 39 in več - težak. Rinitis, laringitis, traheitis. Po 2-3 dneh - zmanjšanje T, izboljšanje splošnega stanja.
Zapleti - gnojni laringotraheobronhitis, žariščna ali segmentna pljučnica, meningitis, meningoencefalitis, encefalitis, nevralgija, nevritis, polradikuloneuritis, moteno delovanje srca (miokarditis).
Posebnosti tečaja pri otrocih različnih starosti - v novo ranjenih - postopen začetek, izbrisana klinika, bledica, zavrnitev dojk, izguba teže, bruhanje, pogosto - rezervoar zapletov; 1-3 leta - še posebej huda ablacija, zastrupitev, poškodbe centralnega živčnega sistema, meningoencefalitični sindrom, kataralni fenomeni - šibke, pogosto pljučne lezije, sindrom sapnika, astmatični sindrom.
Diagnoza - klinika, epidamne; izolacija virusa - zardevanje iz nazofarinksa; serološko (rtga - v dinamiki povečanja titra 4-krat).
Diferencialna diagnoza - tifus, tifus, ornitoza, ošpice, okužbe z enterovirusi, črevesne okužbe, infiltrativna oblika tuberkuloze.
Zdravljenje - post, etiotropni: rimantadin (gripa A) - 50 mg 3 p / dan; protigripotični imunoglobulin - do 2 leti - 1 ml, 3-6 let - 2 ml, po 6 - 3 ml; levkocitni interferon - intranazalno 5 kapljic v 2-3 urah 5 dni. Topla pijača, Vit, Askorutin. Pri pritrjevanju rezervoarja okužbe - antibiotiki.
Takojšnja pomoč pri hipertermiji in sindromu krčev - paracetamol 0,01 / kg, ki fizično ohlaja telo; v odsotnosti učinka - litične mešanice.
Parahipp
Akutno v dihalnem traktu je harmonija zmerno strupena, s simptomi poškodbe sluznice VDP.
Etiol - paramiksavirus. Antigeni - hemaglutinin, nevraminidaza. Stabilnost antigenske strukture.
Epid - predvsem pri otrocih do 2 let, odvisno od letnega časa, stopnje debelosti pri gripi in drugih ORVI. Vir informacij - bolnik. Izolacija virusa - v akutnem obdobju bolezni (7-10 dni). Prenosna pot je v zraku.
Patogeneza - stik s sluznicami VDP, prodor v epitel - uničenje epitela, kopičenje mukoznega eksudata, edemi; viremija, splošni toksični učinek. Preobčutljivost z virusnimi antigeni, prisotnost bakterijske okužbe. V CNS - encefalopatija, v pljučih - hemoragični edem. Splošni toksični učinek - zaviranje celične in humoralne imunosti, aktivacija okužbe. Alergijske in avtoalergijske reakcije so možne. Vaskularne in mikrocirkulacijske motnje so manjše, žrela trpi več.
Klinika - inkubus - 2-7 dni - povečana T, rahla zastrupitev in kataralni pojavi; šibkost, motnje apetita, spanje, glavobol; rast kataralnih pojavov - vztrajen glasen suhi kašelj, vneto grlo, izcedek iz nosu, skupina jabolčnika. Teža je lahka, zmerna, težka. T - do 3 dni, kašelj, izcedek iz nosu - do 7-10 dni.
Klinika stenosing laringotraheitis - med popolno zdravje, pogosto ponoči se otrok zbudi z glasnim kašljem + hripavost, hrupno dihanje.
Diagnostika - klinika epid + + serologija - RSK, RPGA, PH (4-kratno povečanje titra)
Zdravljenje: simptomatsko doma, bolnišnično zdravljenje zaradi sindroma sapnice in huda zapletenost rezervoarja.
Okužba z adenovirusom
Akutni rep-e, ki ga povzročajo adenovirusi, Har-Xia je umrl inx, poškodbe sluznice VDP, konjunktive, sklere in limfoidnega tkiva
Etiol - virusi, ki vsebujejo DNA, antigeni: A - specifična za skupino, B - nosilec toksičnih koronarij, C - tipsko specifičen.
Epid - vir bolezni - bolni + nosilci, izolacija virusa - v prvih dveh tednih bolezni; Prenosna naprava je v zraku, prehrana je možna. Otroci prvih članov življenja imajo pasivno transplacentno imunost. Po trpljenju zab-i - aktivna imunost.
Patogeneza - vhodna vrata - VDP, veznica, črevo. Razmnoževanje v epitelu - viremija - poškodba nosne sluznice, posteriorno grlo, tonzile, regionalne bezgavke. Vnetje spremlja izrazita eksudativna komponenta, morda prodor v pljuča, razvoj pljučnice in bronhitis.
Klinika - incubus period - 2-12 dni, pojav je akuten, simptomi se pojavljajo dosledno: prvič - povečanje T, kataralni simptomi, letargija, anoreksija, glavobol? pomembno serozno izcedek iz nosu? sluznico. Nosna sluznica je hipermetrična, dihanje nosu je ovirano. Har-poraz sluznice posteriornega grla (zrnat faringitis). Pogosto ga spremlja moker kašelj; Harmonična poškodba očesne sluznice - konjunktivitis je lahko kataralna, folikularna, membranska. Možne črevesne motnje pri majhnih otrocih.
Oblika klinov: po glavnem sindromu: katar VDP, vnetje žlezega žleza, konjunktivitis in keratokonjunktivitis, membranski konjunktivitis, pljučnica; dodatni sindrom: sindrom sapice, astmatični sindrom, sindrom driske, limfadenopatija, sindrom eksantema; vzorec pretoka: lahek, zmeren, težak.
Diagnoza: klin + epid, serologija: RSK, RPGA (4-kratno povečanje titra v parih serumov). Ekspresna diagnoza - metoda fluorescentnih protiteles.
Zdravljenje - pogoji na domu, hospitalizacija - majhni otroci s hudimi oblikami in zapleti. Simptomatsko zdravljenje - desenzibiliziranje, multivitamini, 0,05% raztopina deoksiribonukleaze, 3-4 kapljice vsaka 3 ure za 2-3 dni.
Dihalna sincicij + rinovirus
PC-inf - akutni vir zab-e, ki ga spremljajo zmerni simptomi zastrupitve, prevladovanje poškodb na VDP, pogost razvoj bronhiolitisa.
Paramiksovirus, ki vsebuje etiol - RNA. 2 serovare, ki imajo skupen antigen za vezavo komplementa.
Epid - vir inf-bolnikov, redko - virusni nosilci. Izolacija virusa v 10-14 dneh s kapljicami v zraku. Najbolj občutljiva pri otrocih od 4-5 mesecev do 3 let, je imunost nestabilna, specifična.
Patogeneza - poraz epitelija VDP (pri majhnih otrocih in NDP - pat proces se hitro razširi na male bronhiole in bronhiole) - epitelna hiperplazija, hipersekrecija, bronhialna obstrukcija z debelo, viskozno sluzjo? kršitev drenažne funkcije bronhijev, razvoj mikroatelektaze, oslabljeno presnovo kisika, pomanjkanje kisika, zasoplost, tahikardija, pritrditev rezervoarja inf.
Klinika - inkubirano obdobje 4 dni. Simptomi poškodbe VDP in NDP. Resnost je odvisna od starosti bolnika, stanja reaktivnosti organizma v času lezije in primarnega ali sekundarnega srečanja z virusom.
Klini različnih starostnih skupin: starejša starost - tečaj je lahek, glede na vrsto akutnega katarja VDP, pogosto brez povečanja T ali subfebrila, glavni simptom je suh vztrajni kašelj; Trajanje pretoka –2-3 tedne; Otroci prvega leta - akutni začetek, povišan T, suh kašelj, zamašen nos, bledica, hiperemija sluznice sprednjega loka, hrbtna stena grla? pristop bronhiolitisa: paroksizmalna dolgotrajna kašelj, na koncu napada - debela, viskozna izpljunka. V hujših primerih - pojavi respiratorne odpovedi.
Diagnoza - klinika + epidemiologija
Zdravljenje - domače razmere, simptomatsko, z obstruktivnim sindromom - aminofilin z dimedrolom, drugimi antihistaminiki, ekspektoransi.
Rhinovirus - akutni vir-respiratorni trakt s prevladujočo lezijo nosne sluznice in nazofarinksa.
Pikornavirus, ki vsebuje etiol - RNA
Epid - vir informacij - bolni, virusni nosilci. Izolacija virusa za 5 dni s kapljicami v zraku. Najmanjša občutljivost pri otrocih do 6 mesecev zaradi pasivne transplacentalne imunosti je imunost nestabilna, specifična.
Patogeneza - vhodna vrata - nosna sluznica? razmnoževanje, edem sluznice, hipersekrecija, prisotnost okužbe
Klinika - inkubatorski pas - 1-5 dni, akutni začetek: slabo počutje, nizka telesna temperatura, zamašen nos, kašelj, telesne bolečine? obilno voden sluzast izpust iz nosu? 2-3 dni - sluznično odvajanje (pritrdilna cev inf). Trajanje bolezni 5-7 dni.
Klini različnih starostnih skupin: pri novorojenčkih - glede na vrsto katarja VDP, pri otrocih, mlajših od starosti - pogosteje fenomen traheobronitisa, pri starejših - lažje vrste katar nazofarinksa.
Diagnostika - klinika + epid, izolacija laboratorija - virus na tkivni kulturi; ekspresna diagnostika - metoda imunofluorescence.
Zdravljenje - simptomatično, vazokonstriktor v nosu, topla obilna pijača, vroče kopel za stopala. Prvi dan je levkocitni interferon intranazalen.
Virusni hepatitis
Virusni hepatitis je skupina antroponotičnih virusnih bolezni z različnimi mehanizmi prenosa in posebnosti patogeneze, ki jih združuje hepatotropna narava patogenov in podobnost. kliničnih manifestacijah (zlatenica, zastrupitev, hepatosplenomegalija).
Etiologija: Trenutno je dokazano že sedem virusov, ki pripadajo različnim skupinam, ki povzročajo virusni hepatitis z istim imenom (VG): virus hepatitisa A (HAV), povzročitelj virusnega hepatitisa A (HAV), virus hepatitisa B, virus hepatitisa. C (HCV) povzročitelj HCV, virus hepatitisa D (delta virus HDV) patogen VGD, patogen virusa hepatitisa E (HEV) VGE, patogen virusa hepatitisa F (HFV) VGF, patogen virusa hepatitisa G (HGV) VGG.
Lastnosti
Hepatitis A
Hepatitis B
Hepatitis C
Hepatitis D
Hepatitis E
Prednostni prenosni mehanizem
fekalno-oralno
parenteralno, spolno, navpično
parenteralno
parenteralno
fekalno-oralno
Faktor prenosa
voda, hrana
vse človeške biološke tekočine
večinoma kri
večinoma kri
Značilnosti v različnih starostnih skupinah
Večinoma so bolni otroci in mladi, otroci, stari 1 leto, se ne razbolijo zaradi placentne imunosti
Otroci, stari 1 leto, pogosteje zbolijo, po 3 letih se pozabljivost znatno zmanjša (zmanjšanje parenteralnih manipulacij)
Otroci, stari 1 leto, pogosteje zbolijo, po 3 letih se pozabljivost znatno zmanjša (zmanjšanje parenteralnih manipulacij)
Večina - pri otrocih zgodnje starosti in bolnikih na hronu. Hep B
Otroci niso prevladujoča starostna skupina.
Spread
povsod
povsod
povsod
povsod, vendar večinoma v Aziji
Prej - Azija, Afrika; Zdaj - v Evropi, ne le v primerih v zraku
Največja nalezljivost
ves čas je virusna RNA
ves čas je HBsAg in še posebej HBeAg
v zadnjih dneh inkubacije in prvih dneh obdobja
Sezonskost
poletje-jesen
celo leto
celo leto
celo leto
poletje-jesen
Prevoznik
Kroničenje
Patogeneza: Glavne patogenetske značilnosti VG so posledica disfunkcije hepatocitov glavne tarče virusov. Mehanizem poškodbe hepatocitov je različen pri različnih etiologijah. Ko je HAV neposreden učinek virusa, ki je prodrl v celico, povzroči reprodukcija virusa smrt. V primerih HBV je glavna vloga imunskih reakcij, imunske citolize s sodelovanjem T-limfocitov morilca, nadaljnje protitelesno odvisne imunske citolize, avtoimunskih reakcij. Pri HCV so številni mehanizmi podobni tistim s HBV, toda HCV lahko, za razliko od HBV, povzroči tudi citopatogeni učinek, kot je HAV. Poleg tega je vloga avtoimunskih reakcij velika, vendar je protitelesno odvisna imunska citoliza manj izrazita. Virus hepatitisa D ima neposreden citopatogeni učinek, imunsko vnetje je slabo izraženo, kar pojasnjuje pomanjkanje učinka uporabe imunosupresivnih zdravil.V HEV, tako kot pri HAV, prevladuje neposredni citopatogeni učinek virusa na celico, pogosteje pa je preobrazba holestaze in žleznih celic.
HAV - akutna inf-ta, har-Xia neznatne manifestacije inksa, nenormalne funkcije jeter in benigna prognoza.
Klassif klin oblike: tipične (blage, zmerne in hude oblike), atipične (anikterične, izbrisane, subklinične).
Klinika: perje inkubus - 10-45 dni - ni klin; prodromal (preicteric period - 3-5 dni) - akutni začetek, T - 38-39, šibkost, glavobol, slabost, bruhanje, nevšečnost, neznatni kataralni pojavi, možne dispeptične motnje? izginotje simptomov inksa po 1-2 dneh, so anoreksija, slabost, povečane jetra, njegova občutljivost, bolečina? pojav rumenkaste barve kože, beločnice, sluznice, akolija feces, zatemnitev urina. Zeleno obdobje - pojav zlatenice - izboljšanje splošnega zdravstvenega stanja, izginotje zastrupitve; trajanje 10-12 dni, povečanje jeter, vranica, okvarjena funkcija CVS (bradikardija, znižanje krvnega tlaka, oslabitev srčnih tonov, znatno poslabšanje BH.? upad kliničnih manifestacij - izboljšan apetit, povečana diureza, olajšana koža, zmanjšanje jeter (do 40 dni ali več) Obdobje okrevanja - brez pritožb, dobro počutje je dobro, vzpostavljeno je funkcionalno stanje jeter, možne so astheno-vegetativne motnje (2-3 mesece).
Diagnoza: epidamoza + klinika, laboratorij: povečanje ALT, AST, rast bilirubina s prevlado neposrednega, povečanje timolnega testa. Specifične metode: določitev HAV v blatu, prisotnost rasti protivirusnih protiteles in protiteles proti antigenu razreda IgM.
Zdravljenje: prehrana številka 5, vitamini, choleretic zdravila na koncu Acholia, s hudo - detoksikacijsko terapijo, Essentiale.
Preprečevanje: razrešnica 21. dan nastopa zlatenice v odsotnosti simptomov zastrupitve, zmanjšanje jeter, normalna raven bilirubina, encimi. Opazovanje diskov - 6 mesecev. Kontakt - opazovanje 35 dni, v vrtcih - karantena za 35 dni.
Virusni hepatitis pri otrocih prvega leta starosti.
Etiologija: Najpogosteje povzroča HBV (HCV, HBD), ki se prenaša po parenteralni poti med različnimi manipulacijami. Včasih je možen vertikalni prenos (okužba zarodka ali novorojenčka s strani matere, pacienta ali nosilca).
Patogeneza: V primerih HBV imunska citoliza, ki vključuje T-limfocite morilca, imunsko citolizo, ki je odvisna od protiteles, in avtoimunske reakcije igrajo glavno vlogo pri imunskem odzivu. Pri HCV so številni mehanizmi podobni tistim s HBV, toda HCV lahko, za razliko od HBV, povzroči tudi citopatogeni učinek, kot je HAV. Poleg tega je vloga avtoimunskih reakcij velika, vendar je protitelesno odvisna imunska citoliza manj izrazita. Virus hepatitisa D ima neposreden citopatogeni učinek, imunsko vnetje je blago, kar pojasnjuje pomanjkanje učinka uporabe imunosupresivnih zdravil.
Klinika: Incubus. obdobje je 60-180 dni (običajno 70–90 dni). Začetno obdobje 5-7 dni. Pojavi splošne zastrupitve, izguba apetita, zvišana telesna temperatura, izguba teže, letargija.
Z nastopom zlatenice se simptomi zastrupitve okrepijo, zlatenica pa se postopoma povečuje v obdobju 5-7 dni. Hkrati se jetra povečajo in odebeljene, želodec je zmerno otečen, iztrebki so akolični, urin je temen, možna je splenomegalija. Intenzivnost zlatenice morda ne ustreza resnosti bolezni. Trajanje iktericnega obdobja je 7-10 - 30-45 dni. V obdobju po rumenenju, praviloma hepatosplenomegalija traja, skleralna ikterus, subikteričnost kože, aktivnost ALT, AST se zmanjšuje, disproteinemija traja. V obdobju rekonvalencev se ponovno vzpostavi funkcionalno stanje in morf. struktura jeter.
Značilnost HBV pri otrocih prvega leta je visoka pogostnost hudih in malignih (fulminantnih) oblik, visoka smrtnost.
Diagnoza: klin + epid. Laboratorij: povečanje ALT, AST, bilirubina (zaradi neposredne frakcije). V urinu se je povečalo. urobilin, žolčni encimi. Posebnosti: RPG, RPGA, ELISA, RIM - odkrivanje HBV antigenov (HBsAg, HBeAg), protiteles proti njim (anti-HBs, anti-HBe, anti-HBs).
Indikatorji maligne oblike: nevropsihiatrične motnje - jetrna encefalopatija (nenadna agitacija z motoričnim nemirom, tremor v rokah, klonično-tonični krči. V 1-3 dneh se razvije jetrna koma, znatno se poveča zlatenica. Značilno: disociacija bilirubin-encima (rast bilirubina) z zmanjšanjem aktivnosti encimov), to pomeni, da se protrombin zmanjša v krvnem serumu, pojavijo se hemoragične manifestacije, velikost jeter se zmanjša, postane mehka, pogosto - sploh ni otipljiva; Obstaja »vonj po jetra«.
Rezultati: HBV pri otrocih se pogosteje konča z izterjavo s popolno obnovitvijo funkcionalnega stanja in strukture jeter, lahko opazimo okrevanje z anatomsko okvaro (fibroza jeter) ali razvoj zapletov z žolčevodom in gastroduodenalnim področjem. HBV se lahko zaključi z oblikovanjem CPG ali CAG. S fulminantno obliko je prognoza huda. Okrevanje je običajno opaženo v pogojih uporabe kompleksne intenzivne obdelave v fazi predhodnikov jetrne kome.
Delta okužba
IOP - akutna ali hronska poškodba jeter, povezana z okvarjenim virusom brez plašča, mačka vsebuje RNA in potrebuje HBV za njen obstoj
Značilnosti etiola in epidla: vir inf - HBV bolnikov in nosilcev HBsAg, okuženih z IOP. Prenos prek krvi in zdravil, transplacentni prenos. Otroci v zgodnji starosti in bolniki s heronskim hepatitisom B so najbolj dovzetni.
Klinika: izolirana mešana oblika (akutni HBV + IOP) - koinfekcija in hron HBV in IOP-superinfekcije.
Sočasna okužba: inkubacijska doba je 8-10 tednov, klinična skupina HBV je močno razvita z razvojem hepatodistrofije, dolgotrajne oblike z poslabšanjem in valovnim podaljšanjem.
Superinfekcija: inkubiranje 3-4 tedne? poslabšanje splošnega stanja, povečanje jeter, pojav ali povečanje zlatenice, zvišanje ravni bilirubina, encimi. Potek bolezni je huda, pogosto nastane hronski hepatitis, ciroza.
Diagnoza: pojav poslabšanja pri bolnikih na HBV Hron, HBsAg, delta virus in delta antigen krožeče celice v jetrnem tkivu, odkrivanje anti-HBc specifičnih protiteles proti delta virusu.
Zdravljenje: Hospitalizacija, interferonska terapija? - Interferon, glukokortikosteroidna zdravila pri dojenčkih v prvem letu življenja v fulminantnih oblikah in prekomi, koma + detoksifikacijska terapija, proteolizni inhibitorji (trasilol, gordox, contrycal), kokarboksilaza, ATP, vit C, wicasol v primeru hemografa. z DIC, soda s acidozo, izpiranje želodca, visoki sifonski klizmi; nadomestna transfuzija, hemosorpcija, plazmafereza, hemodializa, hiperbarična oksigenacija, simptomatsko zdravljenje.
Preprečevanje: obvezni pregled donorjev za HBsAg; prepoved transfuzije krvi in uporabe krvnih proizvodov, ki niso označeni za HBsAg; prehod na uporabo orodij za enkratno uporabo.
Specifična uporaba specifičnega imunoglobulina z visokim titrom anti-HBs protiteles za otroke, se je rodila matere z HBV.
Namen in naloga imunoprofilakse. Vloga in naloge zdravnika
Cilj je zmanjšati obolevnost in umrljivost zaradi infaraznih bolezni (otroška paraliza, davica, tetanus, ošpice, epidermalni parotit, rdečkasti, tubus, oslovski kašelj itd.), Ki jih je mogoče preprečiti z imunizacijo.
Dodelitve: največja pokritost otroške populacije s profilaktičnimi cepljenji, da se z aktivnim imuniziranjem poveča odpornost na inf-bolezni.
Zdravnik klinike opravlja:
1. sistematično opazovanje oseb z anamnezo zapletov, priporočila za njihovo cepljenje
2. sodeluje pri delu komisije za cepljenje poliklinike, ki naj bi vključevala vodjo poliklinike in imunologa, alergologa in nevropatologa;
3. izvedbo prvega seznanitve s problematiko imunizacije vseh zdravstvenih delavcev, ki so priznani za delo na kliniki, otroških šolah in šolah na območju, kjer deluje klinika;
4. organizacija in izvedba načrtovanega usposabljanja v zvezi z izpopolnjevanjem zdravstvenih delavcev v polikliniki o vprašanjih specifičnega strokovnjaka z naknadnim sprejemom kredita
5. zdravniška pomoč pri pripravi mesečnih načrtov za imunoprofilaksu na lokacijah, otroških ustanovah, šolah
6. nadzor dela medicinskih sester-cepiv na kliniki
7. Za spremljanje cepljenja otrok redno obiskujete otroško šolo in šolo po urniku, ki ga odobri glavni zdravnik.
8. nadzor nad pripravo kartoteke o cepljenju
9. nadzor popolnosti in kakovosti cepljenja za ogrožene osebe
10. Opraviti mesečno in letno analizo izvajanja načrta cepljenja za vsako okužbo.
11. Sodelovanje pri proučevanju vzrokov in analiz vseh primerov po-cepljenja
12. pripravo načrta cepljenja za leto na kliniki
13. priprava poročila o profilaktičnem cepljenju za četrtletje, semester in leto (F # 5)
14. Nadzor uporabe in shranjevanja pripravkov cepivnega seruma
15. izvajanje sanacijskega dela med prebivalstvom
Urnik cepljenja:
1. Proti tuberkulozi: Vacc - 3-5 dni življenja; Revak: 1. - 7 let, 2. - 14 let (za otroke z (-) Mantoux)
2. Proti poliomijelitisu: Wac - 3 mesece trikrat z intervalom 1 mesec; Revak - 18 mesecev, 3 leta, 6 let in 14 let
3. Proti oslovskemu kašlju, davici, tetanusu: Vac - 3 mesece trikrat z intervalom 1 mesec; Revak - 18 mesecev
4. Proti davici, tetanusu: Revak - 6, 11, 14, 17 let
5. Proti ošpicam: Wac: 12 mesecev, revac - 6 let
6. Proti mumpsu: Vac 12 mesecev
7. Proti rdečkam: Wac 12 mesecev, revac - 15-16 let (dev)
8. Proti hepatitisu B: Vac: 1, 2, 7 mesecev.
Dogodki za maksimalen doseg:
Močno sodelovanje med pediatričnimi in epidemiološkimi službami;
Popolno san santera dela v družini
Značilnosti zdravil za cepljenje (proti davici, tetanusu, oslovskemu kašlju, otroški paralizi, ošpicam, okužbi z mumpsom). Običajni potek po-cepljenja je možna patološka reakcija po cepljenju, njihovo preprečevanje in zdravljenje.
Oslovski kašelj, davica, tetanus: uporabite naslednja zdravila:
1. Adsorbirano cepivo Koklyushevo-difterija-tetanus (DTP) - predstavlja homogeno suspenzijo I-faznih Kokushevijanskih mikroorganizmov, ki jih uničijo natrijeve kislinske kisline, prečiščeni in koncentrirani difterični in tetanusni toksoidi, adsorbirani na gel aluminijevega hidroksida. V 1 ml cepiva - 20 milijard koklyushev mikrobnih teles, 30 nihajočih enot davice in 10 enot vezave tetanusnega toksoida.
2. Adsorbirani difterija-tetanusni toksoid (ADS) je mešanica očiščenih in koncentriranih toksoidov davice in tetanusa, adsorbiranih na gelu aluminijevega hidroksida. Pripravek vsebuje 1 ml 60 spremenljivih enot davice in 20 enot vezave tetanusnega toksoida.
3. Adsorbirani difterija-tetanusni toksoid z zmanjšano vsebnostjo antigenov (ADS-M) je mešanica očiščenih in koncentriranih toksoidov davice in tetanusa, adsorbiranih na gelu aluminijevega hidroksida. Pripravek vsebuje 1 ml 10 nihajočih enot davice in 10 enot vezave tetanusnega toksoida.
4. Adsorbirani difterični toksoid z zmanjšano vsebnostjo antigenov (AD-M) - očiščen, koncentriran difterični toksoid, adsorbiran na gelu aluminijevega hidroksida. Pripravek vsebuje 1 ml 20 spremenljivih enot difteričnega toksoida.
5. AP-toksoid - očiščen, koncentriran tetanusni toksoid, adsorbiran na gelu aluminijevega hidroksida. Zdravilo vsebuje 1 ml 20 enot vezavnega toksoida.
Pripravki so enakomerno motna, belkasta tekočina, ki se po usedanju razdeli na bistro tekočino in rahlo usedlino, ki se pri stresanju popolnoma razbije.
Cepljenje - 3 mesece. Cepivo DTP. Potek cepljenja - 3 intramuskularne injekcije po 0,5 ml v presledku 30 dni. Revak. - v 18 mesecih Pri 6 letih je revac. - ADP-toksoid, star 11, 14 in 18 let - ključ. ADP-M-toksoid. Interval med cepivom. in 1. revac. - Ne< 12 мес. и не > 2 leti.
Reakcije na uvedbo: lokalno (hiperemija kože, otekanje mehkih tkiv ali majhna infiltracija na mestu injiciranja), splošno (povečanje telesne mase brez poslabšanja splošnega stanja).
Zapleti:
1. Alergični: angioedem, urtikarija tipa izpuščaja, poslabšanje alergijske bolezni; redko reakcije anafilaktičnega šoka.
2. Collapse.
3. Encefalopatija: motnje v delovanju možganov, intracerebralni pritisk, oslabljena zavest, krči, patološki refleksi, pareze okončin, encefalitis.
4. Preostalo stanje: pojav epileptičnih napadov pri t?<39?C, если они отсутствовали в анамнезе и проявились в течении года после вакцинации. Острый нефрит, миокардит, серозный менингит (очень редко).
5. Nenadna smrt.
6. poslabšanje (ali prve manifestacije) kroničnih bolezni in oživitev latentne okužbe (izzivalna vloga cepljenja).
Poliomielitis: uporablja se cepivo, ki je trivalentni pripravek atenuirovanih sev virusa poliomijelitisa vrste Sebin I, II, III, pridobljenih na primarni kulturi ledvic afriških zelenih opic; za peroralno uporabo.
Cepivo je bistra rdečkasto-oranžna tekočina, brez sedimentov in nečistoč, na voljo v vialah po 2 ml (10 odmerkov) in 5 ml (25 ali 50 odmerkov). Razmerje med vrstami virusov v odmerku cepljenja je 71,4% (I), 7,2% (II), 21,4% (III).
Cepljenje se začne po 3 mesecih, izvaja se trikrat z intervalom 1 mesec (ne več kot 6 mesecev). Ponovno cepljenje - pri 18 mesecih, 3, 6 in 14 letih. Med cepljenjem in revakcinacijo - ne< 6 мес.
Cepljenje se izvede v enem dnevu s cepljenjem z DTP-cepivom (DTP ali DTP-M-toksoid).
P-tion do vnosa N praktično ni. Pri majhnih otrocih lahko pride do povečanja blata, ne da bi to motilo splošno stanje.
Zapleti: izpuščaj po vrsti urtikarije, angioedem, otroško paralizo, povezano s cepivom.
Ošpice: živo cepivo proti ošpicam seva L-16 uporabljamo za aktivno imunizacijo proti ošpicam. Cepivo je na voljo v liofiliziranem stanju, rumenkasto-rožnate barve, pred uporabo se razredči z vehiklom, ki je pritrjen. Vsak odmerek = 0,5 ml, injiciran s / c.
Cepljenje po 12 mesecih. in 6 let. Istočasno presledek med uvedbo cepiva proti ošpicam in cepljenjem proti otroški paralizi, oslovskemu kašlju, davici in tetanusu ni< 2 мес.
P-navajanje na uvodu: v N (-). Nekateri otroci imajo temperaturna okrožja, rahlo hiperemijo orofarinksa, rinitis, šibek kašelj, konjunktivitis, ošpičen izpuščaj.
Zapleti:
1. Alergični: polimorfni izpuščaj, angioedem, artralgija; sistemski tip anafilaktičnega šoka.
2. Encefalopatija: kršitev možganskih funkcij, intracerebralni pritisk, oslabljena zavest, epileptični napadi, encefalitis.
3. Toksične motnje: t?\u003e 38,6 ,C, manifestacije zastrupitve, kataralni simptomi, izpuščaj, akutni miokarditis.
Parotitis: Cepivo za živo parotitno kulturo, pridobljeno z gojenjem oslabljenega virusa parotitisa seva L-3. Na voljo v obliki liofiliziranega pripravka rumeno-roza ali roza barve. Uveden sc v odmerku 0,5 ml. Rutinska imunizacija pri starosti 12 mesecev.
P-uvod o uvodu: v N (-). Ali imajo nekateri otroci t? okrogle, kataralne manifestacije nazofarinksa. V redkih primerih - rahlo povečanje parotidne žleze slinavke v odsotnosti kršitve splošnega stanja, rahlo zardevanje kože, šibek edem.
Zapleti:
1. Alergični: izpuščaj po vrsti urtikarije, angioedemu.
2. Encefalopatija: oslabljena zavest, krči.
3. Toksične motnje: t?\u003e 38,6 ° C, bruhanje, bolečine v trebuhu, serozni meningitis na ozadju povišanega t.
Preprečevanje zapletov po cepljenju:
Strogo upoštevanje pravil cepljenja, ki jih predvidevajo obstoječa naročila in navodila;
Individualnost pristopa do vseh, ki so cepljeni (seznanitev z zgodovino, dednostjo, dinamiko telesnega in duševnega razvoja, pretekle bolezni, značilnosti reakcij na prejšnja cepljenja, prisotnost senzibilizacije na določene antigene);
Ne imunizirajte neposredno pred sprejemom otroka v vrtce;
Opazovanje otrok v obdobju po cepljenju;
Za zaščito otrok v obdobju po cepljenju (do 1 meseca) od stika z okuženimi osebami, hipotermije, pregrevanja, hudega telesnega in duševnega stresa.
Zdravljenje zapletov po cepljenju: odvisno od manifestacij.
Metode pregleda otrok s tuberkulozo
Vodilna vloga pri pregledu otrok je tuberkulinska diagnoza.
Tuberkulinska diagnostika je biološki test, mačka temelji na svežih pralnih strojih tuberkulina, da povzroči vnetne reakcije zapoznelega tipa v organizaciji senzibilizirane osebe, mačka pa se pokaže kvantitativno in kvalitativno. Tuberculin je predlagal Koch - to je bioaktivna snov, mačka vsebuje MBT antigene, delce uničenega MBT, endo in eksogene antigene ter odpadne produkte MBT. Epruveta z vzorcem: Mantoux test (0,2 ml tuberkulina na sprednjo površino podlakti - 2 TO, opravljen za preučevanje okužbe populacije in izbire populacije za cepljenje; obratno - statistično značilna sprememba v vzorcu, zabeležena, če: se je prvič pojavil hiperargični test, opravljen pozitivni test; v hiperergičnem, velikost papule povečala za 6 mm ali več, negativni vzorec smo prenesli v pozitivno).
V prisotnosti ovinka, hiperergična reakcija - izvedite rentgenski pregled organov prsne votline.
1. Laboratorij: bakterioskopija, flotacijska metoda, luminiscenčna mikroskopija, bakteriološko (sejanje na medij Levenshtein-Jensen, rast v 24-30 dneh), biološko
2. Druge splošne klinične metode
Organizacija in izvajanje tuberkulinske diagnoze
Otroci in mladostniki enkrat na leto opravijo tuberkulinsko diagnozo z Mantoux testom. Tehnika: na sprednji strani podlakti koža: 0,2 ml tuberkulina - 2 TO;
Izvedena je bila za preučevanje okužbe prebivalstva in izbire kontingenta na cepljenje; turn - statistično pomembna sprememba v vzorcu, se zabeleži, če: se je prvič pojavil hiperergični test, pozitiven test se je spremenil v hiperergičen, velikost papule se je povečala za 6 mm in več, negativen test se je spremenil v pozitiven.
Ocena rezultatov Mantoux testa
Negativno: če ni reakcije, injiciranje v točko;
Dvomljivo: hiperemija katere koli velikosti, infiltracija do 5 mm;
Pozitivna: papula več kot 5 mm (izrazita imunost);
Hyperergic: pri mladostnikih, papule z več kot 17 mm
Diagnoza imunskega tuba
Znaki
Post-cepljenje
Nalezljiva
Čas pojava max (+) vzorca po cepljenju
1 leto po Mantoux testu z 2 TO
Kasnejši izrazi
Velikosti infiltracije
12 ali več, hiperergična reakcija (17 ali več)
Rezultat prejšnjih vzorcev Mantoux
enak ali z velikim premerom
manjši premer
Čas izginotja papule
1 mesec s poznejšo pigmentacijo
Dinamika cevi za vzorčenje
oslabitev na 4-5 let, na 6-7 let - negativna
papule se sčasoma povečajo
Narava infiltracije
mehko
jasna, obstojna
Simptomi zastrupitve
Stik s pacientom s tuberkulozo
Obremenjena dednost
Brazgotina po cepljenju
blago
Intoksikacija cevi pri otrocih in mladostnikih
TI je edina oblika tuberkuloze pri otrocih z neidentificirano lokalizacijo, za katero je značilna kompleksna zastrupitev telesa brez identifikacije lokalnih oblik tuberkuloze v času tuberkulinske občutljivosti in pogosto paraspecifičnih reakcij. Razlikujte zgodnje (do 10 mesecev) in kronične (po 10 mesecih)
Klinika - spremembe v otrokovem vedenju (izguba živahnosti in mobilnosti - postane kapriciozna, razdražljiva, hitro utrujena, izgubi sposobnost koncentracije), poveča T na 37,1-37,5, slab apetit, mikro-poliadenopatija. Paraspecifične reakcije: splošni (febrilno-septični sindrom) in lokalni (sindromi: serozitoza, revmatoidni, nevrološki, srčni, abdominalni). Obstaja nodularni eritem, zmerna hiperemija sluznice grla in nosu, izcedek iz nosu, kašelj, artralgija, flaktenulni keratokonjunktivitis, blefaritis
Diagnoza: infestacija s črvi, xp tonzilitis, xp vnetje, revmatična srčna bolezen, xp vnetje žolčevodov.
Zdravljenje: Nežen način. Zvok. Isoniazid 10-15 mg / kg adina enkrat na dan v obdobju 3-4 mesecev. do trdovratnega izginotja zastrupitve s simptomi.
Enterobiasis. Enterobioza - kronična invazija, ki jo spremljajo črevesne motnje in perianalna srbenje. Etiologija: pinworm (Enterobius vermicularis). Načini okužbe: od osebe (umazane roke, posteljnina in drugi predmeti, kontaminirani z jajci) Klinika: srbenje anusa za 1-2 dni, nato izgine in se pojavi 2-3 tedne, lahko je trajno. + možna dispepsija. Diagnoza: strganje perianalnih gub z naknadno mikroskopijo, trikrat s presledkom 3-5 dni. Zdravljenje: dogodek San Gig (pranje ponoči z milom, kuhanjem perila, čistočo rok in nohtov). Pripravki - vermox 0,1 g 2p / dan. v 3-4 dneh po obroku (otroci od 2 do 10 let pri 0,05 g). Nadzor h / w 3-4 tedne.
Ascariasis. Ascariasis je kronična helmintijaza, za katero je značilno prisotnost alergijskega sindroma v začetni fazi bolezni in abdominalne - pozno. Vzročno sredstvo je Ascaris Lumbricoides. Načini jajčec ascaris iz zemlje - z onesnaženo zelenjavo, rokami, vodo itd., Sezonsko od aprila do oktobra. Faze patogeneze ascariasis: zgodnje migracije in pozno intestinalne. Klinika: zgodnja faza ima izbrisani potek, 2-3 dni. po okužbi - šibkost, nizka telesna temperatura, nato - pljučni sindrom (kašelj z izpljunkom, čez pljuča - skrajšanje tolkalnega tona, suhe in vlažne hruške, rentgenski migracijski infiltrati). Kronična črevesna faza - gastrointestinalni in nevrološki (glavobol, nemirni spanec, sindrom izgube spomina). Celoten cikel zorenja okrogle črvi - 75-90 dni., Živi v črevesju za približno eno leto, nato odstrani samostojno. Zdravljenje: stopnja črevesja - decaris (50 mg za otroke od 10 do 20 kg, 75 mg - od 20 do 30, 1,5 ure po lahki večerji) ali enkratni pirantel 10 mg / kg, vermox (2,5-5 mg). / kg 3 dni h / h po obroku). Učinkovitost zdravljenja je 2-3 tedne. 3-kratni pregled iztrebkov.
Trichocephalosis pri otrocih. Kronična helmintijaza, s pomembno poslabšanjem delovanja prebavnega trakta. Patogen - bičev (Trichocephalus trichiuris) - geohelminth. Vir invazije je oseba, ki izloča jajca z blatom. Okužba c / o ust pri uživanju kontaminirane zelenjave, sadja, vode. Patogeneza: v črevesju jajčec nastanejo ličinke, ki so pritrjene na črevesno sluznico, zlasti v ileocekalnem kotu. Nastanejo tumorske tvorbe, erozije sluznice, viscero-visceralni refleksi sluznice ileocekalnega kota prispevajo k kršenju sekretorne in motorične funkcije prebavil. Klinika: slabost, izguba apetita, slinjenje, občasne bolečine v trebuhu. Možna slepičasta kolikica ali hemoklitis s pogostimi krvavimi blatom, anemijo, eozinofilijo. Zdravljenje: vermox (2,5-5 mg / kg 3 dni h / h po obroku). Nadzor ovoskopija p / z 3-4 tedne, trikrat.
Primarni kompleks tuberkuloze
PTCL je ena od lokalnih oblik primarne tuberkuloze. Har-specifično vnetje v pljučnem tkivu (pljučna komponenta - pnevmonitis), regionalne limfne vozle (komponenta limfnega železa - limfadenitis), krvne žile (limfocirusna komponenta - limfangitis), ponavadi med tuberkulinskimi ovirami in paraspecifičnimi reakcijami.
Klinika: lokalizacija pljučne komponente - ponavadi v 1, 2, 4, 5 in redko 6,7 segmentov pljuč. X-ray (4 stopnje):
1. pljučnica - intenzivne lezije v pljučih, ki se združijo s senco korena. Slednji je razširjen, v njem - konture povečanih bezgavk. Največji simptomski klin
2. resorpcija - zmanjša se velikost epileptičnih napadov, pojavi se simptom bipolarnosti (pljučni in žlezni sestavni deli PTCL in linearna senca limfangitisa so jasno določeni, njihova mačka povezuje Redekerjev simptom)
3. vložki, organiziranje in pečatenje
4. petrifikacija - klinasti simptomi tuberkuloze so odsotni
Diferencialna diagnoza: pljučnica, eozinofilna infiltracija, primarni pljučni rak
Zdravljenje: 3 ali več zdravil (izoniazid + rifampicin + streptomicin (etambutol) in / ali pirazinamid). Po izginotju znakov zastrupitve se streptomicin prekine.
Tuberkuloza intratorakalnih bezgavk.
TVHLU je ena najpogostejših kliničnih oblik primarne tuberkuloze z lezijami intratorakalnih bezgavk, mačka je lokalizirana v srirosteniji, korenu pljuč in parietalni.
Klinika (možnosti):
1. inertseptno (asimptomatsko) - diagnoza je določena po identifikaciji obrata reakcije mravelj in po rentgenskem pregledu.
2. ob prisotnosti znakov zastrupitve in odkrivanja povečanih bezgavk pljučnega korena in / ali mediastinuma na rentgenskem (tomo) -gramu.
3. ko združuje zastrupitev in bronho-pljučni sindrom, mačka pokaže kašelj. Prav tako je razdeljen na glavo resnosti vnetnih in nekrotičnih sprememb.
Infiltrativen
Oteklo
Diferencialna diagnoza: sarkoidoza, limfatična granulomatoza, centralni pljučni rak, limfosarkom, limfocitna levkemija
Zdravljenje: 3 zdravila - za 3-6 mesecev, nato 2 zdravila za 12 mesecev + nespecifična terapija. Kemoterapija je manj učinkovita pri tumorski varianti, zdravljenje hir
Milijoni tuberkuloze
MT je bilateralna simetrična popolna poškodba pljuč in drugih organov z majhnimi žarišči z močno zmanjšano odpornostjo na telo.
Klinike (sindromi)
1. Pljučna diseminacija
2. Intoksikacijski sindrom
3. Dihalna odpoved
Glavni simptomi: zastrupitev, zasoplost, bronhopulmonalni, znaki poškodbe drugih organov. Pogojno deljeno s pretokom klina: pljučni, tifusni, meningealni, septični.
Razlikuj. diagnostika: bolezni srca, pljučni karcinomatoza, žariščna pljučnica, Goodpasturejev sindrom, idiopatski fibrozni alveolitis, pljučna lezija pri cistični fibrozi, toksoplazmoza pljuč.
Zdravljenje: 3 zdravila - za 3-6 mesecev, nato 2 zdravila za 12 mesecev + nespecifična terapija.
Tuberkulozni meningitis
TM - poškodbe membran možganskih cevi. pogosto z milijardo cevi.
Klinična in morfološka:
Bazični difuzni meningitis
Cerebralni meningoencefalitis
Serozni meningitis
Klinika: hud glavobol, slabost, bruhanje, hiperestezija, lahko pride do črevesne pareze, retencije urina ali nehotenega uriniranja. Zavest se je postopoma zatemnila. Značilna drža je - kolena se pripeljejo v želodec, glava se vrže nazaj. (+) meningealni znaki. Značilna je spremenjena vaskularna reakcija - začasni pojav velikih rdečih madežev na obrazu in trupu (Trusso madeži), rdeč vztrajni dermografizem. Potrditev diagnoze - lumbalna punkcija (povišan tlak, v študiji - pleocitoza, povečanje beljakovin na 1-2 g / l, disociacija celic-beljakovin, zmanjšana glukoza na 0,6-1,1 mmol / l, reducirani kloridi).
Razlikuj. diagnoza: z meningitisom drugačne etiologije.
Zdravljenje: izoniazid, rifampicin, etambutol, streptomicin. Če je bolnik nezavesten, ali se stanje poslabša, potem + dnevno subarahnoidno 0,1 kalijev klorid streptomicin z počasnim pretokom - prednizon. Za zmanjšanje glavobola - kloral hidrat v klistirju (0,5 do 20 ml vode) ali analgin 0,3.
Tuberkulozni plevrit.
Poraz pljuč, ki se razvije kot samooblikovan ali kot zaplet ali kot manifestacija poliserozitisa in har-Xia klinaste slike zaradi izločanja v prsno votlino (ali njeno odsotnost)
1. Fibrinozni: bolečina v c celicah, suhi kašelj, ne-subfebrilno stanje, rahla šibkost, šum zvoka trenja
2. eksudativno - bolečina v celicah cg, kratka sapa, ki se povečuje s kopičenjem eksudata; fizično - dolgotrajen tolkalni zvok v spodnjih delih pljuč, oslabitev dihanja; linija Elissa - Damouza –Sokolova - zgornja meja izliva
Potrditev diagnoze - odkrivanje MBT v sputumu ali plevralni eksudat + histološko s plevralno biopsijo.
Diagnoza: plevritija druge etiologije
Zdravljenje: 3 zdravila - za 3-6 mesecev, nato 2 zdravila za 12 mesecev + nespecifična terapija., Prompt - plevralna punkcija, če je indicirana - pleurektomija, dekoracija
Zapleti tuberkuloze pri otrocih, ki potrebujejo nujno zdravstveno oskrbo.
Hemoptiza in pljučna krvavitev: najdemo jih predvsem v destruktivnih oblikah tbc, bronhiektazije, bazalne skleroze. Še posebej pogosto pri bolnikih s cirozo pljuč. Nastanejo zaradi pretrganja posode v steni votline (z kavernoznim tbc), rdečih krvnih celic, ki se potijo skozi steno krvnih žil, s poškodbo granulacijskega tkiva. Glavni vzrok so patološke spremembe v žilnem zidu ali njihovo razpok.
Intenzivnost se deli z:
Hemoptiza - kri se kašlja s posameznim pljučenjem ali z mešanico izpljunka, v sputumu in krvnih strdkih lahko pride do krvavitev.
Krvavitev - bolnik istočasno kašlja 40-60 ml krvi.
Krvavitev - zaradi preloma velike posode je lahko velika krvavitev.
Pljučne krvavitve se pogosto končajo s smrtjo zaradi zadušitve zaradi polnjenja bronhijev in sapnika s krvnimi strdki.
Glavni znaki pljučne krvavitve ali hemoptysis, za razliko od nosu, žrela, želodca ali požiralnika, so patološke destruktivne spremembe v pljučih. Krv iz pljuč se sprošča med kašljanjem, penečim, svetlo rdečim.
Lokalizacijo mesta krvavitve ugotavljamo na podlagi anamneze, auskultacije, tolkanja, podatkov iz Ro pregleda.
Zdravljenje: maks. in psiho. miren, pol sedel v postelji; zmanjšanje tlaka v pljučnem obtoku - v / v eufilinu (10 ml 2,4% p-ra), papaverin (1-2 ml 2% p-ra), atropin (1 ml 0,1% p-ra); hemostatsko zdravljenje - vikasol, aminokaproik do-to, kontrikal (10 000-20 000 IU), fibrinogen (1-4 g v obliki 0,3% p-ra), kalcijev glukonat (10 ml 10% p-ra) ali klorid kalcij v / v (10 ml 10% p-ra); askorbinsko do-to (za 0,1 do 3-5 p / dan).
Če je konzervativno zdravljenje neučinkovito, uporabite umetni pnevmotoraks; s svojo neučinkovitostjo - kirurško zdravljenje.
Spontani pnevmotoraks: najpogosteje se pojavi zaradi pretrganja bulozno-emfizematoznih pljuč v primerih fibro-žariščne, kronične hematogeno diseminirane tbc ali pljučne ciste; redko se pojavi zaradi prebijanja votline v plevralno votlino. Klinika je odvisna od velikosti proste plevralne votline, narave pnevmotoraksa (zaprt, odprt, ventil), za katero je značilen razvoj akutne respiratorne odpovedi - bolečine v prizadeti polovici prsnega koša, zasoplost, kašelj; objektivno - pomembna cianoza, tahikardija, timpanitis, moteno dihanje na strani spontanega pnevmotoraksa. Potrditev diagnoze - Ro.
Zdravljenje: Pol sedenje, uvedba morfina ali omnopona za zmanjšanje bolečine in zatiranje refleksa kašlja; imenujejo 2 ml 10% raztopine sulfokamfokaina p / k, terapijo s kisikom. V hudem stanju - punkcija plevralne votline s kasnejšo aspiracijo plina za vzpostavitev negativnega tlaka (Bulau drenaža).
Tuberkuloza dihalnega sistema pri mladostnikih.
Primarni tbc kompleks. Vključuje primarno žarišče specifičnega vnetja v pljučnem tkivu (Gon-fokus) in vnetja v regionalnih bezgavkah, ki so med seboj povezane z limfangitisom ("pas"). Nastala je v otroštvu in adolescenci pri 98% ljudi, včasih pa je popolnoma asimptomatska. V središču središča vnetja v pljučih, kakor tudi v ustreznih bezgavkah, se oblikuje kazeozno tkivo in kot alergijska reakcija perifokalno nespecifično vnetje.
Klinika: izraziti pojavi zastrupitve (febrilni t?, Izmenično s subfebrilnim stanjem), paraspecifične alergijske reakcije (nodozni eritem, ponavadi povezan s pojavom infiltracije v območju primarnega kompleksa). Prikritje pljuč v obliki kratkega sapa, suhega kašlja, lokalnega skrajšanja tolkalnega zvoka na mesto infiltracije pljučnega tkiva, oslabitev dihanja. S skromnostjo klinike obstajajo različne spremembe Ro. V krvi - levkocitoza, limfopenija, eozinofilija, ESR do 35-40 mm / uro. Tuberkulinski testi vedno (+).
Tuberkulomi pljuč. Encapsulirane kazeozne žarnice so okrogle ali ovalne oblike s premerom 1–1,5 cm, v polovici primerov pa so kombinirane z lezijami bronhijev in nastajanjem fistule. Reakcija pljučnega korena je skoraj vedno zmerna, redko zastrupitev. Za torpidno, več kot polovico odkrijejo naključno s strokovnimi pregledi.
Tbc limfni vozli (tbc bronhoadenitis). Najpogostejša lokalna oblika primarne tbc pri otrocih. Pat proces zajame bezgavke ne le koren pljuč, ampak tudi mediastinum. Hkrati kljub prisotnosti znakov aktivnosti klinične in ro spremembe pljučnega tkiva niso zaznane. Posebno mesto zavzemajo majhne oblike bronhoadenitisa tbc, ki se pojavijo s hkratno poškodbo večih bezgavk, ne pa tudi iz kapsule. Harpsa postopen pojav abstinence, nepomembne klinične in Ro izbrisane manifestacije v obliki deformacije pljučnega vzorca v coni korena, rahlo razširitev in infiltracija korena. Infiltrativne in kazeozne oblike bronhoadenitisa, torpidalno tekoče, se ponavadi pojavijo z masivno okužbo, predvsem pri otrocih, ki so imeli v zgodnji starosti stik s tbc bolnikom v družini, zlasti pri pozni diagnozi in neustreznem zdravljenju. Te oblike so lastne valovite xp. tok Pogosto otežuje nastanek bronhialne fistule. Klinični znaki: kašelj, pogosto paroksizmalni, bitonalni (zaradi kompresije bronha); napadi astme, podobni astmi; vztrajne bolečine v medceličnem prostoru, razširjeno vensko mrežo na prsih in razširjene kapilare v coni VII vratnega vretenca (Sm Franka), skrajšanje udarnega zvoka vzdolž hrbtenice pod tretjim prsnim vretencem (Sm Qurani), pa tudi v medkapularnem prostoru, parasternal (Sm Filatov). Na istem območju -? bronhosonijo in šepetanje (Sm D’Espin), bronhialno dihanje. Ro - povečanje velikosti korena s konveksnimi zunanjimi konturami, infiltracija v bazalno pljučno tkivo. Zapletena plevritija, atelektaza, bronhiji.
Razširjeno tbc pljuča. Povezan z aktivnim procesom v mediastinalnih bezgavkah. S klinom. tok je razdeljen akutno (miliarni), subakutni in xp. Pri otrocih in mladostnikih prevladujejo prva dva. Posebnost je tbc-poškodba ne le pljuč, temveč tudi drugih organov (ledvice, grla, pleure, peritoneja, perikarda) z nastankom majhnih tuberkul v vsakem izmed njih v hematogeni drsnici MBT.
Fokalna tbc pljuča. Razvoj vnetnih žarišč ni\u003e 1 cm v 1-2 segmentih pljuč. Pri otrocih in mladostnikih je ta oblika tbc običajno povezana z obdobjem primarne okužbe in aktivnimi spremembami v bezgavkah mediastinuma. Malibozni potek simptomov. Odkril FG.
Infiltrativno pljučno tbc. Pljučni proces s prevlado eksudativne komponente vnetja. Nastop je akuten (podoben pljučnici). Potrditev diagnoze - dodelitev urada. Ro je neenakomerna senca z območji razsvetljenja, ki jih povzroča propad pljučnega tkiva in žarišča kontaminacije okoli sence.
Kavernozna tbc pljuča. Najbolj nevarna oblika. Pri otrocih in mladostnikih redko opazimo. Ro - kaverna s sadikami okrog. Z neustreznim zdravljenjem - pljučna fibroza, emfizem, bronhiektazije.
Bronh. Opazujemo ga le redko (15-20% primerov). Specifične spremembe v bronhih se pojavijo asimptomatsko, imajo omejeno produktivno har-r.
Načela in metode zdravljenja otrok s tuberkulozo.
Terapijo je treba izvajati ob upoštevanju otrokove starosti, njegovih anatomskih in fizioloških lastnosti, oblike in aktivnosti tbc procesa.
Glavne metode dajanja zdravila so običajni, enkratni odmerek dnevnega odmerka zdravila, intermitentno, IV, inhalacija.
Kemoterapija. Glavna metoda zdravljenja. Če želite začeti takoj z vzpostavitvijo diagnoze, preživeti dolgo časa, stalno, z zdravili v različnih kombinacijah. Uporabljeni so preparati skupine A (izoniazid, rifampicin), skupina B (streptomicin, pirazinamid, etambutol, kanamicin, cikloserin, viomicin) in skupina C (PAS-natrij).
Zdravljenje akutnih omejenih oblik tbc je treba začeti s tremi glavnimi zdravili (isoniazid, rifampicin, streptomicin) in v 3-4 mesecih. nadaljevati z izoniazidom s pirazinamidom, etambutolom ali protionamidom. V primeru zgodnje zastrupitve otrok predšolske starosti lahko zdravimo en izoniazid. Skupno trajanje zdravljenja zaprte oblike tbc je 6 mesecev, od tega 1-3 mesece. v bolnišnici. Bolnike z destruktivnimi oblikami zdravimo tudi z izoniazidom, rifampicinom, streptomicinom. Druga zdravila ostanejo v rezervi in predpisujejo v primeru neželenih reakcij, nestrpnosti ali odpornosti na zdravila. Kombinacija protibakterijskih cevi. odvisno od bakterioloških raziskav.
Kirurško zdravljenje. Radikalna (resekcija pljuč), kolaps-kirurški (umetni pnevmotoraks, pnevoperoperum, torakoplastika), vmesna (cavernotomija, cavernoplastika, drenaža votline, vezanje bronha, pljučna arterija).
Nespecifično zdravljenje. Higienodietski režim (delo, počitek, hrana, zdravljenje z zrakom, vodo, sonce). Hkrati so predpisani tudi vitaminski pripravki, opravljeno pa je tudi simptomatsko zdravljenje. Zdravljenje s San chickens se pogosto uporablja.
Delo pri izbruhu tuberkulozne okužbe za preprečevanje tuberkuloze pri otrocih in mladostnikih.
Otrokom se prepreči okužba, ki je pomembna že v zgodnjem otroštvu, in preprečevanje bolezni (specifično).
Preprečevanje okužbe vključuje izboljšanje žarišč okužbe, izvajanje sanitarne inšpekcije dela in redno (2-krat na leto) preverjanje zaposlenih v zavodih za otroke v protibavčnem sistemu. organizacijo rekreacijskih dejavnosti med celotnim otroškim prebivalstvom.
Glavne metode specifičnega preprečevanja bolezni pri otrocih so cepljenje z BCG (revakcinacija) in kemoprofilaksija, organizacija specializiranih otroških ustanov sanatorija (vrtci vrtec, šole) za okužene otroke.
Cepljenje proti tuberkulozi in revakcinacija BCG.
Cepljenje in revakcinacija BCG poteka v skladu s shemo cepljenja pri novorojenčkih (za 3-5 dni življenja) in pri starosti 7 in 14 let. Cepljenje in revakcinacija se opravita enkrat. Ponovno cepljenje poteka pri zdravih otrocih, pri katerih je Mantoux test z 2 TU PPD-L dal (-) rezultat (popolna odsotnost infiltracije in hiperemije ali hiperemije s p-rumom 1 mm).
Cepljenje in revakcinacija prispevata k zmanjšanju okužbe in pojavnosti otrok, preprečujejo razvoj akutnih in generaliziranih oblik bolezni.
Kemoprofilaksa tuberkuloze pri otrocih in mladostnikih.
Kemoprofilaksa se izvaja pri otrocih iz naslednjih skupin:
1. Tisti, ki so v stiku z bolniki, ki izločajo MBT (2 2-mesečni tečaji na leto, spomladi in jeseni 1-3 leta).
2. Pri tuberkulinskih zavojih brez zastrupitve (enkrat v 3 mesecih).
3. Tuberkulinski rekonvalescenti po ošpicah in oslovskem kašlju (enkrat za 2 meseca).
4. Dajanje za uvedbo tuberkulskega hiperergičnega okrožja, v razvoju katerega glavno vlogo ima okužba s tbc (enkrat na 3 mesece).
V ta namen se izonijazid uporablja v odmerku 5-8 mg / kg / dan. Otroke s pozitivno reakcijo na tuberkulin za kemoprofilakso pošljejo v protitube. sanitarij.
Sanitarna profilaksa je izboljšanje okužb z okužbami, sanitarni in veterinarski nadzor, prvič zdravstveno vzgojo, zgodnje odkrivanje in zdravljenje bolezni. Izvaja se predvsem pri izbruhu okužbe s tbc (stanovanje, v katerem pacient živi) aktivne oblike tbc, poudarjanje pisarne. Hkrati so pomembne ohranjanje san-gig kulture, dezinfekcija, nadzor stika.
Obstaja veliko bolezni, ki jih spremljajo različni kožni izpuščaji. Ti vključujejo alergijska stanja in sistemske bolezni ter somatske bolezni. Še vedno pa je večina bolezni, pri katerih se izpuščaj pojavi na koži, nalezljiva. Veliko ljudi trpi zaradi okužb v otroštvu. V tem članku bomo govorili o značilnostih izpuščaja pri nekaterih otroških okužbah.
Kaj morate vedeti o naravi izpuščaja pri različnih okužbah pri otrocih?
Zakaj se pri različnih okužbah kože pojavijo različni izpuščaji? Osip je posebna reakcija kože na delovanje strupenih snovi patogena in njegovih presnovnih produktov. Te snovi ovirajo mikrocirkulacijo v koži, spreminjajo prepustnost njenih žil, lahko povzročijo otekanje, nekrozo in krvavitve v slojih kože ter različne vnetne procese.
Kožni izpuščaj pri različnih okužbah je zelo pomemben diagnostični znak. Glede na naravo izpuščaja je po svoji lokaciji na telesu, v času njegovega nastanka, mogoče predlagati možno diagnozo in pravočasno začeti zdravljenje bolnega otroka.
Pri nekaterih boleznih je izpuščaj zelo podoben. Za druge, nasprotno, izpuščaj je tako značilen, da je težko narediti napako pri diagnozi. Glede na to, da je pomemben delež otrok cepljen proti številnim otroškim okužbam, so te bolezni postale manj pogoste. V zvezi s tem mnogi starši sploh ne vedo, kakšen je izpuščaj na nekaterih otroških okužbah. Vendar pa to znanje ne bo odveč - niti za starše cepljenih otrok, niti za tiste, ki iz nekega razloga niso ceplili otroka.
Z noricami v življenju se večina staršev sreča prej ali slej. Čeprav obstaja cepivo za to okužbo, ni toliko zaščitenih otrok. To je posledica dejstva, da cepljenje ni vključeno v koledar in se opravi izključno na zahtevo staršev. Povzročen z enim od herpes virusov, se lahko okuži z kapljicami v zraku. Njegove vodilne manifestacije so kožni izpuščaji in zastrupitev. Praviloma v otroštvu se norice dobro prenašajo brez posebnih težav, vendar obstajajo tudi zelo resni zapleti.
Trajanje latentnega obdobja za to okužbo je od 11 dni do 3 tednov. Potem so prisotni znaki zastrupitve, temperatura se dvigne, pojavijo se izpuščaji na telesu. Sprva spominja na ugriz komarjev: rdeče lise ali papule. V nekaj urah se elementi izpuščaja spremenijo v mehurčke, znotraj katerih je pregledna vsebina.
Mehurčki v kozicah so mehki, z rahlo depresijo v sredini. Po nekaj dneh se posušijo in na njihovem mestu se oblikujejo skorje. Izpuščaj je lahko lokaliziran po vsem telesu, celo na lasišču, vendar ni značilen za lokacijo na stopalih in dlaneh.
Dojenček z noricami lahko hkrati ima več vrst izpuščajev: lise, papule, mehurje in skorje. Poleg tega je otrok zaskrbljen zaradi srbeče kože. Z vsako novo posteljnino se temperatura ponovno dvigne.
Na sluznicah (jezik, usta, grlo, sramne ustnice) se pojavijo tudi izpuščaji, toda zaradi traume se mehurčki kmalu razpočijo. Hitro se zdravijo. V obdobju izpuščaja je otrok zelo nalezljiv za neobčutljive in necepljene otroke.
Osip ošpic
Ošpice so hude virusne okužbekar je zelo nevarno z zapletom. Njegove manifestacije vključujejo visoka temperatura, huda zastrupitev, poškodbe oči in dihalnega trakta ter značilen izpuščaj. Ošpice so zelo nalezljiva okužba, virus je lahko ujeti. Porazdeli so ga kapljice v zraku.
Inkubacijsko obdobje okužbe traja od tedna do 17 dni (včasih do 3 tedne). Nato se začne kataralno obdobje bolezni, med katerim je otrok zaskrbljen zaradi kašlja, izcedka iz nosu, simptomov gnojnega konjunktivitisa in povišane telesne temperature v ozadju hude zastrupitve. To obdobje traja 3-4 dni. Med kataralnim obdobjem je včasih na telesu prodromalen izpuščaj: majhni rdečkasti elementi, kot je urtikarija. Ta izpuščaj hitro mine in ni vedno tako.
Erupija ošpic se najprej pojavi na sluznicah ustne votline (lica in ustnice). Osip se spomni zdrob: majhne so, sivo-bele barve. Pri teh majhnih papulah je rahlo pordelost. 1-2 dni po tem se začne dejansko obdobje izbruha ošpic.
Obdobje izpuščaja se začne z novim valom dviga temperature. Elementi v obliki madežev in papul (vozličev) se nagibajo k združevanju. Zanimiv izpuščaj: izpuščaj se spušča od zgoraj navzdol. Prve elemente najdemo za ušesi, kožo obraza. Do konca prvega dne se izpuščaj razširi na zgornji del trupa. Drugi dan je prizadet celoten trup in ramena. In samo na 3. dan je celotno telo prekrito z elementi izpuščaja.
V 1-2 tednih se izpuščaj spremeni. Postopoma se zatemni, postane rjav, včasih se malo strga. Zadržite izpuščaj 7-10 dni, nato pa postopoma izginejo. Skupaj z izumrtjem izpuščaja, glavne manifestacije bolezni izginejo, in otrok začne počasi okrevati. Obstajajo tudi lahke in izbrisane oblike ošpic, pri katerih simptomi bolezni niso tako svetli in izpuščaj morda ni tako klasičen.
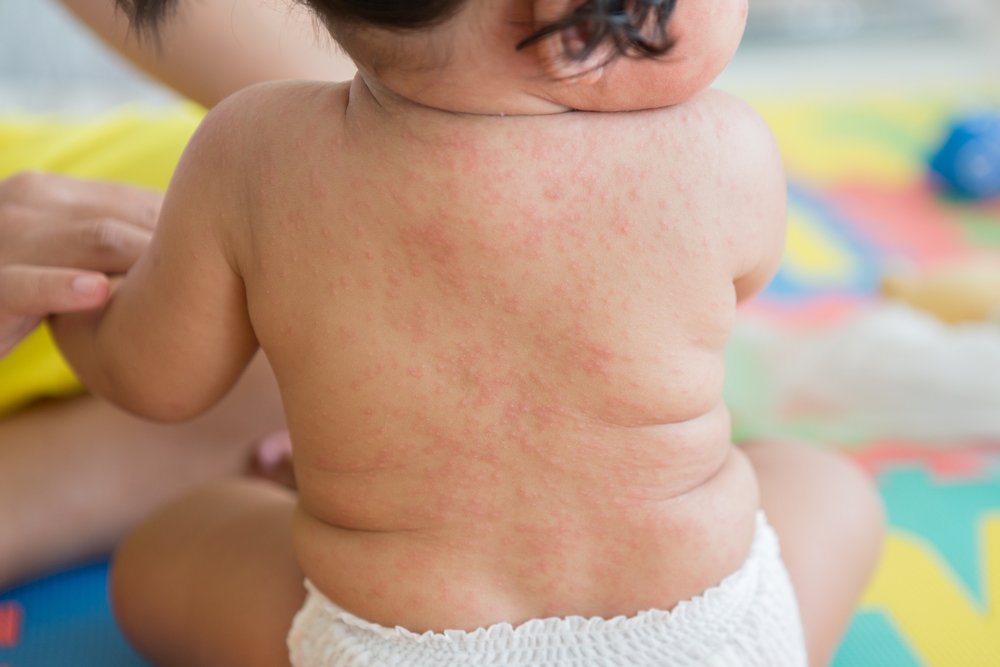
Rubeola je virusna bolezen, ki je pri veliki večini otrok benigna, vendar pa ima pri nosečnicah zelo resne posledice za razvijajoči se plod. Ta okužba se prenaša med ljudmi s kapljicami v zraku. Glavne manifestacije bolezni so izpuščaj, zmerna vročina in znaki zastrupitve, povečanje velikosti bezgavk, izcedek iz nosu, kašelj.
Latentno obdobje okužbe traja od 11 do 23 dni, prehaja v prodromalnem obdobju. V tem času je otrok zaskrbljen zaradi dviga temperature na 38 stopinj, šibkosti in včasih glavobola. Bolnika začnejo motiti vneto grlo, izcedek iz nosu, kašelj in se znatno povečajo bezgavke v predelu vratu in hrbta vratu. Na sluznici ustne votline so pogosto označene majhne rdeče lise.
Po 1-2 dneh se začne obdobje izpuščaja, ki ne traja več kot tri dni. Za rdečkasto kožo je značilno dejstvo, da se izpuščaj zelo hitro razširi po telesu, se nahaja na telesu, na rokah in na nogah, na obrazu. Največje število izpuščajev se nahaja na ekstenzorskih površinah rok, na hrbtu, v ledvenem delu, na stranskih površinah nog in zadnjice. Izpuščaj bledo rožnate barve, zelo majhen, koža pod njo se ne spremeni. Po naravi elementov - spotty. Ni nagnjena k združevanju, kot pri ošpicah. Ne temni in ne lupi, ne pušča sleda za seboj.
Do konca obdobja izpuščaja in celo daljše povečanje limfnih vozlov, kar je glavni simptom bolezni. Povečana telesna temperatura ni vedno traja več kot tri dni z nezapleteno boleznijo.
Osip škrlatinke
Škrlatna vročica je bakterijska okužba, ki jo povzroča eden od streptokokov. Glavni simptomi te bolezni so zastrupitev, izpuščaj in tonzilitis kot boleče grlo. Scarlet groznica se lahko okuži s kapljicami v zraku, ki jih povzroči bolna oseba, kot tudi prek stika z gospodinjstvom in s hrano.
Pogosto se pojavi, za to bolezen ni cepiva. Najpogosteje so predšolski otroci in osnovnošolci bolni. Scarlet groznica, kot redno vneto grlo, je zelo nevarna z zapleti, zato je pomembno, da postavimo diagnozo v najkrajšem možnem času.
Inkubacijska doba škrlatinke ne traja dlje kot teden dni, včasih pa je precej kratka (le nekaj ur). Od prvih simptomov vredno omeniti glavobol, pogosto - bruhanje, boleče grlo. Angina z škrlatno mrzlico je drugačna, pogosto folikularna ali lakunarna. Obstaja tudi tipičen znak škrlatinke glede jezikovnih sprememb. Ob začetku bolezni je suha, prevlečena z belo cvetenje, saj odstranitev plaka postane "grimizna".
Izpuščaj s to okužbo se pojavi že prvi dan bolezni. Roza, majhna pikčasta. Koža telesa ni običajne barve, ampak rahlo pordela. Na obrazu je tudi izpuščaj, predvsem na koži lica. Na območju okoli ust ni izpuščaja. V kožnih gubah, v predelu trebuha z dna in ob straneh, na pregibni površini rok in nog, pride do zgostitve elementov izpuščaja. Obdobje izpuščaja pri škrlatni mrzlici ni več kot en teden. Ko izgine, se koža začne luščiti.
Meningokokna bolezen se nanaša na bolezni, pri katerih lahko zamuda pri diagnosticiranju in oskrbi stane življenje bolnega otroka. To bakterijsko okužbo, lahko dobite v zraku kapljice, kot tudi kontaktne gospodinjstva. Proti meningokokne okužbe Obstaja cepljenje, vendar ni vključeno v obvezni urnik cepljenja. Zato so otroci zaščiteni pred tem nevarno bolezenzelo malo.
Oblike bolezni so drugačne: izbrisane so in strele, ki se lahko končajo s smrtjo. Spodaj govorimo o hudi obliki, katere simptom je značilen izpuščaj. Ta oblika se imenuje meningokokemija.
Bolezen se začne akutno: zastrupitev je zelo izrazita, značilna je visoka vročina, možna je okvara zavesti. Nekaj ur po začetku bolezni se na koži pojavi izpuščaj. Po svoji naravi je hemoragična, to je krvavitev v kožo, različnega premera.
Elementi izpuščajev so gosto, v njihovem središču je nekroza, ki se dvignejo nad površino kože. Včasih je izpuščaj opisan kot stelatna oblika. Poleg hemoragičnih izpuščajev lahko obstajajo tudi elementi izpuščaja drugačne narave (rdeče pike in vozlički). Za izpuščaj meningokokne okužbe je značilna njegova posebna lokacija: zadnjica, noge, vključno s stopali, spodnji del trebuha.
Včasih se ta oblika pojavi z meningitisom ali meningoencefalitisom. V tem primeru so poleg kožnih pojavov zelo izraziti simptomi živčnega sistema (oslabljena zavest, krči, žariščni simptomi itd.). Obstajajo tudi hiperakutne oblike bolezni, pri katerih je treba nemudoma skrbeti.
Pomembno je! Veliko otroških okužb se začne enako kot simptomi zastrupitve, povišana telesna temperatura, izcedek iz nosu ali kašelj. Če se pojavijo takšni simptomi, morajo starši večkrat na dan pregledati kožo golega otroka. Če se pojavijo kakršni koli elementi izpuščaja, morate o tem obvestiti svojega pediatra ali poklicati rešilca. Bolje je biti varen in otroku pokazati specialista, kot pa preskočiti resne bolezni in ne začnite pravočasno zdraviti!