آنتی بیوتیک برای درمان بافت نرم و پوست. عفونت های پوستی و بافت نرم: علل، تشخیص، درمان، پیشگیری
داتسنکو نیا، دانشجوی کارشناسی، دانشکده پزشکی، استاد
ایجاد طبیعت PCMT بوسیله باکتری شناسی در موارد شدید، مانند جوش چند و carbuncles، محل جوش بر روی صورت، عفونت های ثانویه و necrotizing اجباری است. درمان ICT شامل سه جزء اصلی - قرار گرفتن در معرض موضعی، کتابچه راهنمای جراحی و درمان آنتی بیوتیک است.
گاو دردناک است، همراه با تب و سایر عوارض معمول. درمان این عفونت ها شامل معرفی آنتی بیوتیک های موضعی و سیستمیک آنتی بادی های استافیلوکوک و درمان ضایعات موضعی با زهکشی جراحی می باشد. ایجاد یک آنتی بیوتیک برای تمام سویه های استافیلوکوک اورئوس جدا شده از عفونت های مختلف به علت سوء هاضمه های مقاوم شده، اجباری شده است.
برای سویه های حساس، پنی سیلین به عنوان آنتی بیوتیکی انتخاب شده باقی می ماند و عفونت های ترکیبی می توانند پنی سیلین را با مهارکننده بتا-لاکتاماز مرتبط سازند. عفونت های پوست و بافت های نرم معمولا با روش خوراکی، به استثنای کودکان بسیار جوان و گاه سالمندان، درمان می شوند. مدت درمان بستگی به محل، شدت، ایمنی میزبان و پاسخ به درمان دارد.
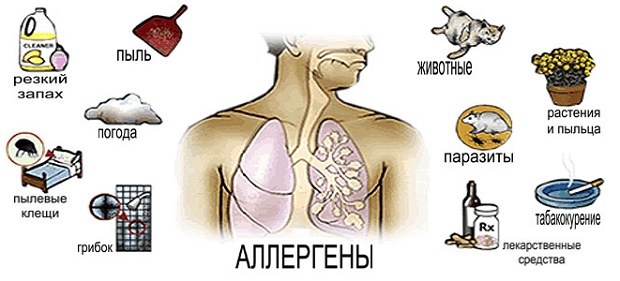
پیودرما اولیه
سلولیت - التهاب حاد پوست و / یا بافت زیر جلدی با تهاجم آنها، فشار خون بالا، ادم بدون پوسیدگی سلولی و یا نافرمانی، اغلب همراه با لنفانگیت و لنفادنوپاتی منطقه ای. Furuncle یک التهاب حاد حاد از فولیکول مو است که اغلب در صورت، گردن، سینه و باسن رخ می دهد. عود بیماری بوسیله توسعه فورونکولوزیس پیچیده است.
Demodex معمولا بر روی پوست وجود دارد، اما در بیماران مبتلا به روده ای، آن را در تعداد بسیار زیادی در مقایسه با افرادی که بیماری ندارند. درمان موضعی مرتبط با demodicidosis می تواند با لوسیون بر پایه گوگرد، بنزیل بنزوات انجام شود.
این درمان آکنه را درمان نمی کند، اما ممکن است در ابتدا با درمان آکنه همراه باشد، که باید برای بهبود قابل توجه دائمی و طولانی مدت باشد. علاوه بر این، مطالعاتی وجود دارد که با حضور روباهیسا با حضور باکتری دیگری، عامل بیماری زخم معده و زخم معده ارتباط دارد.
استراحت تا زمانی که ذوب شدن غلیظ از جوش وجود دارد توصیه می شود؛ ضد پیری توصیه می شود (Ichthyolum مشخص نیست - کمک می کند تا تشکیل آبسه نفوذ). با این حال، هنگامی که این فرایند به عنوان مثال، در آستانه بینی قرار بگیرد، یک امولسیون سینتومایسین 10٪ در بینی قرار می گیرد. هنگامی که سطح محل جوش، شما می توانید میله necrotic را حذف کنید. جوش روی صورت توسط عوارض مننژیت تهدید می شود، بنابراین تمام دستکاری ها در این منطقه محدود است. با این موضع گیری از حد محدود جوش، جویدن. آنتی بیوتیک سیستمیک آن فقط زمانی است که جوش روی صورت قرار دارد. نارنجی مایل به قرمز - کنگلومرا از جوش، تشکیل به عنوان یک نتیجه از عفونت زیر جلدی با چرکی توسعه التهاب نکروتیک در لایه های عمیق پوست، اغلب با پوسته ریزی. درمان کربونکل معمولا جراحی است. اگر التهاب پیشرفت می کند، با وجود انقباض کافی، درمان آنتی بیوتیکی نشان داده می شود.
نتایج و رابطه بین آنها به طور کامل مشخص نشده، اما پزشکان توصیه می کنند که بیماران مبتلا به روزاسه، و علائم برای بیماری های معده بالاتر، آندوسکوپی مری معده، که بر حضور باکتری. پزشکان گزارش می دهند که در بسیاری از موارد بهبود عفونت همزمان با بهبود روده است.
درماتیت پریور یا "بلستر شیرین"
این در پوست بسیاری از مردم و حیوانات است، اما این تنها زمانی شروع می شود که مجددا پخش می شود. درمان خوراکی سیستمیک به ندرت توصیه می شود، فقط در موارد پیشرفته یا مزمن، و تنها توسط متخصص پوستی تجویز می شود. این در کودکان شایع تر است، زنان به طور معمول پوشیدن پاپولوپوستوز صورت و درماتیت مزمن اگزماتوز، تا حدودی شبیه روده است.
هیدرادنیت (" پستان گربه") - التهاب دردناک موضعی غده پروستات، معمولا در زیر بغل یا کشاله ران قرار می گیرد.
درمان گام نفوذ محافظه کار (بقیه حذف شستن زخم، درمان با آنتی بیوتیک، اشعه ماورا بنفش، درمان با الکل یا مواد ضد عفونی کننده)، هنگامی که یک نوسان - زخم کالبد شکافی. بنابراین، درمان با آنتی بیوتیک سیستمیک با موضع گیری جوش روی صورت (و گردن) با هیدرادنیت انجام می شود. هنگامی که اولویت کارباکل دارای مزایای جراحی است. در موارد خفیف، فنوکسی متیل پنی سیلین، آموکسی سیلین یا ماکرولیدها تجویز می شود. سفالوسپورین نسل دوم (cefamandole، سفوروکسیم)، که ثابت اثربخشی بالینی - هنگامی که سلولیت استافیلوکوکی در موارد خفیف سفالکسین، آموکسی سیلین / کلاوولانات در داخل، در موارد شدید تجویز می شوند. با جوش های مکرر، درمان آنتی بیوتیک مداوم برای 1-2 ماه انجام می شود. (بیتسیلین یا ماکرولیدها برای هر هفته یک ماه).
هرپس، عفونت لب و دهان
حضور آنها اهمیت بالینی روشن نداشت، اما کاندیدیازیس به نظر می رسد با درماتیت پریورال مرتبط است. روش های آنتی بیوتیک و ضد قارچی، سیستمیک و محلی مورد نیاز است. توصیه دهانی داروهای ضد ویروسی، که فقط می تواند با یک نسخه خریداری شود و زمانی که اولین علائم ظاهر می شود استفاده شود. این داروها وقتی که ضایعه در حال پیشرفت است، حداقل اثر داشته باشد. علاوه بر این، هیچ جایگزینی برای این کلاس از درمان طب کلاسیک جایگزین موثر در درمان یا پیشگیری از تبخال وجود دارد، اما تنها به کاهش علائم.
باید پیشرفت اخیر در سویه های استافیلوکوک اورئوس مقاوم به متی سیلین (MRSA). با وجود نادر بودن چنین مواردی در بیماران سرپایی (1٪)، با شیوع SSTIs و رشد بیشتر خود، می تواند مشکلات در درمان به عنوان یک زرادخانه از فعال علیه MRSA وجود دارد به معنی محدود به کوتریموکسازول (تری متوپریم / سولفامتوکسازول)، تتراسایکلین و آماده سازی گروه اکسازولیدین ها (لینزولید). نشان داده شده است که گونه استاف اورئوس جدا شده از بیماران بستری در بیمارستان SSTIs سطحی، دارای مقاومت بالا در برابر تتراسایکلین، جنتامایسین، سیپروفلوکساسین، کلیندامایسین، کلرامفنیکل، اریترومایسین، در حالی که حفظ حساسیت به اسیدفوزیدیک و موپیروسین.
این در کودکان و بزرگسالان ظاهر می شود و می تواند بر تمام استخوان های بدن تاثیر بگذارد. اگر درمان نشود، آنها می توانند تغییر شکل دائمی استخوان ایجاد کنند. کودکان معمولا به شکل حاد بیماری هستند و بزرگسالان اغلب استئومیلیت مزمن را تشکیل می دهند. استئومیلیت در افراد مبتلا به بیماری های جدی بسیار معمول است.
بیوپسی استخوان در بسیاری از موارد برای تشخیص استئومیلیت لازم است، زیرا می تواند مورد استفاده قرار گیرد تا نوع پاتوژن را استخراج کند. دانستن نوع ژرمن به پزشک اجازه می دهد که آنتی بیوتیک مناسب برای درمان عفونت را انتخاب کند. برای کودکان و بزرگسالانی که به تازگی عفونت های استخوانی را از طریق یک منطقه دیگر آلوده منتقل کرده اند، آنتی بیوتیک ها شایع ترین درمان هستند. اگر باکتری هایی که باعث عفونت می شوند شناسایی نمی شوند، از آنتی بیوتیک های وسیع استفاده می شود.
ICMT ثانویه ناشی از بیماری های مرتبط است
لاروها نكروز ايسكمي و زخم هاي بافتي بالاي استخوان استخوان هستند كه به طور مداوم تحت فشار مداوم از خارج قرار گرفته اند. اگر یک فلور کوکتل در مواد پاتولوژیک وجود دارد، آنتی بیوتیک تجویز می شود، مانند سلولیت استرپتوکوک یا استافیلوکوک. برای عفونتهای گرم منفی یا سپسیس، آموکسی سیلین / کلوولانات، ایمیپنم / چیلستاتین، cefepime از نوع سفالوسپورین IV استفاده می شود.
بسته به شدت عفونت، آنتی بیوتیک ها می توانند به مدت 8 تا 8 هفته به صورت داخل وریدی تزریق شوند و پس از آن می توانند به صورت خوراکی تزریق شوند. اگر مشکوک یا شناسایی شود، درمان ضد قارچی برای چند ماه انجام خواهد شد. اگر عفونت در مرحله اولیه تشخیص داده شود، عمل جراحی لازم نیست.
برای بزرگسالان مبتلا به استئومیلیت باکتریال مهره ها، درمان معمول با درمان آنتی بیوتیک ها 6-8 هفته است. گاهی اوقات نیاز به تخت خواب و حتی پروتز دارد. درمان جراحی برای تخریب آبسه ها استفاده می شود و رگ های آسیب دیده را تثبیت می کند.
سندرم پای دیابتی (DFS) مجموعه ای از تغییرات تشریحی و عملکردی ناشی از نوروپاتی دیابتی، میکرو و ماکروآنژیوپاتی، استئوآرتروپاتی است که منجر به عفونت بافت نرم پا شده و با ایجاد روند التهابی می شود که در نهایت با قطع عضو می شود. گیاه هوازی، اغلب چندمکروبی، اغلب از ضایعات کاشته می شود.
هنگامی که استئومیلیت نتیجه عفونت یک آزمایش نرم نزدیک است، درمان بسیار دشوار خواهد بود. معمولا بافت نكروتیك و استخوانهای آسیب دیده از جراحی خارج می شود و با استخوان ها، عضلات و پوست سالم جایگزین می شود. سپس عفونت با آنتی بیوتیک ها درمان می شود.
اکسیژن درمانی بیش از حد ممکن است برای افرادی که مبتلا به استئومیلیت هستند، مفید باشد زیرا باعث بهبودی استخوان می شود. اکثر گونه های کلوستریدیا به حساب می آیند. تا به امروز بیش از 60 گونه Clostridium ثبت شده است. برخی از این گونه ها می توانند باعث بیماری در انسان ها و حیوانات شوند. شدت عفونت ها به طور گسترده ای متفاوت است: از آلودگی طاعون کثیف به بیماری های سیستمیک شدید.
دشوار است بین زخم های پا و غیر عفونی تفاوت وجود داشته باشد، چون حتی در عفونت های عمیق در اکثر بیماران تب، لکوسیتوز و افزایش ESR وجود ندارد. از سوی دیگر، عدم وجود این علامت ها امکان بروز عفونت را از بین نمی برد، از سوی دیگر، حضور آنها در حضور زخم همیشه نشان دهنده آسیب قابل توجه است.
توکسین های تولید شده توسط این میکروارگانیسم ها نقش مهمی در پاتوژنز دارند بیماری عفونی. میزبان انسان معمولا با کلوستریدیا، دستگاه گوارش یا دستگاه تناسلی زن مستعد است. مکان های دیگر که کلستریدیا را می توان از آنها جدا کرد حفره دهان و سطح پوست است. کلستریدیوم ها در حضور هوا به خوبی تحمل می شوند اما در حضور اکسیژن توانایی رشد در فرهنگ کشت ندارند. به عنوان یکی از ویژگی های کلستریدیوم، آنها توانایی تولید مقدار افزایش یافته گاز را در محیط آزمایشگاهی مصنوعی تولید می کنند.
اصول درمان VTS: کنترل متابولیک، بهداشت، پاک کردن زخم از بافت های غیر زنده، hyperkeratosis، تخلیه پا، درمان موضعی، آنتی بیوتیک درمان. در عفونت های خفیف، تجویز خوراکی آموکسی سیلین، کلیندامایسین، سفورکسیم یا سفالکسین نشان داده شده است. در موارد واضح تر، ایمیپنم / سیستپینات داخل وریدی، آمپی سیلین / سول بکتام، کلیندامایسین یا فلوروکینولون های III-IV (levofloxacin، moxifloxacin) استفاده می شود.
آنها همچنین در زمین پخش می شوند. هنگام تزریق داخل وریدی، آلفا توکسین تولید همولیز داخل عروقی را ایجاد می کند و میتوکندری های سلول های کبدی را از بین می برد. آلفا توکسین به ویژه هنگامی مهم است که عفونت های عضلانی ایجاد شود که به گانگگرین گسترش می یابد. بالاتر از غلظت آلفا توکسین در مایع کشت، نسبت پاتوژن عفونی پایین تر است. بتاتکسین ها، اپسیلون و یوتا نقش مهمی در افزایش نفوذپذیری مویرگ دارند. توکسین B بسیار تهاجمی تر از توکسین A است و موجب اکسفالی شدن سلول های اپیتلیوم روده می شود.
هر دو نوع سموم باعث تغییرات پاتولوژیک در بافت روده می شوند. ضروری در وقوع بیماری اسهال تولید سموم و تعامل پاتوژن ها با بقیه فلور روده است. برخی از آنتی بیوتیک ها نشان داده اند که توانایی ایجاد تولید و انتشار سموم کلسترییدی را دارند. طبیعی است که نقش مهمی در پیشگیری از بیماری دارد، زیرا قادر به تولید و انتشار سموم است. عفونتهای شدید عمدتا در افراد بالای 60 سال رخ می دهد و بیماری در ارتباط با استفاده از آنتی بیوتیک ها در طول بستری است.
وقتی آبسه شکل می گیرد، مداخله جراحی نشان داده می شود. عفونت های شدید با سلولیت عظیم، لنفادنیت همراه با ایجاد یک بیماری سپتیک مشخص می شود. آنتی بیوتیک های انتخابی - ایمیپنم / چیلستاتین، آمپی سیلین / سولباکتام در ترکیب با آمینوگلیکوزید ها، موثر هستند، سفالوسپورین های نسل III-IV.
در سال 2002، یک بررسی سیستماتیک از 25 آزمایش تصادفی کنترل شده برای ارزیابی اثربخشی درمان های موضعی و موضعی منتشر شد درمان سیستمیک زخم های تروفیک اندام تحتانی، لاروها و پای دیابتی. استفاده از آلوپورینول و دی متیل سولفوکسید سدیم، کربن فعال با نقره، تریپپتید حاوی مس و سولفادیاازین نقره، احتمال بهبودی زخم های تنفسی پایین وریدی را در مقایسه با دارونما و سایر داروهای موضعی افزایش داد. استفاده از پماد هیدروکسی اینولون باعث بهبودی زخم ها شد. نویسندگان نتیجه گرفتند که کاربرد محلی بعضی از آنها عوامل ضد باکتری ترویج بهبودی ضایعات پوست مزمن زخم. آنها با علائم عفونت سیستمیک درمان با آنتی بیوتیک های سیستمیک توصیه می کنند. Erysipelas (PB)، rysipelas - یک بیماری عفونی ناشی از استرپتوکوک B همولیتیک (در موارد شدید - توسط انجمن پلیمک میکروبی). این با التهاب پوستی، غشای مخاطی، تب و مسمومیت مشخص شده است.
اسهال تولید شده در این حالت شدیدتر است، طول عمر بیشتری دارد و با ظهور گرفتگی در شکم همراه است؛ بیماران تحت تأثیر خون و مخاط در مدفوع قرار داده می شوند. این بیماری به طور عمده به کودکان و بزرگسالان در گینه نو گزارش شده است. شکل مشابهی از این بیماری پس از جنگ جهانی دوم بر جمعیت آلمان تاثیر گذاشت. بیماران درد شدید شکم، اسهال با خون، استفراغ و شوک را تجربه کردند. حدود یک سوم موارد مرگ و میر بیماران بود. روده کوچک تحت تأثیر قرار گرفته و فرآیندهای حاد زخم را ارائه می دهد؛ غشای مخاطی از ناحیه زخم برداشته می شود و رشته های گسترده گشاد را مشاهده می کند. pseudomembrane تشکیل شده از اپیتلیوم در معرض مشاهده می شود از طریق تجزیه و تحلیل morphopathological؛ در بسیاری از موارد، فرهنگ های حاصل از غذاهای خورده شده حضور پاتوژن ها را نشان نمی داد - بنابراین منبع عفونی باید از فلور روده وارد شود.
با توجه به ماهیت تظاهرات محلی، اریتماتوز، اریتماتوئید-گلوبوس، اریتماتوئید-هموراژیک و گلوبوس-هموراژیک تشخیص داده می شود؛ با توجه به تعدد جریان - اولیه، مکرر، تکرار؛ با شیوع تظاهرات محلی - محلی، گسترده، سرگردان، متاستاز؛ شدت - خفیف، متوسط و شدید.
افراد مبتلا به این آنتی تکسین از این شکل از این بیماری محافظت می شوند. علائم شناختی معمولا در طول تزریق آنتی بیوتیک یا در طی 30 روز پس از قطع درمان شروع می شود. تقریبا هر نوع آنتی بیوتیک می تواند به این سندرم منجر شود. حتی مترونیدازول یا وانکومایسین، آنتی بیوتیک ها برای درمان این نوع عفونت استفاده می شود.
کلیندامایسین در میان علل این سندرم قرار دارد. با توجه به ظاهر کولون، اسهال به علت معرفی آنتی بیوتیک ها می تواند به چهار دسته تقسیم شود: غشای مخاطی کولون طبیعی است؛ اریتم خفیف و بافت غضروف کولون؛ غشای مخاطی گرانروی، شل کننده یا هموراژیک؛ و وضعیت زمانی که pseudomembranes شکل می گیرد. اکثر این بیماران دارای مخاطی نرمال کولون هستند و یا ضایعات ارثی کوچک و ادم متوسط دارند.
در مسمومیت شدید با PB یا بیماری پوستی شایع (به ویژه هنگامی که فرم تاولی-هموراژیک) و عود مکرر صرف نظر از درجه مسمومیت و از ماهیت محلی از این روند، و همچنین حضور بیماریهای همراه شدید، کودکان و بیماران سالخورده نیاز به بستری شدن. درمان موضعی RV برای فرمهای گلبولهای با محل قرار گیری روی اندامها توصیه می شود. بولت های مصنوعی برش خورده اند و پس از آزاد شدن اگزودا، آنها چند بار در روز با 0.1٪ ریوانول یا 0.02٪ فورارسیلین باند می شوند. پانسمان تنگ مجاز نیست
در موارد بسیار نادر، کولیت به شدت آشکار می شود، همراه با کولون مخاطی دانه ای، شل کننده یا هموراژیک است. در مدفوع، تعداد گلبول های قرمز و گلبول های سفید خون افزایش می یابد. ادم سوپپتیلیال همراه با نفوذ سلولی در صفحه و برداشتن کانونی از اریتروسیت ها است. مطالعه مواد مدفوع همچنین منجر به کشف سیتوتوکسین های B و C به عنوان شواهدی از دخالت عوامل متعددی در بروز اسهال ناشی از آنتی بیوتیک ها شد.
اکثر بیماران مبتلا به این بیماری دارای سموم در مدفوعشان هستند. آسیب به غشای مخاطی کولون و شناسایی پلاک، اگزودات، ادم و مناطق طبیعی غشاء مخاطی، دست نخورده. پلاک ها می توانند در اندازه رشد کنند و زمانی که یک بیمار یک مرحله بیماری را ایجاد می کند، می تواند از بین برود. بیماران مقدار زیادی اسهال آب را با مقدار کمی از مخاط و خون تجربه می کنند. بیماران همچنین درد و تب شدید شکم را نیاز دارند. تست های آزمایشگاهی نشان دهنده لکوسیتوز است.
استفاده محلی از آنتی بیوتیک ها با RV غیر عملی است زیرا با استفاده از این روش، میکرو فلورا را از بین نمی برند، بلکه ترکیب آن را تغییر می دهند.
درمان آنتی بیوتیک سیستمیک برای RV اجباری است و برای مدت 7 تا 10 روز به صورت سرپایی با ماکرولیدها یا cefaclor جدید انجام می شود. در صورت عدم تحمل، داکسی سایکلین می تواند مورد استفاده قرار گیرد - فورازولیدون. در بیمارستان، بلافاصیلین، سفتازولین یا لینكومايسین را برای 7 تا 10 روز استفاده كنید. در شدید، توسعه آبسه، فلگمون اداره سفالوسپورین II-III نسل محافظت پنی سیلین، از جمله در ترکیب با فلوروکینولون دوم نسل (سیپروفلوکساسین، افلوکساسین) یا فلوروکینولون تک درمانی نسل III-IV. درمان PB مجدد با پنی سیلین های محافظت شده و نسل های فلوروکینولون III-IV انجام می شود.
علائم می تواند تا حد زیادی متفاوت باشد بیماران مبتلا به اسهال خونی آبدار، اما هیچ علائم مشترک دیگر وجود دارد. برخی از بیماران ممکن است سمیت سیستمیک شدید داشته باشند درجه حرارت بالا و تلفظ لکوسيتوز لکوسیت ها ممکن است در میزان افزایش مدفوع حضور داشته باشند. در صورت عدم درمان خاص، تکامل ممکن است متغیر باشد. اشکال خفیف بیماری می تواند سریع تر بهبود بخشد اشکال شدید این بیماری می تواند با اسهال آب فراوان همراه باشد، که گاهی اوقات حتی ممکن است تا هشت هفته طول بکشد، که منجر به اختلال تعادل هیدرو الکترولیتیک و هیپوآلبومینمی می شود.
پیشگیری از بیکیلین (بنزیلپن سیلین بنزیلین 2،4 میلیون مگاوات) جلوگیری از تبدیل L-forms استرپتوکوک به شکلهای باکتریایی است. با سه یا بیشتر عود در سال، پیشگیری از بیکیلین در طول سال به مدت 2-3 سال با فاصله 3-4 هفته انجام می شود. (در ماه های اول فاصله 2 هفته). با عود فصلی، درمان آنتی بیوتیک یک ماه قبل از شروع فصل بروز با فاصله 3-4 هفته شروع می شود. تا 3-4 ماه در سال.
ICMT ناکارآمد
ویژگی ها:
میزان مرگ و میر - تا 50٪؛
به عنوان یک قانون، علت پلی میکروبی با تولید سموم است که سرکوب ایمنی میکروارگانیسم را ایجاد می کند؛
موضع گیری عفونت در موارد خاص - اندام های دهلیزی و اندام تحتانی؛
گسترش سریع (از جمله زیرفازایی) و اغلب پرتقال بافت با با تشکیل گاز، عدم وجود اگزودا فاکتور؛
میزان واقعی گسترش عفونت تنها با درمان جراحی تعیین می شود.
یک نماینده معمول از PCMT ناباروری فتوکیت ناشی از استرپتوکوک تولید کننده توکسین گروه A است که به وسیله شوک سپتیک، DIC، نکروز بافت نرم و بثورات ظاهر می شود. از سوی دیگر، تقریبا 1/2 بیمار مبتلا به سندرم شوک سمی ناشی از استرپتوکوک، فتوکاتیک ناکروز را ایجاد می کند که از دیگر عفونت ها به ویژه از سندرم شوک سمی ناشی از استافیلوکوک ها تشخیص داده می شود. اولویت در درمان CTMT necrotizing مداخله زودهنگام جراحی - حذف بافت های غیر زنده است که یک محیط مناسب برای بازتولید پاتوژن را نشان می دهد. آنتی بیوتیک های انتخابی: پنی سیلین های ضد انعقادی محافظ مهار کننده (piperacillin / tazobactam، ticarcillin / clavulanate) و کارباپنم ها. مطلوب است که کلیندامایسین را در رژیمهای درمان آنتی بیوتیک بکار ببندد، بر اساس توانایی شناخت نظری آن برای مهار سنتز سموم تولید شده توسط استرپتوکوک گروه A.
بنابراین، درمان ICMT از مزایای جراحی ساخته شده است، درمان محلی و درمان آنتی بیوتیک. در ارتباط با تغییر ترکیب و حساسیت پاتوژنهای ICMT، ضد میکروبی درمان باید با توجه به نظارت آنها انجام شود. نشانه هایی برای تجویز آنتی بیوتیک های سیستمیک برای PCMT عبارتند از وجود یک واکنش التهابی عمومی یا مکانیزه خطرناکی از این فرآیند. گزیده ای از آنتی بیوتیک بر اساس اصول استفاده منطقی: در موارد خفیف - B-lactams، ماکرولیدها در داخل، با شدت متوسط عفونت - محافظت پنی سیلین، سفالوسپورین نسل II-III، فلوروکینولون، مبتلا به عفونت های تهدید کننده زندگی - کارباپنمها، سفالوسپورین ها و فلوروکینولون نسل III-IV.
ادبیات
1. Bereznyakov I.G. اصول استفاده مناسب از آنتی بیوتیک ها. درمان آنتی بیوتیک بالینی، شماره 1 (2004).
2. Tutchenko M.І.، Ігнатововский یو.V.، Schastny V.M. درمان داروی بیضه گوو زاپالنیا در بیماری هایی که با آسیب شناسی غرق می شوند. درمان آنتی بیوتیک بالینی، شماره 4 (2002).
3. فایل T. تشخیص و درمان ضد میکروبی برای عفونت های پوست و بافت نرم. میکروبیولوژی بالینی و شیمی درمانی ضد میکروبی، شماره 2 (2003).
4. Shapiro A.V. آنتی بیوتیک ها و استفاده از آنها در بیماری های التهابی. لیکوووانیا که تشخیص، شماره 1 (1999).
5. Leibovici L. بررسی اجمالی: استفاده موضعی از عوامل ضد میکروبی خاص باعث بهبودی ضایعات پوست مزمن زخم می شود. مجله بین المللی پزشکی، شماره 3 (2002).
با توجه به برآوردن احتمالات آنتی بیوتیک ها در درمان بیماری های گزنده، می توانید از لحظه ای که لازم است اقدام به اعمال جراحی اولیه یا اضافی منطقی تر انجام دهید، دست نزنید. موفقیت درمان بیماری های التهابی با یک رویکرد منطقی به هر بیمار، بررسی ویژگی ها و خواص پاتوژن یا ترکیب آنها تعیین می شود. استفاده از آنتی بیوتیک ها جایگزین جراحی نمی شود بلکه تنها آن را تکمیل می کند.
سهم درمان ضد باکتری و سم زدایی در کاهش مرگ و میر بیماران مبتلا به بیماری های التهابی لثه، موفقیت 20 تا 30 درصد است. با پریتونیت، موفقیت 20٪ است؛ (ویتمن د، 1991). 70-80٪ موفقیت ها با تاکتیک های جراحی تعیین می شود. با این حال، درمان ضد باکتری ناکافی گاهی اوقات نقش تعیین کننده ایفا می کند، بنابراین تنها یک روز پس از شروع درمان، مرگ و میر در سپسیس به میزان 10٪ افزایش می یابد.
آنتی باکتریال درمان با توجه به وضعیت بیمار، خواص پاتوژن یا ترکیب آنها انجام می شود. آنتی بیوتیکها با توجه به تنوع زیستی آنها به اندامها و بافتها و امکان تعامل آنها با یکدیگر با استفاده ترکیبی انتخاب می شوند.
اصول کلاسیک درمان آنتی بیوتیک منطقی
این اصول به شرح زیر است:. پاتوژن باید به آنتی بیوتیک حساس باشد؛
. غلظت درمانی دارو باید در تمرکز التهاب عفونی ایجاد شود؛
. ترکیبی از آنتی بیوتیک ها ضد باکتریایی و اقدام باکتریواستاتیک غیر قابل قبول است؛
. آنتی بیوتیک ها با عوارض جانبی مشابه نمی توانند استفاده شوند.
هنگام انتخاب آنتی بیوتیک ها باید بر فعالیت های آنها در برابر بیماری های خاص تمرکز کنند. اطلاعات خلاصه منجر می شود M.N. Zubkov (2000).
دانش حساسیت میکروارگانیسم لازم برای استفاده مناسب از آنتی بیوتیک ها، و برای پیش بینی پاسخ بالینی باید به حساب غلظت احتمالی آن از منبع عفونت و نتایج حاصل از این دارو برای درمان عفونت خاص را است.
در عمل جراحی پالسی درمان آنتی بیوتیک اغلب با انتخاب تجربی داروها آغاز می شود.
ایدههای حاکم در مورد علت عفونت های باکتریایی در اشکال مختلف و فرآیند محلی سازی و ویژگی های اساسی از آنتی بیوتیک ها پایه ای برای تجربی (از جمله ترکیبی) درمان ضد میکروبی قبل از جداسازی پاتوژن.
در بیماری های قفسه سینه جراحی چرکی مخرب ریه اغلب در پس زمینه از پنومونی توسعه، پس از یک بیرون کشیده شده و بیمار و یا در بیمار درمان آنتی بیوتیکی طولانی مدت است. پیش از ورود به بیمارستان برای آبسه های آسپیراسیون ریه، گانگرن ریه، زمان کمتر پیش می رود. در کودکان و بیماران در سن کار، زمانی که عوامل پنومونی اغلب اورئوس و درمان با آنتی بیوتیک شد زودتر انجام نشده است، درمان با سفالوسپورین (سفازولین، tsefomandol) در ترکیب با جنتامایسین آغاز، که شما نمی توانید به طور کامل رد مشارکت در روند مخرب التهابی از گیاهان گرم منفی.
وانکومایسین بلافاصله برای پنومونی مخرب طولانی مدت تجویز می شود. در درمان با آنتی بیوتیک قبلی با سفالوسپورین اول و نسل دوم است که در ترکیب با وانکومایسین، سفالوسپورین های نسل سوم (klaforan، سفتریاکسون) یا سفالوسپورین نسل دوم با جنتامایسین نشان داده شده است. در افراد مسن، ناتوان بیماران مبتلا به الکلیسم مزمن، هنگامی که عوامل بیماری زا هستند کلبسیلا پنومونیه در اغلب موارد، درمان تجربی با سفالوسپورین های نسل سوم یا koamoksitsillina آغاز شده است.
فلور میکروبی با آبسه ریه، اپی نفرین پلور، متایستنیت مخملی گلودرد، اغلب شامل میکروارگانیسم های بی هوازی است. درمان تجربی در چنین مواردی به شروع بازی از نسل دوم سفالوسپورین، آمینوگلیکوزیدها و metrodzhila و یا ترکیبی از آموکسی سیلین با کلاولانیک اسید، آمینوگلیکوزیدها و metrodzhila یا dioksidina. چنین ترکیبی طیف وسیعی از اثرات ضد باکتری را با حساسیت بالایی از میکرو فلورا به وجود می آورد.
موفقیت از رایج آبسه درمان ریه آنتی بیوتیک، pneumoempyema، آمپیم پلور ممکن است تنها زمانی زهکشی مناسب و بهداشت کانون چرکی است. هنگامی که تخریب در ریه انجام دوباره تعدیل سوراخ برونکوسکوپی transparietalnye و زهکشی آبسه، و با گانگرن نور - و torakoabstsessotomiyu necrectomy. با امگا، پلور و زهکشی آسپیراسیون ساخته می شوند. در مورد Mediastinitis گلودرد، جراحی اضطراری و زهکشی تمرکز گره در Mediastinum نشان داده شده است.
شرایط سنگین از بیماران مبتلا به آبسه، گانگرن ریه، آمپیم پلور، pneumoempyema، مدیاستینیت چرکی و سندرم پاسخ التهابی سیستمیک تلفظ، سپسیس، هنگامی که عوامل بیماری زا و حساسیت آنتی بیوتیکی آنها ناشناخته است، درمان تجربی آنتی بیوتیک بلافاصله با ارائه داروهای آغاز شده است. آنتی بیوتیک های کلاسیک: آنتی بیوتیک های خط اول - آنتی بیوتیک های ثانویه - آنتی بیوتیک های ذخیره شده در چنین مواردی بسیار خطرناک هستند.
درمان نامناسب با تهدید سپسیس یا با سپسیس پیشرفته در طول روز باعث ایجاد خطر برای زندگی بیمار می شود. ترکیبی از خواص ضد میکروبی در چرکی جراحی قفسه سینه نیاز به دسترسی به آماده سازی های وسیع الطیف در ترکیب با مواد مخدر در برابر فلور بی هوازی (metrodzhil، dioxidine، klindomitsin).
عوامل ایجاد کننده پنومونی متفاوت هستند، اما در میان اصلی ترین (اغلب)، همراه با استافیلوکوک ها، hemophilus bacillus pneumococcal یافت می شود. این در هنگام درمان پنومونی باید در نظر گرفته شود. میکروارگانیسم های جنس Haemophilus اغلب بتالاکتاماز تولید می کنند که پنی سیلین، آمپی سیلین، نسل اول سفالوسپورین ها را از بین می برد. این به خصوص در بیماری های مکرر مزمن مهم است. سفالوسپورینهای نسل دوم یا ترکیبی از آمپی سیلین (آموکسی سیلین) با اسید کلوولونیک، سولباکتام در چنین مواردی مؤثر هستند. این بتا لکتاماز را مهار می کند.
در سالمندان، مبتلا به ناتوان کننده، پنومونی می تواند ناشی از Klebsiella (با توجه به اصطلاحات قدیمی، پنومونی ناشی از قرص Friedlander). این پنومونی اغلب با تخریب ریه ها همراه است، K. pneumoniae می تواند سبب سپسیس شود و به نسل اول سفالوسپورین ها مقاوم باشد. اثر ضد باکتری را می توان در درمان پنومونی کلاسیلینا با نسل دوم سفالوسپورین ها یا آمپی سیلین با اسید کلوولونیک بدست آورد. با پروسه های طولانی مدت مزمن، K. pneumoniae به تمام سفالوسپورین ها مقاوم است.
ترکیبی از آنتی بیوتیک ها برای درمان بیماری های ریوی و ریه و متوسط حاد توسط TA پیشنهاد شده است وینینا و همکاران (1996). برای گسترش طیف فعالیت ضد میکروبی، پارامترهای فارماکوکینتیک را بهبود می بخشد و به طور همزمان اثر سینرژیک را به دست می آورند، توصیه می شود: ریفامپیسین + آمیکاسین؛ ریفامپین + کلستین؛ Augmentin + chloramphenicol؛ آمپی سیلین + فلوکساگزیلین.
افزایش فعالیت علیه پاتوژن های موجود در داخل سلولی (مايکوپلاسما، کلامیدیا) به ترکیب لنکوماسین + تتراسایکلین (داکسی سایکلین، متاسیکلین) اختصاص دارد. تتراسایکلین + آمیکاسین + کلیندومایسین؛ تتراسایکلین + فوزیدین + اریترومایسین.
برای جلوگیری از سنتز بتالاکتاماز تولید شده توسط سوسپانسیون مقاوم به پنی سیلین و افزایش فعالیت دارو، ترکیبات زیر پیشنهاد می شود: Augmentin، Claforan یا Cefazolin + Clavulonic acid؛ تیانام، سیپروفلوکساسین یا آفلوکساسین + لینموماسین.
عفونت شکمی یک علت پلی میکروبی دارد، با آلودگی و مقاومت زیاد باکتریایی و تغییر سریع پاتوژن همراه است. این بستگی به پیچیدگی درمان آنتی بیوتیک دارد، که به طور تجربی تجویز می شود. درمان باید در اسرع وقت شروع شود، با توجه به پاتوژن مورد نظر و خواص آن. اندیکاسیون درمان ضد میکروبی محدود و پریتونیت هستند، فرم های محلی عفونت چرکی (آپاندیسیت مخرب، کوله سیستیت چرکی گانگرن، کلانژیت، چرکی، پانکراس، سوراخ معده و روده، فوق العاده عوارض - ذات الریه، uroinfektsiya و همکاران).
، در دسترس به صورت تک درمانی یا درمان ترکیبی - اگر درمان تجربی باید بخشی از فلور چند میکروبی (باکتری، به طور عمده B. fragilis به انتروباکتریاسه، از جمله باکتری E. coli، عوامل بیماری زا بی هوازی) در نظر گرفته شود. اندیکاسیون درمان ترکیبی می پریتونیت منتشر، سپسیس شکم، شوک سپتیک، فوق العاده کانون عفونت، فلور میکروبی مقاوم به چند دارو، نقص ایمنی.
Monotherapy دارای مزایای متعددی است - کاهش خطر انطباق داروها و اثرات سمی بر اندام های خاص. سفالوسپورین های نسل دوم - - tsefaperazon (سولباکتام)، کارباپنمها - meranema، ایمی پنم، پیپراسیلین / tazabaktama تک درمانی در جراحی شکمی می توان تنها با استفاده از مواد مخدر جدید ضد باکتری طیف گسترده ای به دست آورد.
آمینوگلیکوزید + کلیندامایسین در درمان ترکیبی مورد استفاده قرار می گیرد. آمینوگلیکوزید + لینكومايسين؛ آمینوگلیکوزید ها + سفالوسپورینهای نسل اول، دوم؛ آمینوگلیکوزید + piperacillin یا آزلوسیلین. ترکیبی آمینوگلیکوزید با سفالوسپورین اول، نسل دوم ضد بی هوازی مکمل و لینکومایسین مواد مخدر (metrodzhil، Clione). آمینوگلیکوزیدها معایب در یک توانایی کم برای نفوذ به بافت ملتهب و فعالیت کم در محیط اسیدی در منطقه التهاب است.
بعضی از انواع درمان آنتی بیوتیک در فرم محلی از بیماری های لثه ای اندام های شکمی هستند. بنابراین، هنگامی که مخرب آپاندیسیت استفاده سفالوسپورین دوم و نسل سوم (سفوروکسیم، سفوتاکسیم یا سفتریاکسون + مترونیدازول؛ سفالوسپورین علاوه مترونیدازول، آموکسیسیلین / کلاوولانات، آمپی سیلین / سولباکتام، cefoperazone / سولباکتام).
هنگامی که کوله سیستیت مخرب، کلانژیت چرکی مورد استفاده قرار سفالوسپورین نسل سوم vtorogo- + metrodzhil، tsefaperazon / سولباکتام؛ فلوروکینولون ها (سایپروفلوکساسین + آفلوکساسین + مترونیدازول).
در آبسه کبد باکتریایی سفالوسپورین های نسل سوم (tsefaperazon، سفتریاکسون tsefabaksim با metrodzhilom ترکیب) tsefaperazon / سولباکتام، آموکسی سیلین / کلاوولانات، آمپی سیلین / سولباکتام، فلوروکینولون (diprofloksatsin، افلوکساسین metrodzhil +).
هنگامی که نکروز پانکراس، چرکی پانکراتیت کارباپنمها موثر (میرانه)، سوم سفالوسپورین های نسل + tsefaperazin مترونیدازول (سولباکتام، فلوروکینولون metrodzhil +).
داروهای ضد باکتری در روند درمان تغییر می کنند اگر تحقیقات باکتریال نشان داده اند که ناکافی بودن درمان تجربی است. در شناسایی فلور حساس به آنتی بیوتیک های تجویزی، درمان آنتی بیوتیک مورد استفاده باید ادامه یابد.
عدم بهره های بالینی درمان به مدت 4 روز در شرایط عمل جراحی رادیکال و زهکشی مناسب و اعمال جراحی مکرر نشانه برای تغییر رژیم آنتی بیوتیکی است.
معیارهای بالینی برای اثربخشی درمان آنتی بیوتیک:
. کاهش دمای بدن به عادی یا عادت های غیر عادی برای حداقل 2 روز؛
. رگرسیون علائم پاسخ التهابی سیستمیک (عادی لکوسیت، حذف لکوسیتوز، کاهش تاکی کاردی)؛
. رفع عوارض عفونی اضافی شکمی - پنومونی، عفونت دهان، سوزش زخم.
خطر دیس Biosis، از جمله عفونت قارچی با درمان آنتی بیوتیک عظیم، همیشه باقی می ماند. موارد مصرف برای داروهای ضد قارچ هستند نارسایی چند عضو، سوراخ شدن روده، نشت آناستوموز پس از عملیات بر روی ارگان های شکمی، نقص ایمنی، طولانی مدت (بیش از 7 روز) هوارسان.
موفقیت درمان آنتی بیوتیک تجربی:
. پاتوژن مشکوک یا ترکیبی از پاتوژن ها بسته به محل و ماهیت فرآیند آسیب شناسی و تظاهرات بالینی بیماری ها؛
. حساسیت فلورای میکروبی به آنتی بیوتیک های تجویزی مشکوک؛
. tropism از آنتی بیوتیک ها به بافت ها و یا اندام؛
. منع مصرف بعضی از آنتی بیوتیک ها؛
. حالت غیرفعال کردن و حذف آنتی بیوتیک ها از بدن؛
. ترکیبی از داروها یا یکنواختی، پوشش کامل طیف فلور میکروبی زودرس.
جداسازی پاتوژن، تعیین حساسیت آن به داروهای ضد باکتری، شرایط اصلاح درمان و انتقال آن به درمان آنتی بیوتیکی هدفمند را تعیین می کند. خواص ضد میکروبی انتخاب نه تنها با حساسیت فلور میکروبی انجام، بلکه با در نظر گرفتن عوامل دیگر (منع مصرف، ترکیبی از مواد مخدر، گرایش خود را برای بافت ها و اندام، و غیره).
حتی با درمان های هدفمند لزوما داروهایی که فلور بی هوازی تاثیر می گذارد، به خصوص در طول عوارض بعد از عمل التهابی مزمن طولانی و جدی تجویز کند.
ناکارآمدی درمان متداول آنتی بیوتیک، نتایج منفی کشت باکتریولوژیک تحت شرایط هوازی هستند که نشانه ای برای دارو موثر بر بی هوازی asporogenous.
هنگامی که عفونت سودوموناس یا تهدید به وقوع آن در درمان ترکیبی شامل سفتازیدیم، سیپروفلوکساسین، آمیکاسین، کارباپنمها، tsefipim. برای توانبخشی فون های فیبری با استفاده از راه حل های پلی مکسین.
در استفاده از مواد مخدر بر 3/4 روز در درمان های پیچیده شامل آنتی بیوتیک ضد قارچ (نیستاتین، levorin، Diflucan) برای پیشگیری از کاندیدیازیس و eubiotiki (bifikol، laktobakterin، bifidumbakterin) برای پیشگیری و درمان که برای باکتری أفرجروث.
هنگامی که عملیات از بیماران چرکی با آبسه ریه، آمپیم پلور، مدیاستینیت چرکی، دنده و جناغ سینه استئومیلیت تجویز آنتی بیوتیک قبل از عمل. 1 تا 15 ساعت قبل از عمل، یکی از طرح های زیر می تواند مورد استفاده قرار گیرد: کلروفان 1.0 + کاربنی سیلین 2.0 داخل وریدی؛ کلیندامایسین 0.6 + مترونیدازول 0.5 گرم قطره در طول عمل جراحی؛ تینام 2 گرم داخل وریدی 1 ساعت قبل از جراحی. اگر پاتوژن تایید شده باشد، داروها بر حسب مقاومت آن تجویز می شود، در صورت عدم وجود آنتی بیوگرام، تزریق دارو برای 3-5 روز پس از عمل ادامه می یابد.